İçindekiler
Tanım ve Terminoloji
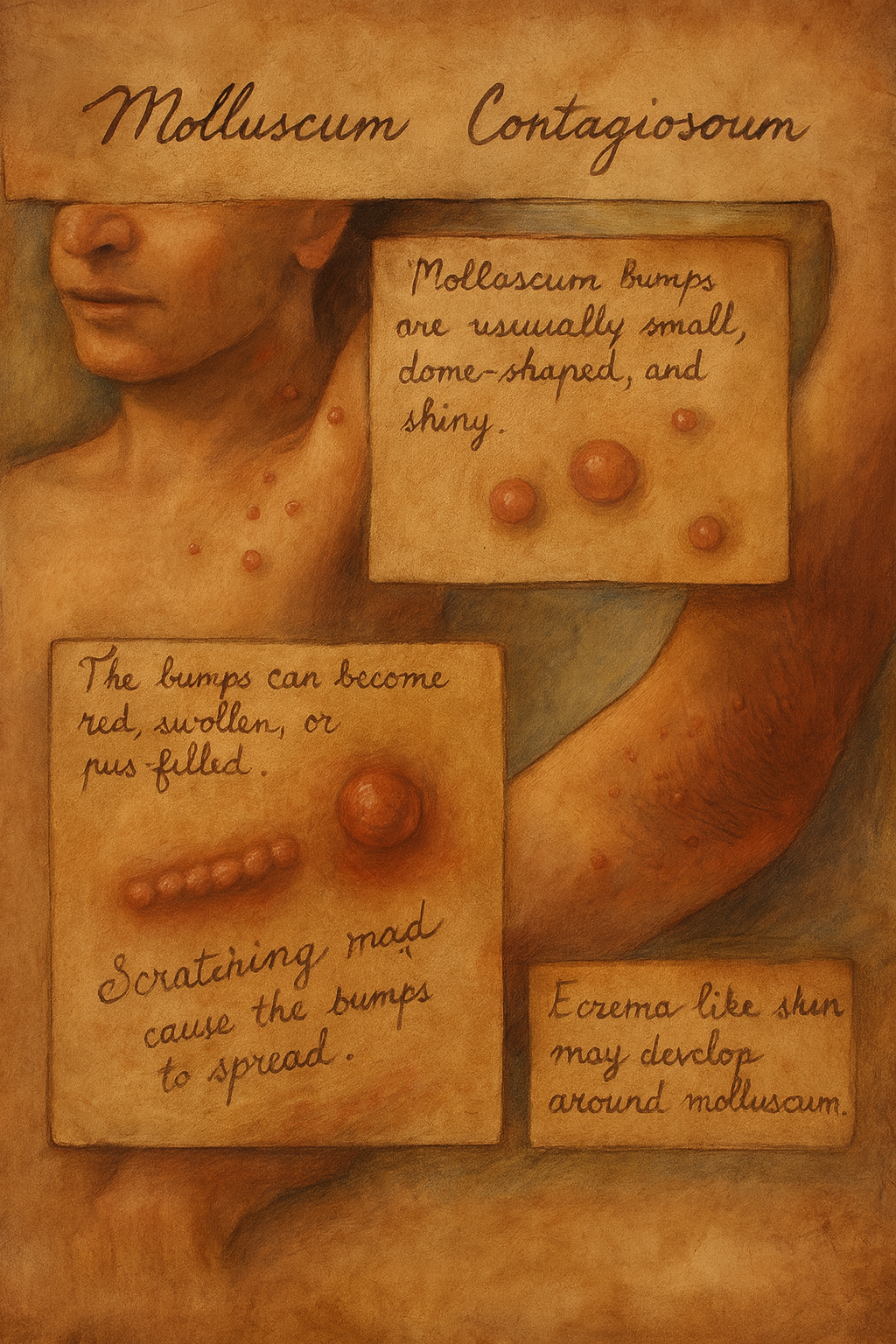
Molloskum kontagiozum, Poxviridae ailesinden, büyük çift sarmallı DNA içeren Molluscum contagiosum virüsü (MCV) ile oluşan, epidermisi tutan, iyi huylu fakat bulaşıcı seyirli bir deri enfeksiyonudur. Klinik olarak deriden kabarık, parlak, inci-beyazı ya da pembemsi, kubbemsi papüller ile seyreder; tipik olarak lezyonların merkezinde umbilikasyon (ortası göbek deliği gibi çökük ya da nokta delik) bulunur. Hastalık ICD-10: B08.1 kodu altında yer alır.
Türkçe kullanımda “molloskum”, “kontagiozum” (Lat. contagiosus: bulaşıcı) ve tıbbi literatürde “molluscum contagiosum” terimleri eşanlamlıdır.
Etken ve Viroloji
MCV, Poxviridae’nin Molluscipoxvirus cinsine aittir ve en az dört genotipi (MCV-1–MCV-4) tanımlanmıştır. MCV-1 çocuklarda, MCV-2 erişkinlerde ve cinsel yolla bulaş paternlerinde daha sık rapor edilir. Poksvirüsler gibi MCV de sitoplazmada replike olur; konak bağışıklığından kaçınmayı kolaylaştıran çeşitli immün-modülatör proteinler (örn. kompleman ve interlökin bağlayıcı proteinler) kodlar. Deride keratinosit proliferasyonu, krateriform mimari ve karakteristik sitoplazmik inklüzyonlarla sonuçlanan epidermotropizm gösterir.
Epidemiyoloji
- Yaş: En sık okul öncesi ve okul çağı çocuklarda görülür; erişkinlerde genellikle cinsel temasla genital/ingüinal bölgede kümelenir.
- Toplum sağlığı: Kreş/okul, spor salonu, yüzme ve temas sporlarında yayılım kolaylaşır.
- Bağışıklık durumu: Atopik dermatitli bireylerde bariyer bozukluğu ve kaşıma nedeniyle daha yaygın ve ısrarlı olabilir. İmmünsüpresyon (özellikle ileri HIV enfeksiyonu, organ nakli, kemoterapi) durumunda dev (≥1 cm), yaygın ve tedaviye dirençli lezyonlar görülebilir.
Bulaş ve Kuluçka Süresi
- Bulaş yolları: Doğrudan deri-deri teması, ortak havlu/traş bıçağı gibi fomaytlar ve oto-inokülasyon (kaşıma/traşlama ile yayılım).
- Su/hamam/havuz: Nem ve yakın temas bulaşı kolaylaştırabilir; esas yol yine temastır.
- İnkübasyon: Tipik olarak 2–7 hafta (bazı serilerde 6–12 haftaya dek).
Patogenez ve İmmün-Etkileşim
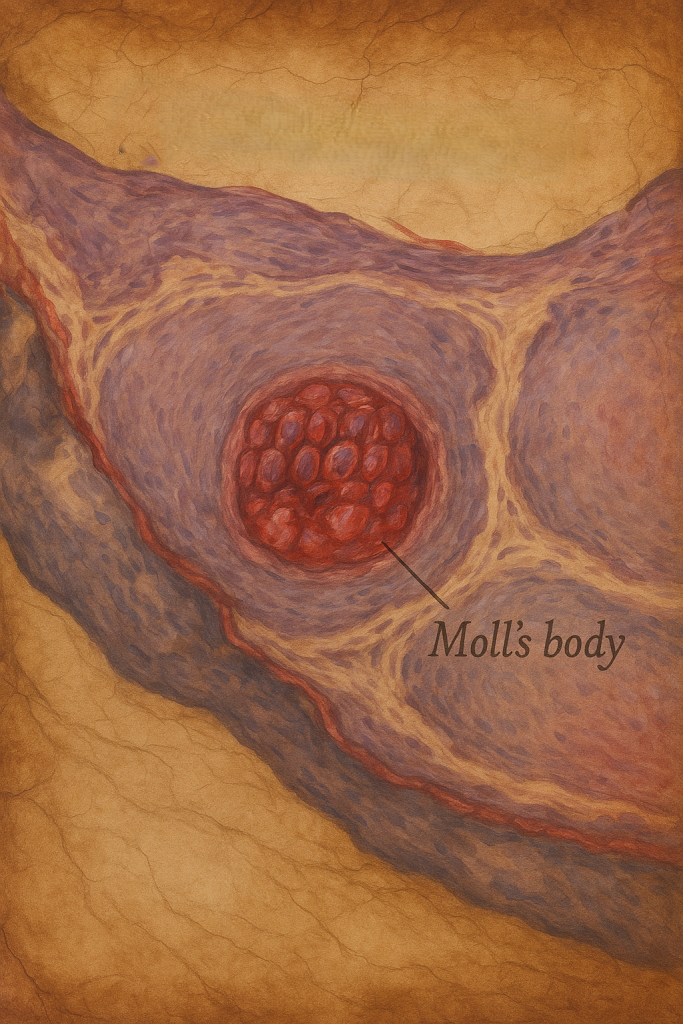
Virüs, epidermal keratinositlerde çoğalır; Henderson-Patterson cisimcikleri (molluscum cisimcikleri) olarak bilinen iri eozinofilik intrastoplazmik inklüzyonlar oluşturur. Lokal antiviralsitokin yanıtının baskılanması ve koebner fenomeni (travma alanında yeni lezyon) yayılımı artırır. Atopiklerde çevresel molluscum dermatiti (ekzematöz hale) sık görülür.
Klinik Bulgular
- Morfoloji: 2–5 mm (nadiren dev: ≥1 cm), kubbemsi, parlak, yüzeyi pürüzsüz papüller; merkezde umbilikasyon/iğne deliği görünümü. Renk deri tonuna yakın, pembe-eritemli ya da inci beyazı olabilir.
- Dağılım: Çocuklarda gövde, aksilla, fleksural alanlar; erişkinlerde genital, pubik, inguinal, perineal bölge; yüz ve gözkapakları tutulabilir.
- Semptom: Genellikle ağrısız; kaşıntı ve çevresinde ekzematizasyon gelişebilir. İkincil bakteriyel enfeksiyon nadirdir.
- Dermoskopi: Merkezde dell/pore, çevrede taç biçimli damarlar; sarı-beyaz polilobüler örtüler tipiktir.
Özel Popülasyonlar
- Çocuklar: Çoğu kendi kendini sınırlayan, komplikasyonsuz seyreder.
- Erişkin/CTH (cinsel temasla bulaş): Çoğunlukla genital bölgede kümelenir; eş zamanlı diğer CYBH taraması açısından fırsattır.
- İmmünsüprese: Yaygın, büyük, dirençli lezyonlar; antiretroviral tedavi başlanan HIV’li olgularda düzelme görülebilir.
Komplikasyonlar
- Molluscum dermatiti (ekzematöz reaksiyon), oto-inokülasyon ile yayılım, sekonder bakteriyel enfeksiyon, postinflamatuvar hiperpigmentasyon/hipopigmentasyon ve nadiren skar.
- Gözkapak tutulumu foliküler konjonktivit veya keratite yol açabilir.
- İmmünsüprese hastalarda dissemine döküntü, dev lezyonlar.
Ayırıcı Tanı
- Verruca vulgaris (siğil), keratoakantom, bazal hücreli karsinomun yüzeyel/umbilikeli varyantları, krateriform pitriazis likenoides, papüler urtiker, folikülit, milia, siringom, kaposi sarkomu (immünsüpresede), impetigonun krutlu papülleri. Dermoskopi ve gerekirse histoloji ayırımı kolaylaştırır.
Histopatoloji
- Krateriform epidermal hiperplazi; lümeni keratinöz materyalle dolu folliküler yapılara benzer görünüm.
- Keratinosit sitoplazmasında iri, eozinofilik-bazofilik değişebilen Henderson-Patterson inklüzyonları tanısaldır.
- Dermiste genellikle minimal inflamasyon; ikincil enfeksiyon/irritasyonda artabilir.
Tanı
- Klinik: Tipik lezyon ve dağılım çoğu vakada tanı için yeterlidir.
- Dermoskopi: Tanısal değeri yüksektir.
- Histopatoloji (gerektiğinde): Krateriform epidermal hiperplazi ve Henderson-Patterson cisimcikleri.
- Moleküler (nadir durumlarda): PCR ile MCV saptanması (araştırma/özel durumlar).
Doğal Seyir ve Prognoz
Bağışıklığı sağlam bireylerin çoğunda hastalık kendini sınırlayıcıdır: genellikle 6–12 ay içinde, bazen 18–24 aya uzayarak spontan temizlenir. İz bırakmadan düzelme yaygındır; kaşınma/kürtaj sonrası hipopigmentasyon ya da küçük atrofik skar kalabilir.
Tedavi: İlkeler ve Seçenekler
Tedavi gerekliliği, semptom (kaşıntı/ekzema), kozmetik kaygı, bulaştırıcılık, lokalizasyon (gözkapak/genital), sayısı-yaygınlık ve konak durumu (atopi, immünsüpresyon) ile belirlenir.
1) İzlem (Bekle-gör)
- Çocuklarda ilk seçenek çoğu kez konservatiftir; travmatik/destrüktif işlemler ağrı ve skar riski taşır.
- Etrafındaki ekzematöz reaksiyon topikal kortikosteroid veya kalsinörin inhibitörü ile lezyonun üzerine gelmeyecek şekilde kontrol edilebilir.
2) Fiziksel Destrüksiyon
- Küretaj: Hızlı ve etkilidir; topikal/yerel anestezi ile yapılır. Skar/PIH riski ve çocukta agresiflik/ağrı dezavantajdır.
- Kriyoterapi (sıvı azot): Yaygın kullanılan yöntem; birkaç haftada aralıklı seanslar. Ağrı, vezikül, hipopigmentasyon riski.
- Koterizasyon veya lazer (örn. pulsed-dye lazer): Seçilmiş vakalarda, kozmetik/yoğun kümeli alanlarda.
3) Topikal Ajanlar (kanıt ve uygulama notları)
- Cantharidin (klinikte uygulanan bül ajanı): Yüz/genitalde kullanılmaz; çocuklarda etkin fakat vezikül ve ağrı yapabilir.
- Potasyum hidroksit (KOH %5–10): Ev uygulaması mümkündür; irritasyon ve postinflamatuvar renk değişikliği görülebilir.
- Tretinoin/adapalen (retinoidler): Özellikle sınırlı sayıda, kozmetik bölgelerde düşük doz-yavaş titrasyonla.
- İmikimod: Çalışmalar etkinliği tutarsız ve zayıf bulmuştur; rutinde önerilmez.
- Podofillotoksin: Genital alanlarda seçilmiş erişkinlerde düşünülmüş olsa da irritan ve gebelikte kontrendikedir.
- Salisilik asit, hidrojen peroksit gibi ajanlar için değişken başarı bildirilmiştir.
- Topikal/IV sidofovir veya nitrat oksit salan jeller gibi antiviraller, çoğunlukla immünsüprese ve dirençli olgulara özgü sınırlı erişimli seçeneklerdir.
4) Sistemik/Yardımcı Tedaviler
- Cimetidin gibi immünomodülatörlerin yararı tutarsızdır; çocuklarda ağrısız olması avantaj sayılmışsa da kanıt sınırlıdır.
- HIV’li bireylerde antiretroviral tedavi optimizasyonu lezyonların gerilemesine katkı sağlar.
5) Lokalizasyon-Özel Yaklaşımlar
- Gözkapak: Küçük lezyonlar dikkatli küretajla; oftalmoloji iş birliği ve oküler yüzey korunumu.
- Genital bölge: Ağrı/skar riski ve bulaş danışmanlığı ön planda; gerekirse destrüksiyon, bazen yalnız izlem.
Danışmanlık, Korunma ve Toplum Sağlığı
- Kapama: Lezyonları örtmek (bandaj/giysi) bulaşı azaltır; yüzme/temas sporlarında su geçirmez örtü önerilir.
- Hijyen: Tıraş ve kaşımadan kaçınma; havlu/giysi paylaşmama.
- Okul/kreş: Lezyonlar kapalıysa çoğu kılavuz uzaklaştırma gerektirmez.
- Cinsel sağlık: Erişkin genital olgularda partner bilgilendirme, CYBH taraması; prezervatif riski azaltır fakat tam koruma sağlamaz (temas alanı genişliği).
- Nüks: Oto-inokülasyon engellenmezse yeni lezyonlar çıkabilir; sabırlı izlem ve düzenli bakım anahtardır.
Klinik İpuçları
- Çocukta çok sayıda, kaşıntılı, fleksural yerleşim ve atopi öyküsü yaygındır.
- Tek bir tipik umbilikeli papül dahi tanı koydurucu olabilir.
- Ağrılı-travmatik işlemleri küçük çocuklarda kaçınarak, ebeveyn beklentisi ve çocuğun tolere edebilirliği temel alınmalıdır.
- İmmünsüprese ya da göz-genital tutulumda erken uzman görüşü uygundur.
Keşif
Gözünüzün önüne, çocukların dirseklerinde ya da yüzmenin yoğun olduğu yaz aylarında gövde ve kıvrım bölgelerinde beliriveren, inci parlaklığında, kubbemsi, ortası iğne ucu gibi çökmüş minik papüller gelsin. İşte bu masum görünümlü kabarıklıklar, Poxviridae ailesinin insana özgü üyesi Molluscum contagiosum virüsü (MCV)’nün iz bırakan imzasıdır. Hastalığın serüveni, 19. yüzyılın başındaki betimleyici dermatolojiden 21. yüzyılın moleküler immünolojisine, sonra da düzenleyici kurum onaylı tedavilere uzanan, şaşırtıcı biçimde canlı ve öğretici bir çizgi izler.
1) İsimle doğan hastalık: erken tanımlamalar ve nosoloji tartışmaları (1810’lar–1840’lar)
19. yüzyılın ilk çeyreğinde Londra’daki yatak başı gözlemleri, derinin “küçük tümörleri”ni sınıflandırmaya çalışan hekimlerin elinde yeni bir kategoriye büründü. Thomas Bateman, 1810’ların sonunda ve 1817’de yayımlanan sınıflamalarında, hem lezyonların yumuşak, sedefsi dokusuna hem de bulaşıcılığına atıfla onlara “molluscum contagiosum” adını verdi. Bu adlandırma, dönemin deri hastalıklarını kabaca “iltihap–tümör–bulaşıcı” ekseninde ayıran nosolojik mantığı ve gözle görünür morfolojiyi bir terimde birleştirmesi bakımından çığır açıcydı; çünkü daha ilk günden itibaren morfoloji ile epidemiyolojiyi aynı isimde bir araya getiriyordu.
İzleyen yıllarda hastalık, kimi hekimlerce “derinin küçük yumuşak tümörü”, kimilerince ise “bulaşıcı bir kabarıklık” olarak tartışıldı. Aslında bu küçük adlandırma tartışması, sonraki yüzyılda virolojinin getireceği açıklamaların habercisiydi: Bu papüller gerçekten bir tümör müydü, yoksa hücre bölünmesini kışkırtan bir mikro etkenin ürünü mü?
2) Mikroskobun büyüsü: Henderson–Paterson cisimcikleri ve bulaşıcılığın gösterilişi (1841)
1841, molluscum’un patoloji tarihine altın harflerle yazıldı. Henderson ve Paterson, ışık mikroskobunda lezyonun kraterinin altında, keratinosit sitoplazmalarını dolduran iri eozinofilik inklüzyonları betimlediler; bugün onlara Henderson–Paterson cisimcikleri ya da molluscum cisimcikleri diyoruz. Bu bulgular, hastalığın “dıştan parlak inci”sinin içinde gizli bir hücresel fabrika bulunduğunu göstermiş ve mikroskobik ölçekte “bulaşıcı” bir özelliğin anatomik ipuçlarını vermişti. Aynı dönem, deneysel gözlemlerle bulaştırılabilirlik fikrinin de klinik zeminde güçlendiği yıllardı.
3) Görünmeyeni kanıtlamak: virüs fikrinin doğuşu (20. yüzyıl başı)
- yüzyılın başında M. Juliusberg’in yaptığı klasik otokutanöz inokülasyon deneyi, lezyon materyalinin sağlam deriye nakliyle aynı morfolojide yeni papüller üretebildiğini gösterdi. Bu yaklaşım, o çağın mikrobiyoloji dilinde “tümör” ile “enfeksiyon” arasındaki çizgiyi molluscum lehine enfeksiyon yönüne çekti; bir “etken” olmalıydı ve bu etken, o günlerin filtreden geçen–geçmeyen cisimcikler tartışmasında “filtrelenebilir” bir ajana, yani virüse işaret ediyordu.
4) Tuğla biçimli bir dünya: elektron mikroskobisi ve poksvirus mimarisi (orta yüzyıl)
Elektron mikroskobisinin klinik patolojiye girişiyle, molluscum lezyonlarının içinde tuğla şeklinde, 250–350 nm mertebesinde, poksvirüs ailesine özgü virionlar görüntülendi. Işık mikroskobunda yalnızca “dolgun, camlaşmış” görünen inklüzyonların aslında viroplazma ve gelişmekte olan virionların aşamaları olduğu anlaşıldı. Böylece molluscum, Chordopoxvirinae alt ailesinin, insana özgü Molluscipoxvirus cinsinde, tek türlük bir çizgi olarak taksonomide yerini sağlamlaştırdı. Bu dönem, klinik patolojiden ultrastrüktüre uzanan ikinci büyük sıçramaydı: “inci”nin içindeki tuğlalar resmen görülmüştü.
5) Klinik sahnede iki yüzyıl: çocukluk, temas ve bağışıklık
Hastalık, modern pediatrinin gündelik pratiğinde okul öncesi çocuk ve temas sporları üçgeninde yerini aldı; erişkinlerde ise daha çok genital/inguinal bölgelerde, temas yoluyla kümelenen olgular baskındı. Atopik dermatit zemininde bariyer kusuru ve kaşıma ile lezyonların çoğalması; immünsüpresyon (özellikle ileri HIV enfeksiyonu) varlığında dev ve dirençli papüller, molluscum’un klinik çeşitliliğini belirleyen iki ana eksen olarak literatüre yerleşti. Vaka serilerinde göz kapağı tutulumunun foliküler konjonktivit ve nadiren keratite yol açabildiği gösterildi; dermoskopi ise “umbilikasyon”u ve taç benzeri damar mimarisini ayırıcı tanıda güvenilir bir optik imzaya dönüştürdü.
6) Genom çağında molluscum: sessiz bir kalabalığın genleri (1990’lar–2020’ler)
Moleküler biyoloji yöntemleri olgunlaştıkça, MCV-1 ve MCV-2 başta olmak üzere molluscum genomlarının tam dizileri yayımlandı; 180–200 kbp uzunluğundaki çift sarmallı DNA’larının, yalnızca virion yapısal proteinlerini değil, aynı zamanda konak bağışıklığını ayarlayan çok sayıda protein ailesini kodladığı ortaya kondu. İlginç olan, bu repertuvarın insan bağışıklığının tam da devreye girdiği düğüm noktalarını hedef almasıydı:
- MC159 ve MC160, ölüm efektör (DED) benzeri alanlar içeren proteinler olarak TNF ve diğer uyarılarla tetiklenen NF-κB sinyalini baskılayarak apoptozu ve inflamasyonu köreltir.
- MC132, NF-κB’nin p65 alt birimini ubikuitinlenmiş yıkıma yönlendirerek çekirdekteki transkripsiyonel cevapları devre dışı bırakır.
- MC54L ve akrabaları (MC53L vb.), IL-18 bağlayıcı protein benzerleri olarak doğal öldürücü hücre (NK) ve Th1 eksenini zayıflatır.
Bu tablo, klinikte “sessiz”, yani belirgin inflamasyon olmadan aylar süren papüllerin nedenini moleküler düzeyde açıklar: MCV, bağışıklığın sireni susturan nefis bir repertuvara sahiptir. 2010’lar ve 2020’lerde yayımlanan popülasyon genomu çalışmalarında, MCV-1 ve MCV-2 arasında korunmuşluk farkları, yeniden düzenlenme (rekombinasyon) olayları ve yeni MCV3 genomlarının eklenmesiyle filogenetik harita daha da ayrıntılandı.
7) Tedavinin evrimi: kürtajdan hedefli topikallere (20. yüzyıl sonu–2020’ler)
Yıllar boyunca tedavi, üç ayak üzerine kuruluydu: bekle-gör (kendini sınırlama), fiziksel destrüksiyon (küretaj, kriyo) ve irritan/topikal ajanlar (KOH, retinoidler). Ancak kanıt kalitesi değişken, ağrı ve hiperpigmentasyon riski göz ardı edilemezdi. 2010’ların sonundan itibaren standartlaştırılmış kantaridin formülasyonlarıyla yapılan faz 2/3 çalışmalar, klinik uygulayıcı tarafından belirli aralıklarla sürülen %0,7 kantaridin çözeltisinin etkinlik ve güvenliğini ortaya koydu; ardından 2023’te ABD’de ilk düzenleyici onay geldi. Bunu, nitrik oksit salan bir jel olan %10,3 berdazimer için 2024’te gelen onay izledi; üstelik bu formülasyon, evde hasta/ebeveyn uygulamasına izin veren ilk reçeteli seçenek olarak, bulaştırıcılığı azaltma ve sağlık hizmeti yükünü hafifletme vaadini de beraberinde taşıdı. 2025 itibarıyla hem klinikte uygulanan hem de evde kullanılan iki farklı onaylı topikal seçenek, klasik destrüksiyon yöntemlerinin yanında yerini aldı.
8) Bugünün ön cephesi: üç araştırma ekseni
(i) Konak–patojen dansı. MCV’nin NF-κB, IL-18 ve TBK1/IKK gibi düğümleri hedefleyen proteinleri, yalnızca molluscum’un niçin sessiz ve ısrarcı seyrettiğini değil, aynı zamanda ağrısız ve iz bırakmadan niçin kaybolabildiğini de açıklıyor. Bu eksende yapısal biyoloji (kriyojenik EM), proteomik ve ubikuitin ligaz kompleksleri ile etkileşim haritaları gündemde.
(ii) Genomik gözetim. 2018’den bu yana yeni tam genomların eklenmesi, MCV tipleri arasında rekombinasyon ve coğrafi yayılım modellerinin anlaşılmasını hızlandırdı. Veri havuzları genişledikçe, atopi/immünsüpresyon gibi konak faktörleriyle ilişkili lezyon fenotiplerinin genotipik imzaları da daha incelikli sorgulanıyor.
(iii) Tedavi bilimi. Kantaridin ve berdazimer sonrasında gündem, doz aralığı optimizasyonu, ev içi uygulama uyumu, göz kapağı/genital gibi hassas lokalizasyonlarda risk–yarar dengelemeleri ve gerçek yaşam sonuçları. İmmünsüprese konaklarda antiviral adaylar ve kombinasyon stratejileri değerlendiriliyor; çocuklarda psikososyal yük (kaşıma, görünürlük, okul) ile kozmetik sonuçlar, hasta-merkezli ölçümlerle izleniyor.
Seçili dönüm noktaları için kanıt notları
- Bateman’ın 1810’lar–1817 çizgisi ve terimin yerleşmesi, 19. yüzyıl sonu/20. yüzyıl başı derlemeleri ve modern özetlerde ayrıntılı olarak aktarılır. (JAMA Network)
- 1841’de Henderson–Paterson cisimciklerinin betimi ve o yıllardaki bulaştırılabilirlik gösterimleri klasik literatürün mihenk taşıdır. (histopathology.guru)
- 1905’te Juliusberg’in deneysel kanıtları, modern kaynaklarda da tarihsel dönüm noktası olarak anılır. (ScienceDirect)
- Elektron mikroskobisiyle poksvirüs benzeri virionların görüntülenmesi, orta yüzyıl çalışmaları ve sonraki derlemelerle iyi belgelenmiştir. (Cambridge Core)
- MCV’nin bağışıklık kaçış proteinleri (MC159/MC160, MC132, MC54L/IL-18BP) işlevsel çalışmalarla tanımlanmıştır. (PMC)
- Genomik çağda MCV1/MCV2 tam genomları ve yeni tiplerin eklenmesi 2018–2023 arası çalışmalarla genişledi. (MDPI)
- Tedavi tarafında kanıta dayalı iki dönüm noktası: klinisyen uygulamalı %0,7 kantaridin için 2023 FDA onayı ve %10,3 berdazimer için 2024 FDA onayı. (U.S. Food and Drug Administration)
İleri Okuma
- Henderson, W.; Paterson, R. (1841). On peculiar cytoplasmic inclusions in molluscum contagiosum.
- Frick, W. (1899). Molluscum Contagiosum. JAMA.
- Juliusberg, M. (1905). Zur Kenntnis des Virus des Molluscum contagiosum des Menschen. Deutsche Medizinische Wochenschrift, 31:1598.
- Anonim (1950’ler). An electron microscope study of molluscum contagiosum.
- Xiang, Y.; Esteban, D. J.; ve ark. (2001–2004). MC54L/IL-18 bağlayıcı protein çalışmaları; poksvirüs IL-18BP homologlarının yapısal–işlevsel karşılaştırmaları.
- Murao, L. E.; Nichols, D. B.; Randall, C. M. H.; ve ark. (2005–2012). MC159/MC160 ile NF-κB ve apoptoz regülasyonunun çözülmesi.
- Brady, G.; ve ark. (2015). MC132’nin p65’i hedefleyerek NF-κB’yi baskılaması. Journal of Virology.
- Zorec, T. M.; ve ark. (2018). MCV’nin evrimsel ve genomik panoraması. Viruses.
- Sarker, S.; ve ark. (2021). MCV1 tam genom dizisi (MRA).
- Hebert, A. A.; ve ark. (2023). Molluscum Contagiosum: Epidemiology, Considerations…
- FDA (2023). YCANTH™ (kantaridin %0,7): ABD’de molluscum için ilk onay.
- FDA (2024). ZELSUVMI™ (berdazimer jel %10,3): evde uygulanabilir ilk reçeteli seçenek.
- Pelthos/Contemporary Pediatrics (2025). Berdazimer jel %10,3’ün piyasaya çıkışı ve güncel kullanım notları.
- Brown, J.; Janniger, C. K.; Schwartz, R. A.; Silverberg, N. B. (2006). Molluscum contagiosum: An update. Cutis, 77(6).
- Chen, X.; Anstey, A. V.; Bugert, J. J. (2013). Molluscum contagiosum virus infection. The Lancet Infectious Diseases, 13(10).
- van der Wouden, J. C.; van der Sande, R.; van Suijlekom-Smit, L. W. A.; Berger, M. Y.; Butler, C. C.; Koning, S. (2017). Interventions for cutaneous molluscum contagiosum. Cochrane Database of Systematic Reviews, (5).
- Kang, S.; Amagai, M.; Bruckner, A. L.; Enk, A. H.; Margolis, D. J.; McMichael, A. J.; Orringer, J. S. (Eds.) (2019). Fitzpatrick’s Dermatology (9th ed.). McGraw-Hill.
- British Association of Dermatologists (2020). Molluscum Contagiosum – Patient Information Leaflet.
- Habif, T. P.; Campbell, J. L.; Chapman, M. S.; Dinulos, J. G. H.; Zug, K. A. (2021). Habif’s Clinical Dermatology: A Color Guide to Diagnosis and Therapy (7th ed.). Elsevier.
- Centers for Disease Control and Prevention (CDC) (2024). Molluscum Contagiosum – Clinical Overview.