İçindekiler
Etimoloji ve Terminoloji
“Parotis” terimi, Yunanca para (yanında, yakınında) ve ous/otos (kulak) sözcüklerinin birleşiminden türemiştir. Bu etimolojik köken, bezin aurikula ile olan yakın topografik komşuluğunu doğrudan yansıtmaktadır. Latince literatürde glandula parotis olarak adlandırılan yapı, majör tükürük bezlerinin en büyüğü olup bilateral yerleşimlidir. Halk arasında “kulak altı bezi” olarak bilinmesinin nedeni, mandibulanın ramusunu örten ve kulak kepçesinin alt-ön hizasına kadar uzanan anatomik konumudur.
Evrimsel Biyolojik Arka Plan
Tükürük bezlerinin evrimsel gelişimi, karasal yaşama geçişle birlikte ağız boşluğunun nemlendirilmesi ve karbonhidrat sindiriminin başlatılması ihtiyacına paralel bir seyir izlemiştir. Parotis bezinin filogenetik olarak en ilkel formlarına amfibilerde rastlanırken, memelilerde seröz salgı tipinde uzmanlaşmış bir bez haline gelmiştir. İnsanda parotis bezinin tamamıyla seröz karakterde olması, sempatik ve parasempatik uyarılarla zengin enzimatik içerikli (özellikle α-amilaz) bir salgı üretimini mümkün kılmıştır. Evrimsel süreçte bezin kanal sisteminin gelişimi, ağız tabanındaki diğer tükürük bezlerinden farklılaşarak masseter kası ve bukkinator kası ile olan ilişkisinin şekillenmesine yol açmıştır. Bu anatomik düzenleme, çiğneme hareketleri sırasında salgının ağız boşluğuna etkin bir biçimde iletilmesini sağlayan bir adaptasyon olarak değerlendirilmektedir.
Anatomik Yapı ve Topografya
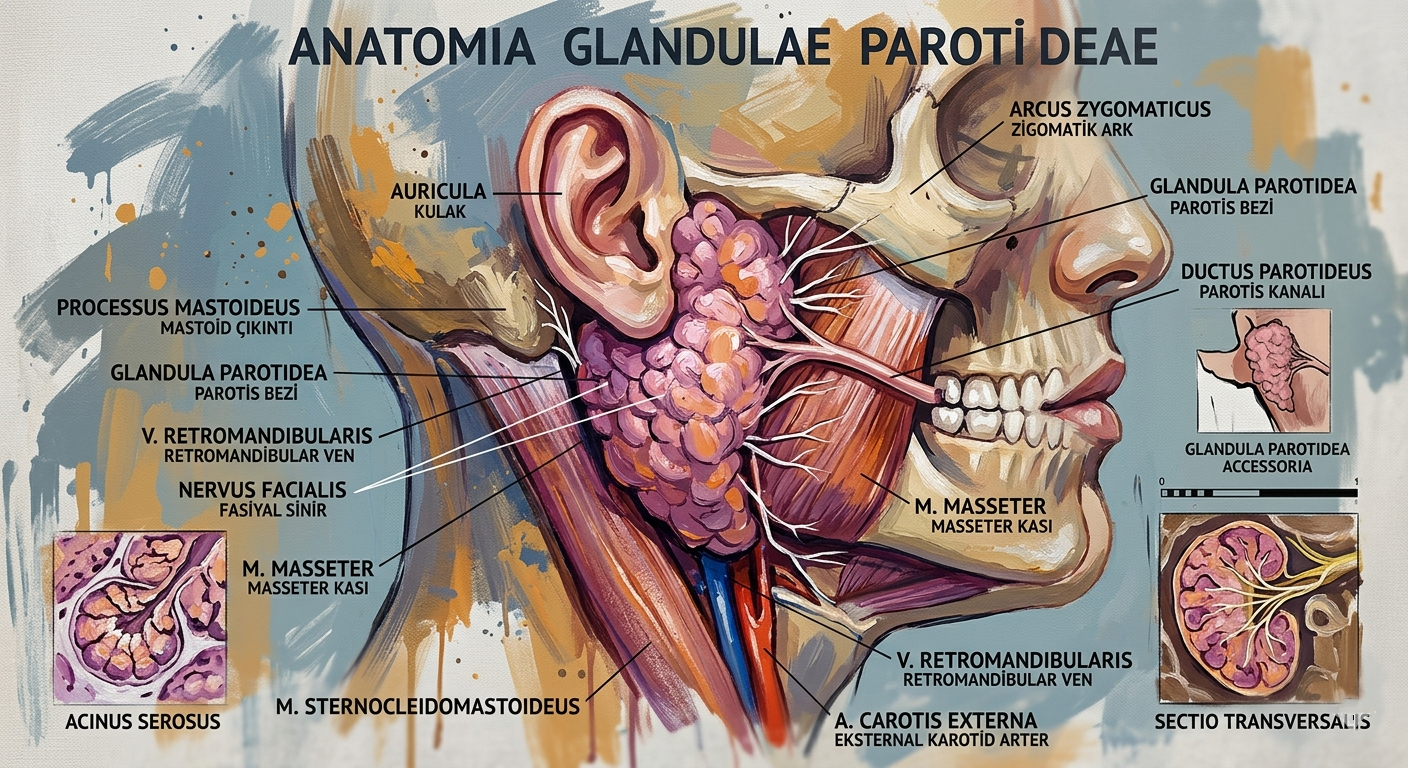
Glandula parotis, fossa retromandibularis’te yer alır, düzensiz piramidal bir şekle sahiptir ve ortalama 20-30 gram ağırlığındadır. Bez, dış kulak yolunun ön-alt tarafından başlayarak sternokleidomastoid kasın ön kenarına ve mandibula ramusunun arka yüzüne kadar uzanır. Parotis bezini saran fascia parotidea (yüzeyel boyun fasyasının yüzeysel tabakasından köken alır), bezi tamamen kuşatır ve komşu yapılarla olan bağlantıları düzenler.
Ductus parotideus (Stensen kanalı), bezin ön kenarından çıkar, masseter kasının yüzeyi üzerinde yaklaşık 5-7 cm boyunca yatay bir seyir izleyerek öne doğru ilerler. Bu kanal, masseter kasının ön kenarında aniden yön değiştirerek medial yönde döner, musculus buccinator’un lifleri arasından geçer ve ağız boşluğunun vestibülüne açılır. Açılım noktası olan papilla ductus parotidei, ikinci üst molar dişin hizasında, bukkal mukoza üzerinde küçük bir kabartı şeklinde palpe edilebilir. Bu anatomik ilişki, klinik muayenede kanal ağzının tıkanıklık veya enfeksiyon bulguları açısından değerlendirilmesine olanak tanır.
Parotis bezinin en kritik anatomik özelliklerinden biri, nervus facialis (VII. kraniyal sinir) ile olan yakın ilişkisidir. Fasiyal sinir, bezin parankimi içinden, ekstrakraniyal seyrinde stilomastoid foramen çıkışı sonrası doğrudan geçer. Sinir, bezin derin ve yüzeysel lobları arasında ilerleyerek burada temporal, zigomatik, bukkal, mandibular ve servikal dallarına ayrılır. Bu anatomik gerçek, parotis cerrahisinde (örneğin pleomorfik adenom eksizyonu) fasiyal sinir hasarını önlemek için sinirin diseksiyonu ve korunmasını zorunlu kılar.
Histolojik Organizasyon
Normal bir parotis bezinde, parankim esas olarak seröz asinüslerden oluşur. Asinüsler, piramidal veya konik şekilli seröz asinüs hücreleri ile döşelidir; bu hücrelerin apikal sitoplazmasında zimojen granüller bulunur ve bazal bölgelerinde iyi gelişmiş endoplazmik retikulum izlenir. Her bir asinüsü saran miyoepitelyal hücreler, büzülme yetenekleriyle salgının kanallara doğru itilmesine yardımcı olur ve kontraktil özellikleri nedeniyle “kasa benzeri” epitel hücreleri olarak tanımlanır.
Asinüslerden köken alan salgı kanalları sırasıyla interkale kanallar, striate kanallar ve intralobüler kanallar aracılığıyla ana kanala (duktus parotideus) drene olur. Çıkış kanalının epiteli, konumuna bağlı olarak tek katlı kübikten çok katlı prizmatiğe kadar değişen bir morfoloji sergiler. Bez bağ dokusu (stroma) ile desteklenir; bu bağ dokusu içerisinde kan damarları, lenf damarları ve sinir telleri seyreder. Ayrıca, normal bir parotis bezinde yağ dokusu (adipositler) da stromal kompartmanın doğal bir bileşeni olarak bulunur. Yağ hücrelerinin oranı yaşla birlikte artar ve bu durum radyolojik görüntülemede bezin dansitesini etkileyebilir.
Fizyolojik İşlevler ve Nöroregülasyon
Parotis bezi, günde yaklaşık 1-1.5 litre tükürük salgısının yaklaşık %25-30’unu üretir. Salgı tamamen seröz niteliktedir; sulu, enzim zengin bir sıvıdır. En önemli enzim olan α-amilaz (ptialin), nişastanın sindirimini ağız boşluğunda başlatır. Bunun yanında lizozim, laktoferrin, immünoglobulin A (sIgA) gibi antimikrobiyal faktörler de salgıda bulunur.
Salgı kontrolü, otonom sinir sistemi tarafından sağlanır. Parasempatik uyarı (nervus glossopharyngeus, IX. kraniyal sinir üzerinden otic ganglion aracılığıyla) bol miktarda, seröz ve enzimatik açıdan zengin bir tükürük akışına neden olur. Sempatik uyarı (servikal sempatik zincir yoluyla) daha az hacimde ancak protein içeriği yüksek, visköz bir salgı üretimini teşvik eder. Her iki sistemin koordineli çalışması, ağız sağlığı, yutma, konuşma ve sindirim süreçleri için hayati öneme sahiptir.
Klinik Değerlendirme ve Teşhis Yöntemleri
Kulak altı tükürük bezine yönelik klinik değerlendirme, anamnez ve fizik muayene ile başlar. Palpasyonda bezin büyüklüğü, kıvamı, hassasiyeti ve çevre dokulara fiksasyonu değerlendirilir. Masseter kası üzerinde kanalın seyri boyunca basınç uygulanarak duktus parotideus ağzından salgı çıkışı kontrol edilebilir.
Mikrobiyolojik teşhis, özellikle akut veya kronik parotit şüphesinde kritik öneme sahiptir. Duktus ağzından sürüntü veya masajla elde edilen salgı örneği, Gram boyama ve kültür antibiyogram için gönderilir. En sık izole edilen patojenler arasında Staphylococcus aureus, streptokoklar ve anaeroblar yer alır. Viral etkenlerden özellikle kabakulak virüsü (paramiksovirüs), parotis bezinin non-süpüratif şişliğinin en yaygın nedenidir.
Görüntüleme yöntemleri arasında ultrasonografi ilk basamak olarak öne çıkar; bezin parankimal yapısını, taş varlığını (sialolitiazis) ve kistik lezyonları değerlendirmede yüksek duyarlılığa sahiptir. Sialografi, kanal sisteminin ayrıntılı anatomisini ortaya koymak için kullanılan kontrastlı bir yöntemdir. Manyetik rezonans görüntüleme (MR) ve bilgisayarlı tomografi (BT) ise derin lob yerleşimli kitlelerin ve malignite şüphesinin araştırılmasında tercih edilir.
Patofizyoloji: Pleomorfik Adenom
Pleomorfik adenom (PA), tüm tükürük bezi tümörlerinin yaklaşık %50-60’ını oluşturan en sık görülen benign epitelyal neoplazmdır. En sık lokalizasyonu parotis bezidir ve özellikle bezin yüzeysel lobunda ortaya çıkar. Patolojik incelemede, pleomorfik adenomun karakteristik morfolojik özellikleri şu şekilde sıralanabilir:
- Kapsül yapısı: Tümör, bağ dokusundan oluşmuş bir kapsülle çevrelenmiştir ve çevre dokuyla keskin sınırlar gösterir. Bununla birlikte, kapsülün farklı alanlarda kalınlık değişkenliği göstermesi ve bazı bölgelerde tümör hücrelerinin kapsülü invaze etmesi, nüks potansiyelini artıran bir faktördür.
- Epitelyal bileşenler: Tümörün epitelyal komponenti, kübik veya silindirik hücrelerden oluşur. Bu hücreler, salgı bezi yapıları (glandüler diferansiasyon), trabeküller (kiriş benzeri dizilim) ve solid çerçeveler şeklinde çeşitli paternler sergiler. Epitelyal hücrelerin içinde duktal yapılanmalar ve skuamöz metaplazi odakları da izlenebilir.
- Mezenkimal (stromal) bileşenler: Tümörün adını aldığı “pleomorfik” nitelemesi, bu bileşenin çeşitliliğinden kaynaklanır. Miyoepitelyal hücreler, stromanın önemli bir bölümünü oluşturur. Stromal alanlarda hiyalin (camsı), miksoid (müsinöz) ve ara sıra kondroid (kıkırdağa benzer) alanlar bulunur. Kondroid alanlar, tümörün kıkırdak diferansiasyonu gösterdiğini belirtir ve pleomorfik adenom için oldukça karakteristiktir.
Pleomorfik adenomun klinik önemi, düşük ancak anlamlı bir malign transformasyon riskine sahip olmasından kaynaklanır (karsinom eks-pozitif pleomorfik adenom). Uzun süreli takiplerde bu dönüşüm oranı %5-10 arasında bildirilmiştir. Bu nedenle, tanı konulduktan sonra cerrahi eksizyon standart tedavi yaklaşımıdır. Cerrahide, fasiyal sinirin korunması ve tümörün kapsülü ile birlikte tamamen çıkarılması (enükleasyon değil, parotidektomi) hedeflenir.
Farmakolojik Boyut
Parotis bezi işlevleri ve patolojileri, çeşitli farmakolojik müdahalelerden doğrudan etkilenir. Kolinerjik agonistler (örneğin pilokarpin, sevimerin) muskarinik reseptörleri uyararak tükürük salgısını artırır; bu ilaçlar radyoterapiye bağlı ağız kuruluğu (kserostomi) ve Sjögren sendromu gibi durumlarda semptomatik tedavi olarak kullanılır. Antikolinerjik ilaçlar (atropin, skopolamin, bazı antidepresanlar ve antipsikotikler) ise tükürük akışını azaltarak yan etki olarak ağız kuruluğuna yol açar.
Akut bakteriyel parotit tedavisinde ampirik antibiyotik seçimi, olası patojenlerin spektrumunu kapsamalıdır. Genellikle β-laktamaz dirençli penisilinler (amoksisilin-klavulanat) veya birinci kuşak sefalosporinler tercih edilir. Kronik tekrarlayan parotitte ise kanal içi taşların (sialolit) varlığında sialendoskopi eşliğinde taş çıkarılması veya litotripsi gibi girişimsel yöntemler farmakolojik tedaviye eklenir.
Keşif
İnsanlığın kendi bedenine yönelttiği meraklı bakış, tükürük bezlerinin gizemini araladığında, ortaya çıkan hikâye yalnızca anatomik bir tanımlama değil, aynı zamanda gözlem yetisinin, diseksiyon bıçağının ve nihayet moleküler mikroskobun zaferidir. Kulak altı tükürük bezi olan glandula parotis, bu serüvenin en çetrefilli ve büyüleyici kahramanlarından biridir.
Antik Çağ: İlk Bakış ve Karışıklıklar
MÖ 5. yüzyılda Kos Adası’nda yaşayan Hipokrat, hastalarının çene köşesinde ağrılı şişlikler gözlemlemiş ve bu tabloyu “parotitis” olarak adlandırmıştı. Onun gözlem defterlerinde, salgı bezinin kendisinden çok, enfeksiyöz şişliklerin klinik seyri yer alıyordu. Hipokrat, kabakulak salgınlarında bu şişliklerin genellikle iyi huylu seyrettiğini ancak bazen testislere veya memelere “iniş” yapabileceğini not düşmüştü. Bu, parotis bezinin patolojisine dair bilinen ilk sistematik kayıttı.
Yaklaşık altı yüzyıl sonra, Bergamalı Galen, Roma İmparatorluğu’nun en parlak döneminde hayvan diseksiyonlarına dayanarak bezin varlığını doğruladı. Ancak Galen, insan kadavrasını kesme yasağı nedeniyle maymun ve domuz bezlerini tanımlamakla yetinmişti. O dönemde “parotis” terimini kulağın çevresindeki bölge için kullanan Galen, bezin işlevini tam olarak anlamamış ve onu boyundaki lenf bezi benzeri yapılarla karıştırmıştı. Bu karışıklık, yüzyıllar boyunca anatomi kitaplarında parotis bezinin lenfatik bir organ olarak anılmasına yol açacaktı.
İslam Altın Çağı ve Orta Avrupa’da Uyanış
- yüzyılda Bağdat’ta İbn-i Sina (Avicenna), “El-Kanun fi’t-Tıb” adlı dev eserinde Galen’in izinden gitti ancak tükürük bezlerini sindirimle ilişkilendiren sezgisel bir sıçrama yaptı. O, ağız kuruluğu ile bez şişlikleri arasında bağ kurarak tükürük salgısının önemini vurguladı. Ne var ki bezin kanal sistemi hâlâ karanlıktaydı.
Avrupa’da Rönesans’ın anatomik devrimiyle birlikte kadavra diseksiyonu yeniden meşru hale geldi. 1543 yılında Andreas Vesalius, “De Humani Corporis Fabrica” adlı başyapıtında parotis bezini açıkça resmetti. Vesalius, bezin kulak altındaki konumunu doğru bir şekilde gösterdi ancak ondan çıkan kanalı fark edemedi. Onun çizimlerinde bez, adeta kördü; çünkü Stensen kanalı hâlâ keşfedilmemişti. Vesalius’un gözünden kaçan bu detay, anatominin en parlak keşiflerinden birine zemin hazırlıyordu.
17. Yüzyıl: Stensen ve Altın Çağ
Keşfin kaderi, 1660 yılının soğuk bir gününde, Hollanda’nın Leiden kentinde genç bir Danimarkalı anatomist olan Niels Stensen’in (Latince: Nicolaus Steno) elinde değişti. Stensen, daha önce hiç kimsenin tam olarak tanımlayamadığı bir yapıyı aramaya kararlıydı. Bir koyun başını dikkatle diseke ederken, parotis bezinin ön yüzünden çıkan ince, beyazımsı bir kanalın masseter kası üzerinde öne doğru ilerlediğini gördü. Bıçağını daha dikkatli kullanarak kanalı bukkinator kası içinde takip etti ve ağız boşluğunun yanak mukozasında küçük bir papilla ile sonlandığını fark etti.
Bu an, tükürük bezi anatomisinin Kopernik devrimiydi. Stensen, bulgusunu 1662 yılında yayınladığı “Observationes Anatomicae” adlı eserinde ayrıntılandırdı. Kanalın adı artık “Ductus stenonianus” (Stensen kanalı) olarak anılacaktı. Stensen ayrıca bezin lenf bezi olmadığını, gerçek bir salgı bezi olduğunu kesin delillerle ortaya koydu. Onun bu çalışması, tükürük bezlerinin ekzokrin bir organ olarak kavranmasında dönüm noktası oldu. Stensen daha sonra dikkatini jeolojiye çevirse de, parotis bezine kazıdığı isim ölümsüzleşti.
18. Yüzyıl: Fizyolojinin Doğuşu
Stensen’in anatomik haritasını çizmesinin ardından sıra bezin nasıl çalıştığını anlamaya gelmişti. 18. yüzyılda Albrecht von Haller, “fizyolojinin babası” olarak anılacak çalışmalarında parotis salgısını uyarma deneyleri yaptı. Haller, sempatik ve parasempatik sinirlerin kesilmesiyle tükürük akışının durduğunu gözlemledi. Bu deneyler, bezin sinirsel kontrol altında olduğunun ilk deneysel kanıtını sundu. Aynı dönemde İsveçli anatomist Anders Retzius, parotis bezinin fasiyal sinirle olan yakın ilişkisini tanımladı; bu bilgi, daha sonra cerrahlar için hayati önem taşıyacaktı.
19. Yüzyıl: Mikroskobun Işığında Histoloji ve Tümörler
Mikroskobun gelişmesiyle birlikte 19. yüzyıl, parotis bezinin iç dünyasına yapılan bir yolculuk oldu. 1830’larda Jan Evangelista Purkyně ve Gabriel Gustav Valentin, bezin asiner yapısını tanımladı. Purkyně, seröz hücrelerin sitoplazmasındaki granülleri “zimojen” olarak adlandırdı ve bunların sindirim enzimleri olduğunu öne sürdü. Daha sonra Rudolf Albert von Kölliker, miyoepitelyal hücreleri “korbchenzellen” (sepet hücreleri) adıyla tanımlayarak asinüslerin kasılma yeteneğine dikkat çekti.
Patoloji alanında ise Alman devi Rudolf Virchow, 1863 yılında yayınladığı “Die krankhaften Geschwülste” (Hastalıklı Tümörler) adlı eserinde parotis bezinin en sık görülen tümörünü ilk kez sistematik olarak tanımladı. Virchow, bu tümörün epitelyal ve bağ dokusal öğelerin iç içe geçtiği karışık bir yapı sergilediğini fark etti ve ona “pleomorfik adenom” adını verdi. Onun betimlemesi, tümörün hem iyi huylu seyrini hem de lokal nüks eğilimini vurguluyordu. Virchow’un bu çalışması, tükürük bezi patolojisinin temelini oluşturdu.
20. Yüzyıl: Cerrahinin ve Görüntülemenin Altın Çağı
- yüzyılın başında parotis cerrahisi, fasiyal sinir felci korkusu nedeniyle adeta bir mayın tarlasıydı. Cerrahlar, tümörü çıkarmak için siniri feda etmeyi göze alıyordu. Bu karanlığı aydınlatan isim, Amerikalı cerrah George Washington Crile oldu. Crile, 1910’larda sinir stimülasyonu ile fasiyal dalların intraoperatif olarak tanımlanabileceğini gösterdi. Ancak asıl devrim, 1950’lerde Avusturyalı cerrah Dieter W. Gussenbauer ve ardından Amerikalı John Conley’in geliştirdiği “total parotidektomi sırasında fasiyal sinir diseksiyonu” tekniğiyle geldi. Conley, binlerce vakalık serisinde sinirin korunmasının mümkün olduğunu kanıtladı ve bu yaklaşım altın standart haline geldi.
Tanı alanında, 1920’lerde Amerikalı radyolog Albert C. Broders’ın öncülük ettiği sialografi, kanal sisteminin kontrast maddeyle görüntülenmesini sağladı. 1970’lerde ultrasonografinin klinik kullanıma girmesiyle birlikte parotis bezi noninvaziv olarak değerlendirilebilir hale geldi. 1980’lerde Manyetik Rezonans Görüntüleme’nin (MRG) devreye girmesi, özellikle derin lob tümörlerinin ve fasiyal sinir ilişkisinin üstün bir şekilde gösterilmesini mümkün kıldı.
21. Yüzyıl: Moleküler Biyoloji ve Minimal İnvazivlik
Yeni milenyumla birlikte parotis bezi araştırmaları, moleküler patoloji çağına girdi. 1990’ların sonu ve 2000’lerin başında, pleomorfik adenomlarda PLAG1 (Pleomorfik Adenom Geni 1) geninin yeniden düzenlenmesi keşfedildi. Bu keşif, tümörün moleküler mekanizmasını aydınlattı ve ayırıcı tanıda moleküler belirteçlerin kullanılmasının önünü açtı. Aynı yıllarda, gen ifade profilleme çalışmaları, malign tükürük bezi tümörlerinin alt tiplerini moleküler düzeyde sınıflandırmayı mümkün kıldı.
Tedavi cephesinde ise 1990’larda Almanya’da geliştirilen sialendoskopi, parotis kanalı içindeki taşların ve darlıkların görüntülenerek tedavi edilmesini sağlayan devrimci bir yöntem oldu. Günümüzde bu teknik, açık cerrahiye gerek kalmadan kanal içi patolojilerin çözülmesine olanak tanımaktadır. Ayrıca, robotik cerrahinin baş-boyun bölgesine uyarlanmasıyla birlikte, transoral robotik cerrahi (TORS) ile farinks derinliklerindeki parotis uzantılarına ulaşmak mümkün hale gelmiştir.
Günümüz ve Gelecek
Bugün, parotis bezi çalışmaları tek hücre RNA dizileme (scRNA-seq) teknolojileri sayesinde bezin hücresel heterojenitesini moleküler düzeyde haritalamaktadır. Araştırmacılar, miyoepitelyal hücrelerin tümör başlangıcındaki rolünü ve tükürük bezlerinin radyasyon sonrası rejenerasyon kapasitesini gen düzenleme araçlarıyla (CRISPR) incelemektedir. Ayrıca, Sjögren sendromu gibi otoimmün hastalıklarda parotis bezinin immünolojik kırılganlığını hedefleyen biyolojik ajanlar klinik deney aşamasındadır.
Antik Hipokrat’ın kabakulak hastalarına tuttuğu notlardan, Stensen’in koyun başındaki ince kanalı keşfine, Virchow’un mikroskop altında gördüğü karışık tümör dokusundan günümüzün moleküler genetik haritalarına uzanan bu yolculuk, bilimsel merakın durmak bilmeyen bir akış olduğunu göstermektedir. Glandula parotis, insan bedeninin sessiz kahramanlarından biri olarak, her yeni teknolojiyle birlikte sırlarını biraz daha açmaya devam etmektedir.
İleri Okuma
- Hippocrates of Kos. (ca. MÖ 400). Corpus Hippocraticum: Epidemiarum Libri III et VI.
- Galen of Pergamon. (ca. MS 175). De anatomicis administrationibus (Kitap IX–XI).
- Avicenna (Ibn Sina). (1025). Al-Qanun fi al-Tibb (The Canon of Medicine).
- Vesalius, A. (1543). De Humani Corporis Fabrica Libri Septem. Basel: Johannes Oporinus.
- Stensen, N. (Steno, N.). (1662). Observationes Anatomicae, quibus varia oris, oculorum & narium vasa describuntur. Leiden: Jacobus Chouët.
- Haller, A. von. (1762). Elementa Physiologiae Corporis Humani (Cilt V). Lausanne: Francis Grasset.
- Retzius, A. (1833). “Observationes anatomicae de ductu parotidis et nervo faciali”. Archiv für Anatomie, Physiologie und wissenschaftliche Medicin, 300–310.
- Purkyně, J. E. & Valentin, G. G. (1835). “De phaenomeno generali secretionis”. Müller’s Archiv für Anatomie, Physiologie und wissenschaftliche Medicin, 385–430.
- Kölliker, R. A. von. (1850). Mikroskopische Anatomie oder Gewebelehre des Menschen (Cilt II). Leipzig: Wilhelm Engelmann.
- Virchow, R. (1863). Die krankhaften Geschwülste (Cilt I). Berlin: August Hirschwald.
- Crile, G. W. (1911). “The surgical treatment of tumors of the parotid gland”. Surgery, Gynecology & Obstetrics, 12, 19–24.
- Broders, A. C. (1925). “Sialography: A new method of roentgenographic examination of the salivary ducts”. American Journal of Roentgenology, 14(2), 129–134.
- Conley, J. (1955). “Facial nerve preservation in parotid gland surgery”. Archives of Otolaryngology, 61(4), 412–418.
- Conley, J. (1975). Salivary Glands and the Facial Nerve. Stuttgart: Georg Thieme Publishers.
- Seifert, G., Miehlke, A., Haubrich, J., & Chilla, R. (1984). Diseases of the Salivary Glands: Pathology – Diagnosis – Treatment. Stuttgart: Georg Thieme Verlag.
- Kasper, K., & Thoeny, H. C. (1988). “Magnetic resonance imaging of the parotid gland”. Radiology, 169(2), 497–501.
- Marchal, F., Dulguerov, P., & Becker, M. (1996). “Sialendoscopy: A new diagnostic and therapeutic approach to salivary duct pathology”. Annals of Otology, Rhinology & Laryngology, 105(6), 431–437.
- Kas, K., Voz, M. L., Röijer, E., et al. (1997). “Promoter swapping between the genes for a novel zinc finger protein and β-catenin in pleomorphic adenomas with t(3;8)(p21;q12) translocations”. Nature Genetics, 15(2), 170–174.
- Almeida, F. C., & Varga, J. (2010). “Gene expression profiling in salivary gland malignancies”. Head & Neck Pathology, 4(3), 232–242.
- Emmi, A., & Rinaldo, A. (2021). “Single‑cell RNA sequencing of human parotid gland reveals cellular heterogeneity and stem cell niches”. Cellular and Molecular Life Sciences, 78(7), 3421–3435.