İçindekiler
Etimoloji ve tarihçe
“Radikülopati” terimi, Latince radicula (“küçük kök”) ve Yunanca pathos (“hastalık/ızdırap”) sözcüklerinden türemiştir. Türkçede “kök kompresyon sendromu” ifadesi, sinir kökünün mekanik ve/veya kimyasal irrite edilmesine bağlı semptom kompleksini vurgular. Klinik literatürde 20. yüzyılın ortalarından itibaren görüntüleme ve mikrocerrahideki gelişmelerle terminoloji berraklaşmış; disk hernisiyle ilişkili radiküler ağrı ile dejeneratif foraminal daralmanın yol açtığı kök basısı ayrışmıştır.
Tanım
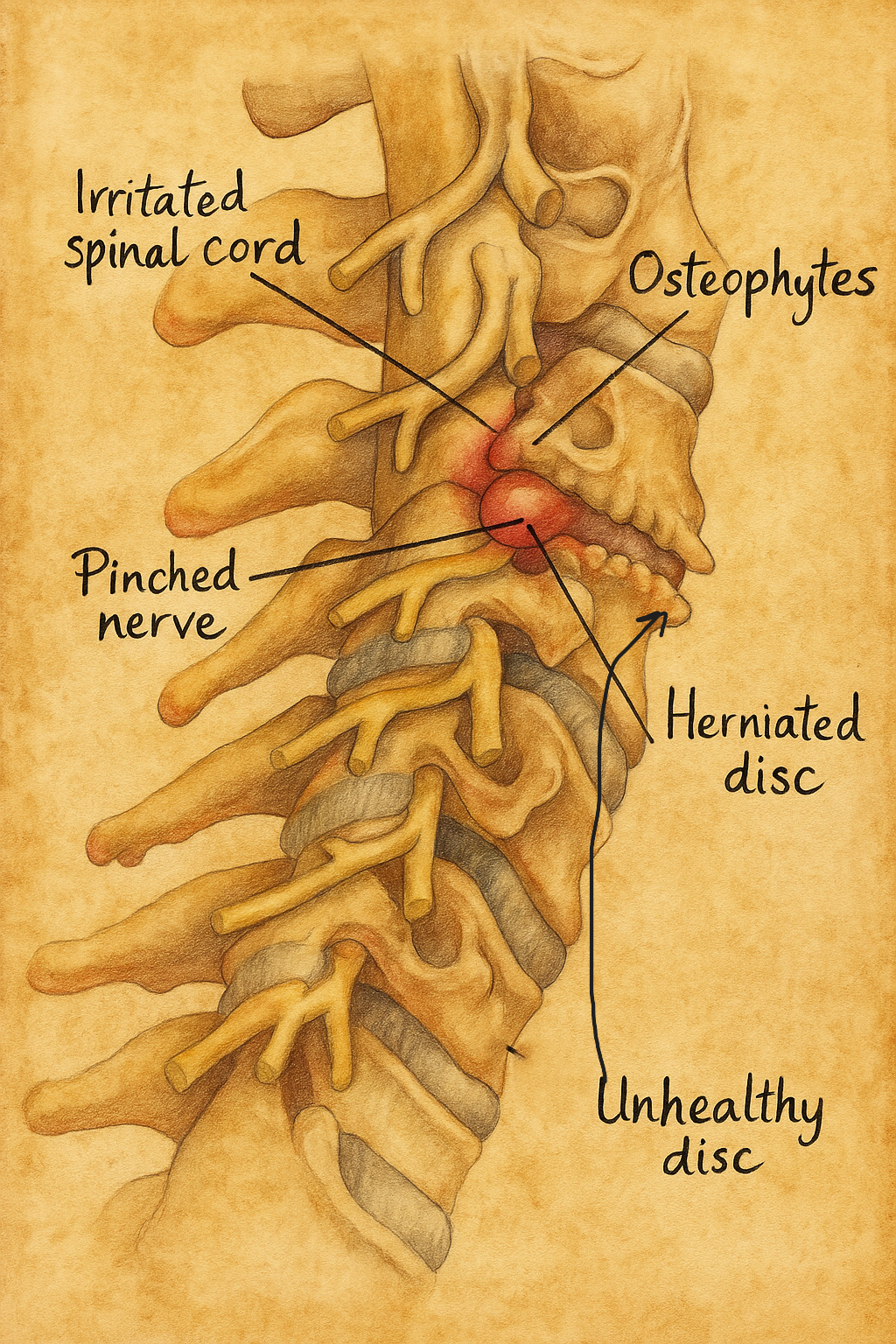
Kök kompresyon sendromu, omurga segmentinden çıkan bir spinal sinir kökünün foraminal veya lateral reses düzeyinde mekanik bası ve buna eşlik eden inflamatuvar-kimyasal iritasyon sonucu ortaya çıkan, dermatomal ağrı, duyu kusuru, refleks değişikliği ve/veya ilgili miyotomda kuvvet kaybı ile karakterize klinik tablodur. Radiküler ağrı (elektrik çarpar tarzda, keskin, dermatomu izleyen) ile lokal aksiyal ağrı (boyun/sırt/bel ağrısı) birlikte ya da ayrı görülebilir.
Sınıflandırma
Anatomik lokalizasyona göre
- Servikal kök kompresyon sendromu (servikal radikülopati)
En sık C6–C7 kökleri etkilenir; boyundan skapulaya ve kola yayılan dermatomal ağrı, parestezi ve ilgili miyotomal güçsüzlük tipiktir. - Torasik kök kompresyon sendromu (torasik radikülopati; nadir)
Segmental gövde ağrısı ve bant tarzında allodini ile seyreder; metastatik/primer tümör, kırık, enfeksiyon gibi ikincil nedenler daha sık rol oynar. - Lomber kök kompresyon sendromu (lomber radikülopati)
En sık L4–L5 ve L5–S1 düzeyleridir. Siyatalji (n. ischiadicus dağılımı boyunca) ve “lomber siyatik” klinik çerçeveyi oluşturur.
Başlangıca göre
- Doğuştan (konjenital)
Kifoskolyoz, spina bifida okkülta, lumbalizasyon/sakralizasyon, pedikül hipoplazisi gibi yapısal anomalilerle ilişkili nadir tablolar. - Edinilmiş
Yaşamın ilerleyen dönemlerinde ortaya çıkar; büyük çoğunluğu dejeneratiftir.
Epidemiyoloji ve risk profili
Lomber radikülopati, yaşam boyu prevalans açısından en sık, servikal olan ise ikinci sıklıktadır. Yaşla birlikte dejeneratif spondiloz, disk dehidratasyonu ve faset artropatisi nedeniyle risk artar. Risk faktörleri arasında ağır kaldırma, tekrarlayıcı torsiyon/ fleksiyon, tam vücut titreşimine maruz kalma (ör. ağır vasıta sürücüleri), obezite, sigara, düşük kas enduransı ve psikososyal stres etmenleri sayılabilir.
Nedenler
Edinilmiş nedenler
- Dejeneratif (en sık):
- Posterolateral veya foraminal disk hernileri (servikal ve lomber bölgede başat neden)
- Faset eklemi artrozu ve hipertrofisi (faset sendromu)
- Osteofit formasyonları, uncovertebral eklem hipertrofisi (servikal)
- Ligamentum flavum hipertrofisi ve kanal daralması
- Spondilolistezis ve foraminal daralma
- Travmatik: kompresyon/çatlak kırıkları, retropulsiyon
- Neoplastik: primer omurga/omurilik tümörleri, metastazlar (torasik düzeyde daha sık)
- Enfeksiyöz: spondilodiskit, epidural apse
- Vasküler/hematolojik: epidural hematom (antikoagülasyonla ilişkili olabilir)
- İnflamatuvar: seronegatif spondiloartritlerde eşlik edebilen entezopatik daralmalar (daha nadir)
Konjenital nedenler
- Dar pediküllerle konjenital dar kanal, belirgin skolyoz/kifoz, geçici dekompansasyonla kök iritasyonu.
Patofizyoloji
Mekanik ve kimyasal bileşenler
Sinir kökleri intervertebral foramen, lateral reses ve pedikül-faset kompleksiyle yakın komşuluktadır. Herniye disk materyali ya da kemik/ligament proliferasyonu, kökün epinöryumu üzerinde mekanik bası oluşturur. Basıya eşlik eden nükleus pulpozus içeriklerinin (fosfolipaz A₂, sitokinler) epidural alana kaçışı “kimyasal radikülit” diye de anılan inflamatuvar yanıtı tetikler. Venöz staz, perinöral ödem ve mikroiskemi ile iletim blokları ve ektopik deşarjlar gelişir; bu da dinç/öksürükle artan, pozisyonla değişen ağrıyı açıklar. Süreç uzarsa demiyelinizasyon ve aksonal hasar tabloya zayıflık ve atrofi ekler.
Evrimsel bakış
İki ayaklı yürüyüşe (bipedalizm) geçiş, lomber lordozun artması ve yükün alt lomber segmentlerde yoğunlaşmasıyla sonuçlanmıştır. Bu biyomekanik yeniden dağılım, özellikle L4–L5 ve L5–S1 düzeylerinde dejeneratif değişiklikleri hızlandırarak modern insanda radikülopati yatkınlığını artırır.
Klinik tablo
Kardinal belirtiler
- Ağrı: Dermatomal dağılım gösteren, sıklıkla elektrik çarpar/keskin; öksürme, ıkınma, hapşırma ile artabilir.
- Duyu kusuru: Hipestezi/parestezi (iğnelenme, yanma).
- Motor defisit: İlgili miyotomda kuvvet kaybı; ilerleyici ise acil değerlendirme gerektirir.
- Refleks değişiklikleri: Segmental derin tendon reflekslerinde azalma/kayıp.
Segmental örüntüler (özet)
- Servikal
- C5: Deltoid/omuz abd.; lateral omuz duyu; biseps refleksi hafif etkilenebilir
- C6: Biseps/el bileği ekst.; başparmak–işaret parmağı duyu; biseps refleksi
- C7: Triseps/ekstansör digitorum; orta parmak duyu; triseps refleksi
- C8: Parmak fleksörleri/interosseiler; ulnar iki parmak duyu; refleks yok/ değişken
- Lomber–Sakral
- L4: Diz ekst.; patellar refleks ↓; medial baldır/ayak sırtı duyu
- L5: Ayak dorsifleksiyonu/başparmak ekst.; lateral baldır–ayak sırtı duyu
- S1: Ayak plantar fleksiyonu; Aşil refleksi ↓; lateral ayak-duyu
“Kırmızı bayraklar”
- Yeni gelişen idrar retansiyonu/inkontinans, anorektal his kaybı, bacaklarda hızlı ilerleyen güçsüzlük → Kauda ekina sendromu şüphesi (acil cerrahi değerlendirme).
- Ateş, gece terlemesi, açıklanamayan kilo kaybı, bilinen kanser öyküsü, immünsüpresyon, intravenöz ilaç kullanımı, yakın travma veya antikoagülasyon → enfeksiyon/tümör/hematom dışlanmalı.
- Şiddetli, gece artan ağrı veya yatakta uyanma → yapısal ciddi patoloji olasılığı.
Fizik muayene
- Gözlem ve palpasyon: Postür asimetrisi, skolyoz, paravertebral spazm.
- Nörolojik muayene: Dermatomal duyu, miyotomal kuvvet, refleksler.
- Provokasyon testleri:
- Lomber: Düz Bacak Kaldırma (SLR/Lasegue) ve Bragard; Slump testi sinir gerimini artırarak radiküler ağrıyı provoke eder.
- Servikal: Spurling manevrası (ekstansiyon + lateral fleksiyon + aksiyel kompresyon) radiküler ağrıyı yeniden oluşturabilir; üst ekstremite traksiyon ile semptom azalması destekleyicidir.
- Yürüyüş ve denge: Parmak ucu (S1) ve topuk yürüyüşü (L5) zayıflıkları ortaya çıkarabilir.
Tanısal yaklaşım
Görüntüleme
- Manyetik Rezonans Görüntüleme (MRG): Yumuşak dokular ve sinir kökleri için ilk tercihtir; disk hernisi, lateral reses/foraminal stenoz, sinyal değişiklikleri.
- Bilgisayarlı Tomografi (BT): Kemik ayrıntı; osteofit ve foraminal daralma değerlendirmesinde yararlı; MRG kontrendike ise tercih edilebilir.
- Dinamik grafiler: Spondilolistezis/instabilite şüphesi.
- Gadolinyumlu MRG: Enfeksiyon, tümör, epidural apse, postoperatif skar–rekürrens ayrımı.
Elektrodiagnostik
- EMG ve sinir iletim çalışmaları: Klinik–görüntüleme uyumsuzluğunda, lezyonun kök düzeyi ile periferik nöropati/pleksopati ayrımında, kronisite ve denervasyon derecesinin tayininde yardımcıdır.
Laboratuvar
- Kırmızı bayrak varlığında CRP/ESR, hemogram, kan kültürü; enfeksiyon/tümör şüphesinde ileri incelemeler.
Ayırıcı tanı
- Periferik tuzak nöropatileri (örn. karpal tünel, ulnar oluk; peroneal nöropati)
- Plexopatiler (brakiyal/lumbosakral)
- Omuz kalça eklem patolojileri (rotator manşet yırtığı, trokanterik ağrı sendromu)
- Sakroiliak eklem disfonksiyonu
- Miyofasiyal ağrı sendromları
- Spinal miyelopati (servikal santral stenoz)
- Herpes zoster prodromu (dermatomal ağrı, dermatit öncesi dönem)
Tedavi
Konservatif yaklaşım (ilk basamak)
- Hasta eğitimi ve aktivite modifikasyonu: Yatak istirahati önerilmez; tolere edildiği ölçüde erken mobilizasyon.
- Analjezi:
- Parasetamol (kısa süreli, sınırlı etkili)
- NSAİİ’ler (gastrorenal risklere dikkat)
- Kas gevşeticiler (kısa süre, sedatif yan etkiler)
- Nöropatik ağrı ajanları: gabapentinoidler, TCA/SNRI (seçilmiş olgularda)
- Fizyoterapi: Nöral mobilizasyon, McKenzie tabanlı egzersiz, derin gövde kasları enduransı, postüral eğitim.
- Manuel tedavi/traksiyon: Servikalde seçilmiş olgularda kısa dönem rahatlama sağlayabilir; dikkatli endikasyon.
- Epidural steroid enjeksiyonları (transforaminal/interlaminar): İyi seçilmiş foraminal stenoz/disk hernisinde kısa–orta vadede ağrı ve fonksiyon iyileşmesi; antikoagülanlar ve enfeksiyon riski açısından değerlendirme gerekir.
Cerrahi tedavi (endikasyonlar)
- Progresif motor defisit, kök düzeyinde belirgin kuvvetsizlik
- Kauda ekina sendromu (acil dekompresyon)
- Konservatif tedaviye dirençli, yaşam kalitesini bozan ağrı ve görüntüleme ile uyumlu kompresyon
- Prosedürler:
- Lomber: Mikrodiskektomi, endoskopik diskektomi, foraminotomi; çok düzeyli stenozda laminektomi ± stabilizasyon/füzyon
- Servikal: Anterior servikal diskektomi ve füzyon (ACDF), posterolateral foraminotomi; seçilmiş olgularda disk protezi
- Torasik: Lezyon odaklı dekompresyon (neoplazi/enfeksiyonda onkolojik/infeksiyöz prensiplerle)
Prognoz
Çoğu akut radikülopati olgusu haftalar–aylar içinde konservatif tedaviyle belirgin düzelme gösterir. Persistan nörolojik defisit, ağır foraminal stenoz, sigara ve iş tatminsizliği gibi etmenler daha kötü seyirle ilişkilidir. Cerrahi, uygun seçilmiş hastalarda ağrı ve fonksiyonda hızlı iyileşme sağlayabilir; uzun dönem sonuçlar, cerrahi dışı tedavi ile bazı serilerde yakınsamakla birlikte rekürrens ve komşu segment dejenerasyonu riskleri dikkate alınmalıdır.
Komplikasyonlar
- Nörolojik: Kalıcı duyu kusuru, kas atrofisi, kronik radiküler ağrı
- Tedaviye bağlı: İlaç yan etkileri (NSAİİ, opioid, nöropatik ajanlar), epidural enjeksiyon komplikasyonları (dural ponksiyon, enfeksiyon, damar içi enjeksiyon), cerrahi riskler (dural yırtık, enfeksiyon, hematom, instabilite)
Önleme ve yaşam tarzı
Ergonomik çalışma düzeni, doğru kaldırma teknikleri, düzenli kor stabilizasyonu ve aerobik egzersiz, kilo yönetimi, sigaranın bırakılması ve yinelenen yüklenmelerden kaçınma nüks riskini azaltır. Yüksek riskli mesleklerde (uzun süreli oturma/sürüş, ağır yük) işyeri düzenlemeleri önerilir.
Özel popülasyonlar
- Gebelik: Hormonlara bağlı ligamentöz laksisite ve biyomekanik değişimler radiküler ağrıyı artırabilir; görüntülemede radyasyonsuz yöntemler (MRG) tercih edilir, analjezik seçimleri gebelik güvenlik profiline göre yapılır.
- Yaşlılar: Multisegmental stenoz ve osteoporoz birlikteliği sık; tedavi planı kırık ve kardiyometabolik riskler göz önünde tutularak bireyselleştirilir.
- Pediatrik: Nadir; genellikle spondiloliz/spondilolistezis, tümör veya enfeksiyonla ilişkilidir.
Terminoloji ve sınıflandırma notları
- Radikülopati: Kök disfonksiyonu (ağrı ± duyu/motor/refleks değişiklikleri)
- Radikülalji: Ağrı baskın, objektif defisit olmaksızın
- Radikülit: İnflamasyonun ön planda olduğu durum (kimyasal iritasyon)
- Nöropraksi/aksonotmezis: Hasarın derecesini tanımlayan nörofizyolojik terimler
- İlgili ICD-10 kodlaması klinik bağlama göre M54.1 (Radikülopati) ve altta yatan nedene (örn. M51 serisi; diskojenik bozukluklar) göre yapılır.
Keşif
Etimolojik bir kapı aralığı
“Radikülopati”, Latincedeki radix (kök) ve küçültme biçimi radicula ile Yunancadaki pathos (ızdırap, hastalık) sözcüklerinin birleşiminden doğar. Terim, omurga kanalından ayrılıp foramen intervertebrale’de ilerleyen sinir “kökü”nün, sert kemik ve elastik bağ dokusu arasında sıkışıp irrite olmasını ve bunun yarattığı çok katmanlı yakınmaları tanımlar. Türkçedeki “kök kompresyon sendromu” ifadesi, tam da bu mekanik bası–kimyasal iritasyon ikilisini işaret eder.
Erken gözlemler ve işaretlerin doğuşu (18.–19. yüzyıl)
Sanayileşen Avrupa’da, ağır işlerde çalışanların kalçadan bacağa inen “zonklayıcı” ağrılarından söz eden hekimler, tabloyu başlangıçta siyatik sinirin “romatizması” saydılar. 19. yüzyıl ortasında Paris’te Charles Lasègue, bacağı düz kaldırma ile ağrının artmasını betimledi; bugün yaygın kullanılan “Lasègue belirtisi”nin kökleri burada atıldı. Daha da geriye gidildiğinde, Belgradlı Laza Lazarević’in, 1880’lere uzanan ayrıntılı klinik gözlemleri, dermatomal ağrının mekanizma ve dağılımına ilişkin dikkat çekici bir berraklık taşır. Bu dönem, kök ağrısının eklem, kas ve periferik sinir kaynaklı ağrılardan ayrıştırıldığı, klinik kaydın “harita”ya dönüştüğü zamandır.
Patolojinin görünür kılınması: diskin keşfi ve “suç aleti”nin teşhiri (1900–1930’lar)
- yüzyıl başında Rudolf Virchow’un patolojiye kazandırdığı yöntemsel disiplin pek çok dokusal olgunun anlamını açarken, Christian Georg Schmorl’un omurgadaki kartilaj ve disk değişikliklerine ilişkin bulguları, intervertebral diskin hastalığı merkezine taşıdı. 1920’lerde Jacques Forestier ve Jean Sicard, yağ bazlı kontrastla myelografiyi geliştirerek omurilik–kök siluetini radyografide görünür kıldı; epidural blokajların altında yatan “dolgu malzemesi” ilk kez gölge olarak seçilmeye başladı. Ardından 1929’da Walter Dandy, laminektomiler sırasında siniri sıkıştıran “protrude disk” olgusunu doğrudan gözledi; bu, siyatik ağrı ile diskojenik kök basısı arasına kalın bir nedensellik çizgisi çekti.
Ve 1934’te Boston’da Joseph Mixter ile William Jason Mixter Barr, kopmuş nükleus pulpozusun sinir kökünü ezerek siyataljiyi doğurduğunu NEJM’de güçlü bir klinik–patolojik seriyle sundu. Bu çalışma, radikülopatinin “suç aleti”ni mahkeme kararı gibi ilan etti ve cerrahi dekompresyonun rasyonel temelini kurdu. Aynı yıllarda Foerster’in dermatom haritaları, Sherrington ve Head’in segmental nöroanatomiye katkıları, kök düzeyi–dermatom ilişkisini klinik pratiğin diline çevirdi.
Görüntülemenin devrimi ve hassas anatomi (1960–1990’lar)
1960’larda chemonükleoliz (Lyman Smith) ile disk materyalini “kimyasal eritme” denemeleri, invazivliği azaltma arzusunun habercisiydi. 1970’lerin başında Godfrey Hounsfield’ın bilgisayarlı tomografiyi kliniğe taşıması, posterior osteofitlerin ve foraminal daralmanın kesitsel anatomisini ilk kez netleştirdi. Hemen ardından nükleer Manyetik Rezonans’ın biyolojiye uygulanması (Damadian), kimyasal duyarlılıkla doku kontrastını artıran MRI’ı doğurdu; 1980’lerden itibaren disk dehidratasyonu, annulus yırtığı, lateral reses stenozu ve sinir köküne “sürten” her ayrıntı klinisyenlerin parmaklarının ucuna geldi.
Aynı dönemde Rydevik ve Olmarker çizgisindeki deneysel çalışmalar, sinir kökü mikrosirkülasyonunda basıya bağlı akım azalmasını, fosfolipaz A₂ ve proinflamatuvar sitokinlerin “kimyasal radikülit”teki payını gösterdi. Böylece radikülopati artık yalnızca “mekanik” değildi; epidural aralığa sızan nükleus materyalinin biyokimyası, dorsal kök ganglionundaki ektopik deşarjlara ve hiperaljeziye giden yolu da anlatıyordu. Nikolai Bogduk’un ağrı sınıflandırmasına getirdiği kavramsal netlik, “radiküler ağrı”yı referred pain’den ve aksiyal ağrıdan ayrıştırarak dilimizi keskinleştirdi.
Cerrahide mikroteknikler belirginleşti: mikrodiskektomi, kök çevresindeki “dar alan”da daha az doku zedelenmesiyle efektif dekompresyon sağladı. Parviz Kambin’in tanımladığı üçgen, endoskopik girişlerin güvenli koridorunu tarif etti; 1990’ların sonunda mikroendoskopik diskektomi, günümüzdeki tam endoskopik tekniklerin atası oldu. Öte yandan 1950’lerden beri uygulanan epidural steroid enjeksiyonları, transforaminal yaklaşımın rafine edilmesiyle seçilmiş foraminal stenoz ve posterolateral hernilerde farmakolojik–mekanik bir “ateş söndürücü”ye dönüştü.
Evrimsel ve biyomekanik bir arka plan
İnsan omurgasının iki ayaklı yürüyüşle evrilen kinematiği, lomber lordozu artırarak yükü L4–L5 ve L5–S1 üzerinde yoğunlaştırdı. Diskin “hidrostatik amortisörü” olan nükleus pulpozus, yaşla birlikte proteoglikan kaybı ve dehidratasyonla sönümlenirken, annulus fibrosus tekrarlayan torsiyon ve fleksiyon döngülerinde mikro yırtıklar geliştirir. Bu biyomekanik çerçeve, modern çalışma ve yaşam tarzının (uzun süreli oturma, tam vücut titreşimi, ağır kaldırma) etkileriyle üst üste binerek radikülopatinin epidemiyolojisini açıklar.
Klinik kartografya: dermatom–miyotomu birleştirmek
Servikalde C6–C7’nin, lomberde L5–S1’in öne çıkması tesadüf değildir; foraminal geometri, faset hipertrofisi ve disk–ligament kompleksinin yaşlanması, bu düzeylerde köke “sürtünme alanı” yaratır. Klinik olarak elektrik çarpar nitelikte dermatomal ağrı, öksürme–ıkınma ile artış, duyu kusurları ve miyotomal güç kaybı yan yana gelir. Spurling manevrası servikalde, düz bacak kaldırma ve Slump testleri lomberde, sinir gerimini artırarak ağrıyı yeniden üretir; refleks değişiklikleri (patella L4, Aşil S1, triseps C7) segmental ipuçlarını tamamlar. Kırmızı bayraklar —kauda ekina bulguları, enfeksiyon–tümör göstergeleri— bu haritanın acil müdahale çağrılarıdır.
Kök basısının çok yüzü: dejenerasyondan tümöre
Kök kompresyon sendromlarının büyük kısmı dejeneratiftir: posterolateral disk hernisi, uncovertebral osteofit, faset hipertrofisi ve ligamentum flavum kalınlaşması, tek başına ya da kombinasyonlar halinde forameni daraltır. Torasik kökler nadiren etkilenir; etkilendiğinde ise çoğu kez primer/metastatik tümör, kırık ya da enfeksiyon sahnededir. Travma, epidural hematom, enflamatuvar spondiloartritler ve doğuştan dar kanal–skolyoz spektrumundaki konjenital durumlar da daha az sıklıkla tabloda yer bulur.
Tedavi düşüncesinin evrimi: “kesmeden rahatlatmak” ile “görerek boşaltmak” arasında
Tedavi yaklaşımı on yıllar içinde denge arayan bir sarkaç gibi salındı. Bir ucunda eğitimi, erken mobilizasyonu, NSAİİ’leri, nöropatik ağrı ilaçlarını, fizyoterapi ve nöral mobilizasyonu içeren konservatif paket; diğer ucunda hızla azalan morbiditeyle mikrodiskektomi ve seçilmiş olgularda füzyon/foraminotomi. Araya, transforaminal epidural steroidler ve selektif kök blokları klinik stratejiyi incelikle ayarlayan “valf” işlevi gördü. Randomize ve pragmatik çalışmalar, ilerleyici motor defisit yoksa birçok akut radikülopatinin haftalar–aylar içinde düzelebileceğini; uygun seçilmiş hastalarda ise cerrahinin daha hızlı ağrı–fonksiyon kazanımı sağlayabildiğini gösterdi.
Güncel araştırma ufku: molekülden robota
- Nöroimmün etkileşimler ve “kimyasal radikülit”: TNF-α, IL-1β, prostanoidler ve fosfolipaz A₂ ekseninin dorsal kök ganglionu duyarlaması; bu hat üzerinde hedefe yönelik inhibitörler ve biyolojik ajanların seçilmiş kullanımı.
- Disk biyolojisi ve doku mühendisliği: Hücre dışı matriks onarımı, proteoglikan restorasyonu, annüler tamir implantları ve dikiş sistemleri; nükleus replasmanları ve jel benzeri protezlerle hareket koruyucu konseptler.
- Görüntüleme biyobelirteçleri: Modic değişiklikleri, uç plak difüzyon ölçümleri, T2-mapping ve UTE-MRI ile erken biyokimyasal dejenerasyonun saptanması; radyomik ve yapay zekâ temelli sınıflandırmalarla prognoz ve tedavi yanıtı öngörüsü.
- Minimal invazivlikte sınırların itilmesi: Tam endoskopik lateral/foraminal girişimler, nöral monitorizasyon, navigasyon ve robotik kol rehberliğiyle milimetrik dekompresyon.
- Ağrı fenotiplemesi: Santral duyarlılaşma bileşeni, psikososyal belirleyiciler ve hasta bildirimli sonuç ölçütlerinin (PROMs) tedavi kararına entegrasyonu.
- Genetik ve sistem epidemiyolojisi: Kollajen ve aggrecan varyantları, ikiz çalışmaları, yaşam tarzı kümeleri; önleyici stratejilerin kişiselleştirilmesi.
- Karar bilimi: Paylaşılan karar verme, “cerrahiye erken mi–geç mi?” ikilemini hasta öncelikleri ve işlevsel hedeflerle dengeleyen modeller.
Bugünden yarına: klinik aklın ortak dili
Radikülopatinin hikâyesi, Lasègue’in klinik yatağında başlayan bir sezgiyi, Dandy’nin ameliyathanesinde gözle görülen kanıta, Mixter ve Barr’ın kürsüsünde kavramsal bir çerçeveye; oradan MRI’ın kesitlerinde anatomik bir kesinliğe ve günümüzde molekül–makine arasındaki işbirliğine taşıdı. Bize kalan, dermatomla konuşan ağrının dilini dikkatle dinleyip, kökü yalnızca “sıkıştığı” yerde değil, doğduğu biyolojide de anlamak ve tedaviyi bu çok katmanlı anlatıya uygun biçimde kişiselleştirmek.
İleri Okuma
- Jensen, M.C., Brant-Zawadzki, M.N., Obuchowski, N. et al. (1994). Magnetic resonance imaging of the lumbar spine in people without back pain. New England Journal of Medicine, 331(2), 69–73. https://doi.org/10.1056/NEJM199407143310201
- Deyo, R.A., & Weinstein, J.N. (2001). Low back pain. New England Journal of Medicine, 344(5), 363–370. https://doi.org/10.1056/NEJM200102013440508
- Atlas, S.J., & Keller, R.B. (2004). Surgical and nonsurgical management of sciatica secondary to a lumbar disc herniation. Spine, 29(7), 769–777. https://doi.org/10.1097/01.BRS.0000115132.58073.FF
- Rhee, J.M., Yoon, T., & Riew, K.D. (2007). Cervical radiculopathy. Journal of the American Academy of Orthopaedic Surgeons, 15(8), 486–494. https://doi.org/10.5435/00124635-200708000-00005
- Bogduk, N. (2009). On the definitions and physiology of back pain, referred pain, and radicular pain. Pain, 147(1–3), 17–19. https://doi.org/10.1016/j.pain.2009.08.020
- Van der Windt, D.A.W.M., Simons, E., Riphagen, I.I. et al. (2010). Physical examination for lumbar radiculopathy due to disc herniation in patients with low-back pain. Cochrane Review and related primary studies.
- Bono, C.M., Ghiselli, G., Gilbert, T.J. et al. (2011). An evidence-based clinical guideline for the diagnosis and treatment of cervical radiculopathy from degenerative disorders. The Spine Journal, 11(1), 64–72. https://doi.org/10.1016/j.spinee.2010.10.023
- North American Spine Society (NASS) (2012/updated). Evidence-Based Clinical Guidelines for Multidisciplinary Spine Care: Diagnosis and Treatment of Lumbar Disc Herniation with Radiculopathy.
- Kreiner, D.S., Hwang, S.W., Easa, J.E. et al. (2014). An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. The Spine Journal, 14(1), 180–191. https://doi.org/10.1016/j.spinee.2013.08.003
- Chou, R., Deyo, R., Friedly, J. et al. (2017). Noninvasive Treatments for Low Back Pain. Annals of Internal Medicine, 166(7), 493–505. https://doi.org/10.7326/M16-2367