İçindekiler
Tanım ve Giriş
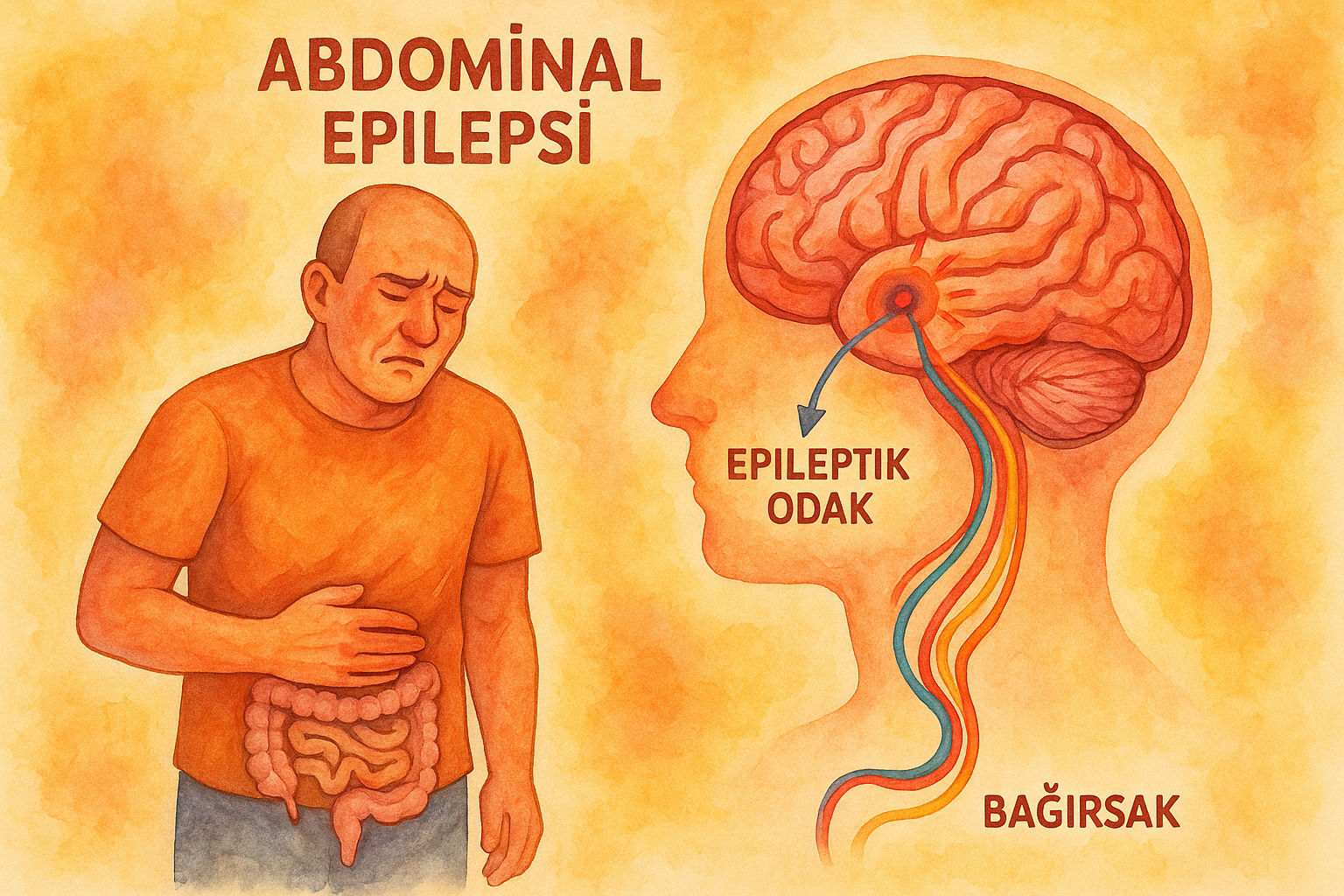
Abdominal epilepsi, epileptiform nöbet aktivitesine bağlı olarak geliştiği düşünülen, tekrarlayıcı karın ağrısı ve diğer gastrointestinal (GI) semptomlarla karakterize son derece nadir bir epilepsi formudur. Çoğunlukla bir temporal lob epilepsisi alt tipi olarak sınıflandırılır. Klinik tabloda karın ağrısı, bulantı, kusma gibi semptomlarla birlikte nöbet sonrası bilinç değişiklikleri ve EEG bulgularında epileptiform aktivite gözlenir. Literatürde özellikle pediatrik olgular daha sık tanımlanmış olup, yetişkinlerde görülme sıklığı son derece düşüktür.
Abdominal epilepsinin ayırt edici yönü, gastrointestinal semptomların başka hiçbir açıklayıcı mekanizma ile izah edilememesi ve antiepileptik tedaviye yanıt vermesidir. Bu durum, semptomların epileptik kökenli olabileceği yönünde önemli bir ipucu sağlar.
Epidemiyoloji ve Literatür Verileri
Abdominal epilepsi oldukça seyrek görülen bir klinik antitedir. 2005 yılında Zinkin ve Peppercorn tarafından yapılan kapsamlı bir derlemede, tıbbi literatürde toplam yalnızca 36 vaka tanımlandığı bildirilmiştir. Bu vakaların büyük çoğunluğu çocukluk dönemine ait olup, yetişkin olguların sayısı son derece sınırlıdır. Bu nedenle, hastalığın gerçek prevalansı bilinmemekte ve muhtemelen tanı konulamadığı için eksik bildirilmektedir.
Patofizyoloji
Abdominal epilepsinin altında yatan nörofizyolojik mekanizmalar henüz tam olarak aydınlatılamamıştır. Ancak mevcut vakaların çoğunda, semptomların epileptiform nöbetlerle paralellik gösterdiği ve özellikle temporal lob, insula, amigdala gibi beyin bölgelerinin GI sistemle bağlantılı olduğu düşünülmektedir. Bu bölgeler, visseral duyu, otonom sinir sistemi ve emosyonel düzenleme ile yakından ilişkilidir.
N. vagus’un santral bağlantıları, amigdala ve insula üzerinden mide-bağırsak fonksiyonları üzerinde etkili olabilir. Bu nedenle epileptik deşarjlar, bu ağlar üzerinden karın ağrısı, bulantı, kusma gibi semptomlara neden olabilir. Bazı nörogörüntüleme çalışmaları, bilateral perisylvian polimikrogri gibi yapısal beyin anomalilerinin de abdominal epilepsi ile ilişkili olabileceğini ortaya koymuştur.
Klinik Bulgular
En sık bildirilen belirti tekrarlayan, açıklanamayan karın ağrısıdır. Bu ağrı genellikle göbek çevresinde hissedilir, birkaç dakika sürebilir ve sıklıkla başka semptomlarla birliktedir:
- Kontrol edilemeyen bulantı ve kusma
- Bilinç bulanıklığı veya geçici bilinç kaybı
- Sersemleme, konfüzyon
- Postiktal (nöbet sonrası) uyuşukluk
- Nadiren jeneralize tonik-klonik nöbet
Bazı olgularda nöbetlerden hemen önce “aura” olarak tanımlanan, karında yayılan sıcaklık hissi veya ani bir boşluk hissi de tanımlanmıştır. Bu bulguların hepsi, nörolojik bir nedenin varlığına işaret etmektedir.
Tanı Kriterleri ve Ayırıcı Tanı
Abdominal epilepsinin tanısı karmaşık ve dışlayıcıdır. Tanıya götüren üç temel kriter öne çıkar:
- Periyodik ve açıklanamayan karın semptomları (karın ağrısı, kusma vs.)
- EEG’de epileptiform aktivite (özellikle temporal bölgede)
- Antikonvülzan tedaviye olumlu yanıt
Bu bulguların varlığı durumunda abdominal epilepsi tanısı düşünülmelidir. Ancak tanı koymak için ayırıcı tanıların dışlanması zorunludur. Ayırıcı tanılar şunlardır:
- Epilepsi dışı fonksiyonel karın ağrısı
- Gastrointestinal enfeksiyonlar veya inflamatuvar hastalıklar
- İrritabl bağırsak sendromu
- Gastroparezi
- Psikojenik nedenler
Tanısal testler şunları içerebilir:
- Beyin MR ve BT (yapısal patolojileri dışlamak için)
- Video EEG (nöbetlerle korelasyon kurmak için)
- Karın ultrasonu ve endoskopi (GI sistem hastalıklarını dışlamak için)
- Kan biyokimyası ve elektrolitler
Tedavi
Abdominal epilepsinin tedavisinde temel yaklaşım, epileptiform aktiviteyi baskılayan antikonvülzan ilaçların kullanımıdır. En sık kullanılan ajanlar arasında:
- Fenitoin
- Karbamazepin
- Valproik asit
- Levetirasetam
Tedaviye yanıt çoğunlukla dramatik ve belirgindir; semptomlar hızla geriler. Bununla birlikte, kontrollü çalışmalar bulunmadığı için hangi antiepileptik ilacın en etkili olduğu net değildir. Tedavi süresi ve ilacın kesilmesi bireysel değerlendirmeyle yapılmalıdır.
Keşif
Tıp tarihi, zaman zaman bir bilmece gibi çözülmeyi bekleyen semptomların ardındaki sırları çözmeye çalışan hekimlerin sabrıyla yazılmıştır. Bu bilmecelerden biri de, karın ağrısıyla başlayan ama beyinle biten bu garip ve anlaşılması zor sendromdu. Kimi çocuklar ansızın karınlarını tutarak yere çöker, mide bulantısıyla kıvranır, ardından bilinçleri silikleşir ve gözleri boşluğa dalardı. Ne cerrahlar ne de gastroenterologlar bu nöbetleri açıklayabiliyordu. Ta ki dikkatli bir göz, alışılmadık bir bağlantıyı fark edene kadar.
Bu dikkatli göz, 19. yüzyılın ortasında Paris’te yaşayan Armand Trousseau’ya aitti. Döneminin en parlak klinisyenlerinden biri olan Trousseau, sıradışı bir erkek çocuk vakasını kayda aldı: Hasta, tekrarlayan gastrointestinal rahatsızlıkların ardından tonik-klonik epileptik nöbetler geçiriyordu. Trousseau bu gizemli semptomları, sindirim sistemiyle başlayan ve merkezi sinir sistemiyle sonuçlanan bir klinik tablo olarak tanımladı. 1868 yılında yayımlanan bu gözlem, abdominal epilepsinin bilinen ilk tanımı olarak kabul edilir. Henüz “abdominal epilepsi” adı literatürde yer bulmamıştı ama Trousseau, bilinmeyeni işaret etmişti.
Zaman ilerledi, teknoloji gelişti. Ancak bu sendrom uzun süre gölgede kaldı. Çünkü tanı koymak kolay değildi: ne dışkı testleri bir şey gösteriyor, ne de mide endoskopileri çare sunuyordu. Bu karın ağrılarının kaynağı sindirim sistemi değilse, başka neresi olabilirdi?
Bu soruya yanıt, II. Dünya Savaşı’nın gölgesinde, 1944 yılında Amerikalı nörolog Dr. Matthew T. Moore tarafından verildi. Moore, bir erkek hastada tekrarlayan abdominal semptomlarla birlikte epileptik nöbetleri gözlemledi ve onu dönemin yeni ama devrim niteliğindeki bir yöntemle analiz etti: elektroensefalografi (EEG). Bu vakada ilk kez, EEG kayıtlarıyla epileptiform aktivite doğrudan belgelenmişti. Moore’un bu cesur yayını, yalnızca bir vaka sunumu değil, aynı zamanda abdominal epilepsinin nörofizyolojik temellerini aydınlatan ilk bilimsel adımdı. Ardından aynı ekip tarafından birkaç ek vaka daha yayınlandı; sendromun varlığı artık yalnızca sezgiye değil, ölçülebilir verilere dayanıyordu.
Bu iki keşif —Trousseau’nun klinik sezgisi ve Moore’un EEG ile kanıtlanmış bilimsel gözlemi— abdominal epilepsinin tarihine iki temel taş yerleştirdi. Birincisi gözlem gücünün, ikincisi teknolojinin zaferiydi.
Bugün bile abdominal epilepsi hâlâ nadir, tanısı zor ve sıklıkla gözden kaçan bir klinik tablodur. Ancak bu sessiz sendromun hikâyesi, tıp tarihinin iki ayrı yüzyılında, iki farklı kıtada yaşayan hekimlerin ortak sezgisiyle yazıldı: Karın her zaman sindirim sisteminin sesi değildir; bazen beynin yankısıdır.
İleri Okuma
- Peppercorn MA, Herzog AG, Dichter MA (1978). Abdominal epilepsy. A cause of abdominal pain in adults. JAMA, 240(22), 2450–2451.
- Herzog AG, Peppercorn MA (1989). The spectrum of abdominal epilepsy in adults. Am J Gastroenterol, 84(10), 1294–1296.
- García-Herrero D et al. (1998). Abdominal epilepsy in an adolescent with bilateral perisylvian polymicrogyria. Epilepsia, 39(12), 1370–1374.
- Hasan N, Razzaq A (2004). Abdominal epilepsy. J Coll Physicians Surg Pak, 14(6), 366–367.
- Zinkin NT, Peppercorn MA (2005). Abdominal epilepsy. Best Pract Res Clin Gastroenterol, 19(2), 263–274.
- Dutta SR et al. (2007). Abdominal epilepsy, an uncommon cause of recurrent abdominal pain: a brief report. Gut, 56(3), 439–441.