İçindekiler
1) Kavram ve Etimolojik Köken
Günlük dilde “akciğer testleri” denildiğinde, akciğerlerin ve solunum sisteminin işlevlerini nicel olarak ölçmeyi amaçlayan geniş bir tanısal değerlendirme ailesi anlaşılır. Tıp literatüründe daha kapsayıcı ve yerleşik karşılık “pulmoner fonksiyon testleri”dir.
“Akciğer” sözcüğü Türkçede organın hava ile ilişkili işlevine işaret eden yerli bir adlandırmadır. “Pulmoner” ise Latincedeki pulmo (akciğer) kökünden gelir; modern tıp dillerinde (pulmonary, pulmonaire vb.) aynı kökün türevleri kullanılır. “Fonksiyon” terimi Latince functio (icra etme, yerine getirme) kökenli olup, organın yalnızca yapısını değil, dinamik iş görme kapasitesini de vurgular. “Test” kelimesi ise modern bilim dilinde standardize edilmiş bir yöntemle ölçüm yapma ve sonuçları yorumlanabilir bir metrik dile çevirme anlamını taşır.
Bu etimolojik katmanlar, kavramın özünü de özetler: Akciğer testleri, solunum organının “ne kadar” ve “ne hızda” çalıştığını, gaz değişimini ne düzeyde gerçekleştirdiğini ve yüklenme/uyaran karşısındaki yanıtını ölçerek, hastalık fizyopatolojisini sayısallaştırma girişimidir.
2) Tarihsel Gelişim: Nefesin Nicelleştirilmesinden Standartlaştırılmış Fizyolojiye
2.1. Erken Dönem: Hacim Kavramının Doğuşu ve Spirometri’nin Çekirdeği
Solunumun ölçülebilir bir büyüklük olduğu fikri, modern fizyolojinin doğuşuyla belirginleşmiştir. 19. yüzyılın ortalarında “vital kapasite” gibi hacim temelli parametreler ortaya konmuş, nefesin yalnızca bir semptom değil, ölçülebilir bir fizyolojik performans olduğu anlaşılmıştır. Bu dönemde geliştirilen temel aletler, kişinin maksimum inspirasyon sonrası maksimum ekspirasyonda çıkarabildiği hava hacmini ölçmeyi hedeflemiştir. Böylece “spirometri” (nefes ölçümü) hem kavramsal hem teknik olarak şekillenmiştir.
2.2. 20. Yüzyıl: Akım-Hacim Dinamiği, Hastalık Sınıflandırması ve Klinik Uygulama
- yüzyılda iki büyük dönüşüm yaşanır:
- Dinamik ölçümün yükselişi: Sadece toplam hacim değil, hava akımının zaman içindeki profili (özellikle ilk saniyedeki zorlu ekspiratuvar hacim gibi) hastalık ayrımında kritik hale gelir. Obstrüksiyonun “akım kısıtlılığı” ile, restriksiyonun ise daha çok “hacim azalması” ile ilişkili olduğu sistematik biçimde klinik dile yerleşir.
- Standardizasyon ve referans değerler: Ölçümlerin yaş, cinsiyet, boy, etnik-köken gibi değişkenlerle anlamlı biçimde değiştiği anlaşılınca, “beklenen değer” kavramı ve referans aralıkları önem kazanır. Bu, akciğer testlerini bir “mutlak sayı” okumaktan çıkarıp, “kişiye göre normalize edilmiş” bir değerlendirme çerçevesine taşır.
Aynı yüzyılda arteriyel kan gazı analizi klinik pratiğe oturur; böylece ventilasyonun ve gaz değişiminin yalnız mekanik değil, kimyasal/fizyolojik çıktıları da doğrudan ölçülebilir hale gelir.
2.3. 21. Yüzyıl: İnce Fenotipleme, Dijitalleşme ve Çok Boyutlu Solunum
Güncel dönemde akciğer testleri tek bir cihaz ya da tek bir sayıdan ziyade, “fizyolojik fenotip” üretmeye yönelmiştir. Dijital spirometreler, taşınabilir ev ölçüm cihazları, sürekli oksimetri ve klinik karar destek yazılımları ölçümlerin erişilebilirliğini artırır. Aynı zamanda difüzyon kapasitesi, küçük hava yolu işlevleri, osilometri gibi yöntemler; klasik spirometrinin yakalayamadığı erken veya heterojen patolojileri görünür kılmayı hedefler. Klinik araştırmalar, KOAH ve astım gibi başlıklarda “tek hastalık—tek mekanizma” yaklaşımının yetersiz olduğunu gösterdikçe, test paneli de çok boyutlu hale gelmiştir.
3) Evrimsel Biyolojik Bağlam: Solunum Sisteminin Tasarım Mantığı ve Testlerin Fizyolojik Temeli
Akciğer testlerini “evrimsel biyoloji” açısından ele almak, ölçtüğümüz parametrelerin neden bu şekilde organize olduğuna dair sezgisel bir çerçeve sağlar. İnsan akciğeri, atmosferik oksijeni kan dolaşımına aktarırken aynı zamanda karbondioksiti uzaklaştıran, yüksek yüzey alanlı ve ince bariyerli bir değişim organıdır. Bu tasarımın temel “ödünleşimleri” vardır:
- Yüzey alanı–bariyer inceliği dengesi: Gaz değişimi için bariyerin ince olması avantajdır; ancak bu incelik, inflamasyon, fibroz ve ödem gibi süreçlerde hızla dezavantaja dönüşür. Difüzyon kapasitesi testleri (DLCO gibi) tam da bu bariyerin etkinliğini dolaylı olarak ölçer.
- İletim yolları–direnç ilişkisi: Hava, alveole ulaşana dek iletim yollarından geçer. Bu yolların çapı, tonusu ve mukus yükü direnç üzerinde belirleyicidir. Obstrüktif hastalıklar (astım, KOAH) bu iletim ağının “direnç” tarafını bozar; spirometri bu nedenle özellikle akım-zaman ilişkisine duyarlıdır.
- Ventilasyon–perfüzyon eşleşmesi: En ideal durumda hava akımı ile kan akımı uyumlu dağılır. Bu eşleşme bozulduğunda oksijenlenme düşebilir; bazı bozukluklar spirometride sınırlı değişiklik yaparken oksimetri veya kan gazında belirgin bozulma görülebilir. Bu, testlerin neden birbirini tamamladığını açıklar.
- Bipedal yaşam, konuşma ve ince motor kontrol: İnsanda konuşma, nefesin son derece ince ayarlı kontrolünü gerektirir; diyafram ve göğüs duvarı mekaniği bu açıdan hassas bir düzenek haline gelmiştir. Nöromüsküler hastalıklarda ventilatuvar pompa zayıflığı erken dönemde efor dispnesiyle kendini gösterebilir; bu da spirometri, maksimal inspiratuvar/ekspiratuvar basınçlar ve bazen kan gazı ile izlenir.
Bu evrimsel çerçeve, testlerin “neye duyarlı” olduğunu anlamayı kolaylaştırır: Spirometri daha çok akım/direnç ve büyük-orta hava yolu dinamiğine; akciğer hacimleri göğüs duvarı–parankim kısıtlılığına; difüzyon testleri alveolokapiller ünitenin etkinliğine; oksimetri ve kan gazı ise sistem çıktısına (oksijenlenme/ventilasyon) duyarlıdır.
4) Akciğer Testlerinin Sınıflandırılması: Ölçtüğü Fizyolojik Boyuta Göre Sistematik Yaklaşım
Akciğer testlerini, ölçtükleri fizyolojik boyuta göre sınıflamak klinik yorumlamayı belirginleştirir.
4.1. Mekanik (Ventilatuvar) Fonksiyon Testleri
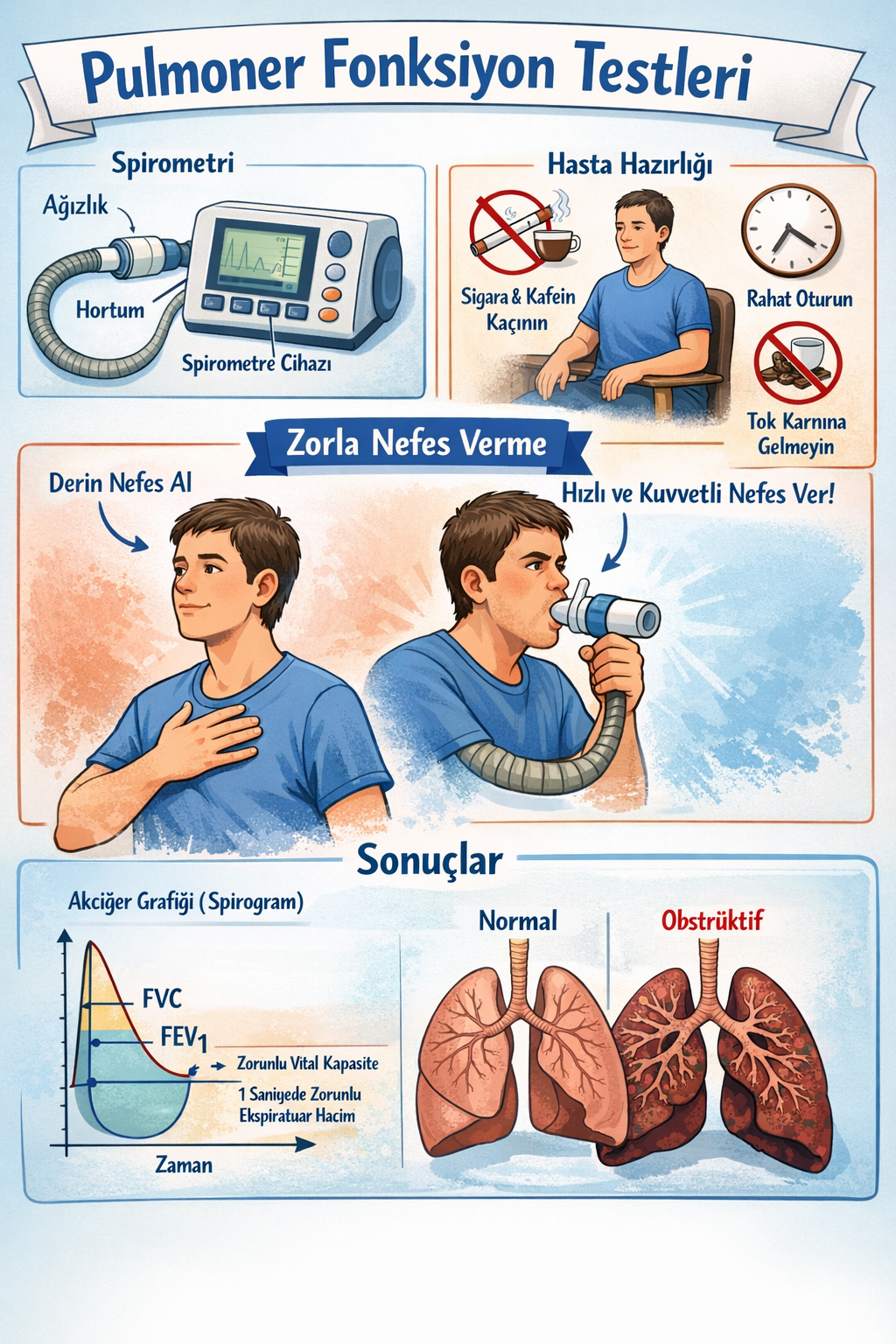
Spirometri bu başlığın omurgasıdır. Zorlu manevralarla akım ve hacim ilişkisini ölçer.
- FVC (Zorlu Vital Kapasite): Maksimum inspirasyon sonrası zorlu ve tam ekspirasyonla çıkarılabilen toplam hacim.
- FEV1: FVC manevrasının ilk saniyesinde çıkarılan hacim.
- FEV1/FVC: Obstrüksiyonun nicel göstergesi olarak kullanılır; akım kısıtlılığı arttıkça oran düşme eğilimindedir.
- PEF (Tepe Ekspiratuvar Akım): Zorlu ekspirasyon sırasında ulaşılan en yüksek akım.
- FEF25–75 gibi orta akım parametreleri: Daha değişken olmakla birlikte, bazı durumlarda küçük hava yolu etkilenimi hakkında ipucu verebilir.
Spirometri, hastalığı “mekanik bir imza” ile yakalamaya çalışır: obstrüksiyonda özellikle erken faz akımlar azalır; restriksiyonda ise toplam hacimler düşer, oran göreli olarak korunabilir veya artabilir. Yine de restriksiyonu kesinlemek için genellikle akciğer hacim ölçümleri gerekir.
Akciğer hacimleri (TLC, RV, FRC vb.) restriktif paternin doğrulanması ve hiperinflasyon/hava hapsinin saptanması açısından kritiktir.
- TLC (Total Akciğer Kapasitesi): Akciğerlerin ulaşabileceği toplam hacim.
- RV (Rezidüel Hacim): Maksimum ekspirasyon sonrası akciğerde kalan hava.
- Hava hapsi ve hiperinflasyon: Obstrüksiyonda RV artabilir; TLC de artarsa hiperinflasyon lehine yorumlanır.
Bu ölçümler plethysmography gibi yöntemlerle veya gaz dilüsyon teknikleriyle yapılabilir; yöntem seçimi, obstrüksiyonun şiddetine ve ölçüm amaçlarına göre önem kazanır.
4.2. Bronşiyal Yanıt ve Hava Yolu Hiperreaktivitesi Testleri
Bronş provokasyon (bronş mücadelesi) testleri, hava yollarının uyaran karşısındaki “aşırı duyarlılığını” ölçer. Temel mantık, bronkokonstriksiyon oluşturabilecek bir uyaranla (farmakolojik ya da fiziksel) FEV1’de belirli bir düşüş eşiğinin tetiklenip tetiklenmediğini saptamaktır.
- Metakolin gibi direkt uyaranlar: Hava yolu düz kasını doğrudan etkileyerek hiperreaktiviteyi ortaya çıkarır.
- Efor, soğuk hava, hiperventilasyon gibi indirekt uyaranlar: İnflamatuvar aracılar üzerinden yanıtı provoke edebilir.
Bu testler özellikle astım şüphesinde, semptomlar ile bazal spirometri arasında uyumsuzluk olduğunda değerlidir. Ancak negatiflik astımı tamamen dışlamayabilir; pozitiflik de klinik bağlamdan bağımsız tek başına tanı koydurucu kabul edilmez. Uygulama mutlaka güvenlik protokolleri ve geri döndürücü bronkodilatör hazırlığı ile yapılır.
4.3. Gaz Değişimi ve Oksijenlenme Testleri
Pulse oksimetri, periferik arteriyel oksijen satürasyonunu non-invaziv biçimde izler. Klinik avantajı hız ve erişilebilirliktir; sınırlılığı ise satürasyonun, oksijen parsiyel basıncı–hemoglobin eğrisi nedeniyle bazı aralıklarda değişiklikleri “maskeliyor” olabilmesidir. Ayrıca periferik perfüzyon bozukluğu, hareket artefaktı, bazı dishemoglobin durumları ve tırnak boyası gibi faktörler ölçümü etkileyebilir.
Arteriyel kan gazı (AKG), oksijenlenme ve ventilasyonun “altın standarda yakın” biyokimyasal çıktısını sunar:
- PaO2: Oksijen parsiyel basıncı (oksijenlenme).
- PaCO2: Karbondioksit parsiyel basıncı (alveoler ventilasyonun göstergesi).
- pH ve bikarbonat: Asit–baz durumunu ve kronik solunum bozukluklarında renal kompansasyonu yansıtır.
AKG, özellikle hiperkapni şüphesi, ciddi dispne, akut solunum yetmezliği, ventilasyon desteği ayarı gibi durumlarda vazgeçilmezdir.
Difüzyon kapasitesi (DLCO gibi), alveolokapiller membranın gaz transfer etkinliğini yansıtır. İnterstisyel akciğer hastalıklarında, amfizemde, pulmoner vasküler hastalıklarda ve anemi gibi sistemik durumlarda değişebilir. Bu nedenle yorumlama hem pulmoner hem hematolojik bağlamı dikkate almalıdır.
4.4. Efor ve Fonksiyonel Kapasite Değerlendirmeleri
Klinikte “nefes darlığı” çoğu zaman istirahatte değil eforla sınırlayıcı hale gelir. Bu nedenle:
- 6 dakika yürüme testi gibi submaksimal değerlendirmeler,
- Kardiyopulmoner egzersiz testi gibi çok değişkenli (ventilasyon, oksijen tüketimi, karbondioksit üretimi, ventilatuvar eşdeğerler) analizler,
solunum, dolaşım ve periferik kas kullanımını entegre biçimde değerlendirir.
Bu testler, aynı semptomun farklı fizyopatolojik kaynaklarını ayırmada (deconditioning, kalp yetmezliği, pulmoner vasküler hastalık, ventilatuvar limitasyon, disfonksiyonel solunum örüntüsü) güçlü araçlardır.
4.5. Uyku İlişkili Solunum Bozuklukları İçin Tarama ve Tanılama
Gece oksimetresi, uyku sırasında tekrarlayan desatürasyon paternleri açısından tarama sağlayabilir; ancak uyku apnesi tanısı için çoğu durumda polisomnografi veya poligrafi gerekir. Burada akciğer testleri, eşlik eden ventilatuvar bozuklukları veya KOAH–uyku apnesi birlikteliği gibi fenotipleri anlamada tamamlayıcı rol oynar.
5) Ölçüm Kalitesi, Standardizasyon ve Yorumlama Mantığı
Akciğer testleri, yüksek derecede “işbirliğine dayalı” ölçümlerdir; bu nedenle teknik kalite, klinik yorum kadar belirleyicidir.
5.1. Pre-analitik ve Analitik Değişkenler
- Hastanın manevrayı doğru öğrenmesi, yeterli eforu sürdürmesi ve tekrarlanabilirlik kriterlerini sağlaması gerekir.
- Bronkodilatör kullanımı, sigara, ağır egzersiz, akut enfeksiyon, yakın zamanlı cerrahi girişimler sonuçları etkileyebilir.
- Cihaz kalibrasyonu, ağızlık sızıntısı, uygun pozisyon ve koçluk kalitesi hatayı azaltır.
5.2. Patern Tanıma: Obstrüksiyon, Restriksiyon ve Karışık Tip
- Obstrüktif patern: FEV1 düşer, FEV1/FVC oranı düşme eğilimindedir; şiddet derecelendirmesi çoğunlukla FEV1’in beklenen değere göre yüzdesiyle ilişkilendirilir. Hiperinflasyon ve hava hapsi hacim ölçümleriyle desteklenebilir.
- Restriktif patern: FVC düşebilir; ancak gerçek restriksiyon tanısı TLC düşüklüğü ile doğrulanır. İnterstisyel fibroz, plevral hastalıklar, göğüs duvarı deformiteleri, obezite veya nöromüsküler zayıflık gibi farklı mekanizmalar aynı “hacim azalması” sonucunu doğurabilir; ayrım klinik ve ek testlerle yapılır.
- Karışık patern: Hem oran düşüklüğü hem hacim azalması birlikte olabilir; ileri KOAH’ta veya obstrüksiyona eşlik eden restriktif süreçlerde görülebilir.
5.3. Reversibilite ve Değişkenlik
Bronkodilatör sonrası anlamlı iyileşme, hava yolu düz kas tonusunun ve bronkospazm bileşeninin katkısını düşündürür. Bununla birlikte astım yalnız “reversibilite” ile, KOAH yalnız “irreversibilite” ile tanımlanamayacak kadar heterojendir; bu yüzden klinik öykü, maruziyet, alevlenme örüntüsü, görüntüleme ve biyobelirteçlerle birlikte değerlendirme esastır.
6) Endikasyonlar: Ne Zaman Akciğer Testi Yapılır?
Akciğer testleri iki ana amaçla istenir: tanı koydurmak ve hastalık seyrini/tedavi yanıtını izlemek.
- Semptom temelli endikasyonlar: Kronik öksürük, nefes darlığı, hışıltı, efor kapasitesinde düşüş, göğüs sıkışması, tekrarlayan solunum yolu enfeksiyonları.
- Risk temelli endikasyonlar: Sigara ve biyokütle maruziyeti, mesleki toz/kimyasal maruziyet, ailede erken başlangıçlı akciğer hastalığı, sistemik hastalıkların pulmoner tutulumu.
- Preoperatif değerlendirme: Özellikle toraks/üst abdominal cerrahi veya belirgin kardiyopulmoner komorbidite varlığında risk sınıflaması ve postoperatif komplikasyon öngörüsü için.
- Tedavi izleme: Astım kontrolü, KOAH progresyonu, interstisyel akciğer hastalıklarında fonksiyon kaybı hızı, pulmoner hipertansiyonda fonksiyonel kapasite değişimleri.
- Halk sağlığı ve işyeri hekimliği: Maruziyete bağlı erken etkilenimin saptanması ve koruyucu önlemlerin planlanması.
7) Güvenlik, Riskler ve Klinik Önlemler
Çoğu akciğer testi non-invaziv ve düşük risklidir; ancak “düşük risk” sıfır risk demek değildir.
- Spirometri ve provokasyon testleri: Zorlu manevra; senkop, bronkospazm tetiklenmesi, göğüs ağrısı veya ciddi dispne riskini teorik olarak artırabilir. Yakın dönem miyokard enfarktüsü, kontrolsüz aritmi, ciddi aort stenozu, yeni geçirilmiş göz/toraks/abdominal cerrahi, aktif hemoptizi gibi durumlarda dikkat gerekir.
- Arteriyel kan gazı: Ağrı, hematom, nadiren arteriyel spazm veya enfeksiyon gibi komplikasyonlar görülebilir; uygun teknik ve kompresyonla risk azaltılır.
- Oksimetri: Klinik olarak güvenlidir; ancak yanlış güven duygusu yaratabilecek artefaktlara açıktır. Bu nedenle ölçümün klinik tabloyla tutarlılığı kontrol edilir.
8) Hastalıklarla İlişki: Akciğer Testleri Hangi Klinik Sorulara Yanıt Verir?
8.1. Astım
Astımda temel problem değişken hava yolu daralması ve inflamasyondur. Spirometride obstrüktif patern görülebilir; bronkodilatör yanıtı ve/veya bronş provokasyon testleri hiperreaktiviteyi gösterebilir. Normal bazal spirometri astımı dışlamaz; özellikle semptomların dalgalandığı fenotiplerde provokasyon veya seri ölçüm daha bilgilendirici olabilir.
8.2. Kronik Obstrüktif Akciğer Hastalığı (KOAH)
KOAH’ta kronik akım kısıtlılığı ön plandadır. Spirometri obstrüksiyonu niceler; akciğer hacimleri hiperinflasyon ve hava hapsini ortaya koyar; difüzyon kapasitesi amfizem bileşenini yansıtabilir. AKG, özellikle ileri hastalıkta hiperkapni ve kronik solunum yetmezliği değerlendirmesinde önemlidir.
8.3. İnterstisyel Akciğer Hastalıkları ve Pulmoner Fibroz
Bu grupta restriktif ventilatuvar bozukluk ve gaz transferinde azalma tipiktir. TLC düşüklüğü restriksiyonu doğrular; DLCO sıklıkla erken etkilenebilir ve hastalık aktivitesi/ilerleme hakkında güçlü bir sinyal verebilir. Efor testleri, istirahatte normal oksimetriye rağmen efor desatürasyonunu yakalayabilir.
8.4. Bronşektazi
Bronşektazide patern değişken olmakla birlikte obstrüksiyon sık görülür; tekrarlayan enfeksiyonlar ve mukus yükü akım kısıtlılığına katkıda bulunur. Fonksiyon testleri hastalık şiddetini ve tedavi yanıtını izlemeye yardımcıdır; görüntüleme ile birlikte yorumlanır.
8.5. Pulmoner Hipertansiyon ve Pulmoner Vasküler Hastalıklar
Bu hastalıklarda spirometri bazen görece korunabilir; buna karşın difüzyon kapasitesi düşebilir ve efor kapasitesi belirgin azalabilir. Kardiyopulmoner egzersiz testi ve 6 dakika yürüme testi fonksiyonel sınıflamada önemli rol oynar.
8.6. Mesleki Akciğer Hastalıkları
Toz ve mineral maruziyetlerine bağlı hastalıklarda restriktif bozukluk, difüzyon kapasitesinde azalma veya karışık patern görülebilir. Seri ölçümler, maruziyet azaltma stratejilerinin etkinliğini ve hastalık progresyonunu izlemeye yarar.
8.7. Akciğer Kanseri
Akciğer fonksiyon testleri tek başına kanser tanısı koydurmaz; ancak ameliyat planlamasında rezeksiyon sonrası fonksiyon öngörüsü için kritik olabilir. Ayrıca açıklanamayan dispne veya obstrüksiyon paterninin hızlı kötüleşmesi gibi durumlarda ileri değerlendirmeyi tetikleyebilir.
8.8. Uyku Apnesi ve Hipoventilasyon Sendromları
Oksimetri taramada yardımcı olabilir; fakat tanı için uyku çalışmaları gerekir. Obezite hipoventilasyonu veya nöromüsküler zayıflık gibi durumlarda AKG ve solunum kas gücü ölçümleri yol göstericidir.
8.9. Kistik Fibrozis
Hava yolu obstrüksiyonu ve enfeksiyon/inflamasyon döngüsü spirometrik kayıplara yol açar. Seri FEV1 izlemi, klinik gidiş ve tedavi yanıtı açısından güçlü bir izlem aracıdır.
8.10. Zatürre ve Tüberküloz
Akut enfeksiyonlar sırasında spirometri genellikle tanı aracı olmaktan çok fonksiyonel etkilenimi değerlendiren yardımcı bir ölçümdür. Tanıda görüntüleme, mikrobiyoloji ve klinik bulgular esastır; fonksiyon testleri ise iyileşme sonrası kalıcı sekelleri nicelleyebilir.
9) Güncel Bilimsel Anlayış: Çok Boyutlu Fenotipleme ve Klinik Karar Mantığı
Günümüzde akciğer testleri, tek bir hastalık etiketini doğrulamaktan çok, şu tür sorulara yanıt üretmek üzere konumlanır:
- Sorun esas olarak hava yolu direnci mi, parankimal kısıtlılık mı, pulmoner vasküler bileşen mi, yoksa ventilatuvar pompa mı?
- Gaz değişimi bozukluğu var mı; varsa mekanizması difüzyon limitasyonu, ventilasyon–perfüzyon uyumsuzluğu veya hipoventilasyon ile mi açıklanıyor?
- Hastalığın “sayısal izi” zaman içinde nasıl değişiyor; bu değişim tedaviyle modifiye edilebilir mi?
- Aynı spirometrik patern altında farklı biyolojik alt tipler bulunuyor mu; kişiselleştirilmiş tedavi için hangi fizyolojik işaretler daha seçici?
Keşif
Resimde betimlenen sahne, erken modern döneme (17.–18. yüzyıl estetiği) ait ilkel spirometri / solunum ölçümü fikrini çağrıştıran, ancak fizyolojik ve fiziksel açıdan çok sayıda mantık ve yöntem hatası içeren bir tasviri yansıtmaktadır.
1. EKeşfin Hikâyesi: Akciğer Testlerinin Doğuşu ve Bilimsel Zihinle Büyüyen Bir Ölçüm Geleneği
Solunumun ölçülebilir bir olgu olduğu fikri, insanlığın “nefes”i yalnızca yaşamsal bir işaret değil, aynı zamanda doğanın yasalarına bağlı, sayısallaştırılabilir bir süreç olarak kavramaya başladığı anlarda filizlenir. Akciğer testlerinin keşif süreci bu yüzden tek bir buluşun tarihi değildir; yüzyıllar boyunca ilerleyen bir merakın, çok disiplinli bir mühendisliğin ve klinik gözlemi nicel fiziğe bağlayan entelektüel bir dönüşümün hikâyesidir. Bu hikâyede her kuşak, kendisinden öncekinin “nefes hakkında sorduğu soruları” biraz daha keskinleştirir; ölçüm araçları incelir, yorumlama stratejileri derinleşir ve sonunda solunum fizyolojisi, modern tıbbın en standartlaştırılmış sayısal dillerinden birine dönüşür.
1) İlk Gözlemler: Nefesin Dili, Bedensel İşaretler ve Akciğerin Amacı Üzerine Düşünmek
Antik Yunan: Gözlemden Kavrama
Antik hekimlikte akciğerin “fonksiyonu” bugünkü anlamda ölçülmez; ama klinik gözlem çok güçlüdür. Hipokrat geleneği, hastalığı sayılarla değil, düzenli ve tekrar eden işaretlerle okur: solunum sayısı, nefesin derinliği, hırıltı, öksürüğün karakteri, göğüs ağrısının nefesle ilişkisi, balgamın niteliği, ateşin ritmi. Burada doğan temel fikir şudur: Solunum değişiyorsa, bedende değişen bir “mekanizma” vardır; hekim bu mekanizmayı anlamalıdır.
Aristoteles ve onu izleyen düşünürler, akciğerin kalbi “serinletme” gibi kavramsal açıklamalarla işlevselleştirilmesine yönelir. Bu açıklamalar bugünkü biyolojiyle örtüşmez; fakat bir şeyi mümkün kılar: “Akciğerin bir amacı var ve bu amaç hakkında deney yapılabilir” düşüncesi.
Roma ve Geç Antikçağ: Deney Kıvılcımı
Galen’in döneminde, solunumun fiziksel bir süreç olduğuna ilişkin sezgiler güçlenir. Solunum havasının “yakalanması”, dışarı verilen havanın “madde” olarak düşünülmesi ve göğüs kafesinin mekanik rolünün tartışılması, daha sonra ölçüme dönüşecek bir zihinsel zemindir. Henüz spirometre yoktur; ama “hava” artık yalnız metafor değildir.
2) Mekaniğin Sahneye Çıkışı: Hava, Basınç, Hacim ve Solunumun Fizik Yasaları
Akciğer testlerinin gerçek keşif çizgisi, solunumu bir “miktar” ve “akış” olarak ele almayı sağlayan fiziksel kavrayışla hız kazanır.
17. yüzyıl: Havanın Keşfi ve Göğüs Mekaniği
Bu yüzyılda bilim, “hava”yı görünmeyen bir unsur olmaktan çıkarır; basıncı, elastikiyeti ve hacmi olan bir madde gibi ele alır. Bu dönüşüm, akciğerin de bir “basınç-hacim sistemi” olarak düşünülebilmesinin ön koşuludur.
- Robert Boyle, gazların basınç-hacim ilişkisini formülleştirerek, ileride bütün akciğer hacim ölçümlerinin temelinde yer alacak düşünceyi doğurur: Kapalı bir sistemde gaz hacmi, basınçla düzenli bir ilişki içindedir.
- Robert Hooke, hayvan deneylerinde göğüs hareketinin ve ventilasyonun ayrıştırılabileceğini gösteren gösterimlerle, “solunumun yalnız göğüs kaslarının hareketinden ibaret olmadığı” fikrini güçlendirir.
- John Mayow, solunan havada “yaşamı sürdüren” bir bileşen bulunduğunu ileri sürerek, daha sonra oksijen kavramıyla birleşecek bir hattı açar. Bu hat, ileride yalnız akım ve hacmi değil, gaz değişimini de ölçme ihtiyacını doğuracaktır.
Bu dönemde ölçüm hâlâ ilkel olabilir; fakat soru artık nettir: “Bir nefeste kaç hacim hava hareket ediyor; bu hacim ne hızla ve hangi kuvvetle taşınıyor?”
18. yüzyıl: Kimyanın Solunuma Girişi
Akciğer testleri, yalnız mekanik değil, “kimyasal çıktı” sorusuyla da şekillenir.
- Joseph Priestley ve Antoine Lavoisier, havanın bileşimi ve yanma/solunum ilişkisi üzerinde çalışarak, solunumun bir tür “iç yanma” gibi ele alınabileceğini gösterir. Böylece akciğerin işi yalnız hava alıp vermek değil, oksijenin bedene girişi ve karbondioksitin çıkışıdır.
- Bu düşünce çizgisi, 20. yüzyılda kan gazı analizinin ve difüzyon testlerinin ortaya çıkacağı büyük hedefi belirler: “Akciğerin mekanik kapasitesi iyi görünebilir ama gaz değişimi bozulmuş olabilir; bunu ölçmek gerekir.”
3) Nicel Solunumun Doğumu: Vital Kapasite ve Modern Spirometrenin Ortaya Çıkışı
19. yüzyılın ortası: John Hutchinson ve “Vital Kapasite”nin Sahneye Çıkışı
Akciğer testleri tarihinin kırılma noktası, John Hutchinson’ın 1840’larda geliştirdiği su sızdırmaz düzenekli spirometre ve “vital kapasite” kavramıdır. Burada iki devrim aynı anda gerçekleşir:
- Araç devrimi: Nefes, ilk kez klinikte pratik biçimde ölçülebilir bir hacme dönüşür.
- Kavramsal devrim: Ölçülen değer yalnız “ne kadar nefes” değildir; kişinin sağlık, dayanıklılık ve hastalık riskiyle ilişkilendirilmeye aday bir biyolojik kapasitedir.
Hutchinson’un yaklaşımı, modern akciğer testlerinin temel mantığını kurar: Solunum fonksiyonunu yalnız tarif etmek değil, sayıya dökmek ve bu sayıyı bireyler arasında karşılaştırılabilir kılmak.
19. yüzyıl sonu: Standardizasyon ve klinik beklentinin doğması
Bu dönem, ölçümün “tek bir cihazın verdiği sayı” olmaktan çıkıp, bir normallik haritasına bağlanması gerektiğini fark eder. Yaş, boy ve cinsiyet gibi değişkenlerin akciğer hacimlerini etkilediği giderek daha net görülür. Böylece “referans değer” fikri doğar: Aynı sayı, farklı bir bedende farklı anlam taşır.
4) Akımın Keşfi: Zaman Boyutu, Obstrüksiyon ve Yeni Bir Fizyolojik İmza
20. yüzyılın ilk yarısı: Hacim yetmez, hız da gerekir
Hutchinson’un vital kapasitesi, akciğerin “ne kadar” hava hareket ettirebildiğini anlatır; fakat “ne kadar hızlı” sorusu, özellikle astım ve kronik obstrüktif hastalıkların anlaşılmasında kilittir. İşte burada spirometri, hacim ölçen bir alet olmaktan çıkıp akım-zaman dinamiğini yakalayan bir sisteme dönüşür.
- Tiffeneau ve Pinelli, 1940’ların sonlarında zorlu ekspirasyonun ilk saniyesindeki hacmin (sonradan FEV1 olarak yerleşecek) klinik anlamını vurgular ve FEV1’in vital kapasiteye oranını tanımlayarak obstrüksiyonun nicel bir imzasını sunar.
- Gaensler, 1950’lerde benzer biçimde zorlu ekspiratuvar parametreleri klinik yorumlamaya taşır ve spirometrinin çağdaş biçimini güçlendirir.
Bu gelişmeler, “obstrüksiyon” kavramını yalnız semptomlarla değil, akım kısıtlılığını sayısal olarak gösteren bir oranla tanımlanabilir hâle getirir. Akciğer testlerinin dili artık daha keskindir: “Hacim var ama akım yok; bu, hava yolu direncinin işaretidir.”
5) Akciğerin Görünmeyen Hacimleri: Rezidüel hacim, hiperinflasyon ve Plethysmography
1950’ler: Dubois ve beden plethysmografisi ile intratorasik gazın yakalanması
Spirometri, ağızdan çıkan havayı ölçer; oysa akciğerde daima içeride kalan bir hava vardır: rezidüel hacim. Obstrüktif hastalıklarda bu “içeride kalan” hava artar; akciğer şişer, göğüs duvarı mekaniği değişir, nefes darlığı yalnız akımdan değil, elastik yükten de doğar. Bu yüzden akciğer testleri, yalnız çıkan havayı değil, içeride kalan hacmi de ölçmek zorundadır.
- A. B. DuBois ve çalışma arkadaşları, 1956’da beden plethysmografisi ile toraks içi gaz hacmini ve hava yolu direncini ölçmeye yönelik yöntemleri yayımlayarak, klinik fizyolojiye yeni bir pencere açar. Boyle yasası, burada doğrudan uygulamaya dönüşür: Basınç ve hacim, artık klinikte birlikte ölçülebilir.
Bu aşama, KOAH gibi hastalıklarda “hava hapsi” ve “hiperinflasyon” kavramlarının testle görünür olmasını sağlar. Hastalık, artık sadece FEV1 düşüklüğü değildir; akciğerin içeride biriken hacim nedeniyle nasıl çalıştığı da sayısal hale gelir.
6) Gaz Değişimini Ölçmek: Difüzyon, Alveol-Kapiller bariyer ve Kan gazlarının doğuşu
Difüzyon fikri: Akciğer yalnız bir körük değil, bir membran
Akciğerin en kritik işlevi, havayı içeri sokmak değil, oksijeni kana geçirmek ve karbondioksiti uzaklaştırmaktır. Bu farkındalık, “akım-hacim” testlerinin yanına “gaz transferi” testlerini yerleştirir.
Difüzyon kapasitesi testleri, alveol-kapiller bariyerin etkinliğini ve pulmoner kapiller kan hacmi gibi bileşenleri dolaylı biçimde yakalamaya çalışır. İnterstisyel akciğer hastalıkları ve amfizem gibi tablolar, mekanik testlerden önce veya onlardan bağımsız biçimde gaz transferini bozabildiği için, bu testlerin klinik değeri çok yüksektir.
Kan gazı analizi: Solunumun biyokimyasal çıktısı
Gaz değişimini en doğrudan gösteren veri, arteriyel kandaki oksijen ve karbondioksit parsiyel basınçlarıdır. Burada tarihsel hat, “kimyasal analizin zorluğu”ndan “elektrot teknolojisinin olgunlaşması”na uzanır:
- Erken 20. yüzyılda manometrik ve kimyasal yöntemler, kan gazlarına yaklaşmayı sağlar; ancak hızlı, güvenilir ve klinikte rutin uygulanabilir ölçüm, elektrotların gelişmesiyle mümkün olur.
- Severinghaus çizgisi, karbondioksit elektrodu ve oksijen elektrodu gibi bileşenlerin klinik cihazlara dönüşmesiyle, kan gazı analizinin modern şeklini kurar. Bu, yoğun bakım ve acil tıbbın gelişimiyle de eşzamanlıdır: Akciğer testleri yalnız poliklinikte değil, kritik hastanın başucunda da “anlık fizyoloji” sunmaya başlar.
Bu noktada akciğer testleri iki eksene ayrılır ama birlikte çalışır:
- Mekanik eksen (hava akımı ve hacim)
- Gaz değişimi ekseni (oksijenlenme ve ventilasyonun kimyasal çıktısı)
7) Taşınabilirlik ve Hastanın Evine Taşınan Ölçüm: Peak Flow ve Kişisel İzlem Kültürü
1950’ler–1960’lar: Wright ve tepe ekspiratuvar akımın (PEF) klinik devrimi
Spirometri güçlüdür ama tarihsel olarak hacimli cihazlar, eğitimli personel ve laboratuvar düzeni gerektirir. Astım gibi değişken seyirli hastalıklarda ise ihtiyaç şudur: Hasta gün gün değişen hava yolu daralmasını kendi hayatının içinde izleyebilmelidir.
- Basil Martin Wright, 1950’lerin sonunda peak flow metreyi pratik ve taşınabilir bir izlem aracına dönüştürerek, solunum ölçümünü klinikten eve taşır. PEF ölçümü, hava yolu obstrüksiyonunun günlük dalgalanmalarını görünür kılar; tedavi yanıtı ve tetikleyici maruziyetlerin etkisi daha net izlenir.
Bu aşama, akciğer testlerinin toplumsal yüzünü değiştirir: Ölçüm, hekim merkezli bir ritüel olmaktan çıkıp hasta merkezli bir öz-izlem pratiğine dönüşür.
8) Standardizasyon Çağı: Aynı Manevra, Aynı Kalite, Aynı Dil
- yüzyılın ikinci yarısı ve 21. yüzyılın başı, akciğer testlerinin “bilimsel olgunlaşma” dönemidir. Çünkü ölçüm ne kadar iyi olursa olsun, farklı laboratuvarların farklı tekniklerle yaptığı ölçümler karşılaştırılamazsa bilim ilerlemez.
Bu nedenle uluslararası solunum toplulukları:
- spirometri manevralarının kabul edilebilirlik ve tekrarlanabilirlik ölçütlerini,
- cihaz kalibrasyon ilkelerini,
- akciğer hacimleri ve difüzyon kapasitesinin standardize edilmesini,
- yorumlamada kullanılacak istatistiksel stratejileri
kurumsal belgelerle belirler.
Bu standardizasyon, akciğer testlerini modern tıbbın en güvenilir nicel araçları arasına yerleştirir: Aynı hasta farklı bir ülkede ölçülse bile benzer biyolojik gerçekliğe yaklaşmak hedeflenir.
9) Çağdaş Dönem: Fenotipleme, Adaletli Referanslar, Dijital İzlem ve Yapay Zekâ ile Yeni Solunum Bilimi
9.1. Referans denklemlerinde küresel yaklaşım ve 2022 sonrası dönüşüm
Akciğer testi sonuçlarının yorumlanması “beklenen değer”e dayanır. Ancak beklenen değerler tarihsel olarak bazı popülasyonlara aşırı ağırlık verebilir; bu da yanlış sınıflandırma riskini doğurur. Bu nedenle 2010’lardan itibaren küresel veriyle geliştirilen referans denklemleri yaygınlaşır. 2020’lerin başında ise özellikle “ırk temelli düzeltmeler”in klinik ve etik etkileri yoğun biçimde tartışılır.
Bu bağlamda GLI-2022 gibi daha “ırk-nötr” veya küresel temsiliyeti artırmayı hedefleyen yaklaşımlar, akciğer fonksiyonunun yorumlanmasında yeni bir döneme işaret eder. Bu geçiş, yalnız istatistiksel bir güncelleme değildir; klinik kararın kimler için nasıl şekillendiğini etkileyen bir paradigma değişimidir. Farklı popülasyonlarda uygulanabilirlik, sınıflandırma değişimleri ve uzunlamasına izlemde yüzdelik tahminlerin davranışı güncel araştırmaların yoğunlaştığı alanlardan biridir.
9.2. Küçük hava yolları ve yeni ölçüm stratejileri: Osilometri ve çoklu nefes yıkama
Klasik spirometri, özellikle büyük ve orta hava yollarındaki akım kısıtlılığına duyarlıdır. Oysa bazı hastalıklarda küçük hava yolu patolojisi erken dönemde baskın olabilir. Bu nedenle:
- İmpuls osilometri gibi çaba bağımsız testler,
- çoklu nefes yıkama ve LCI gibi ventilasyon heterojenliğini ölçen yöntemler,
özellikle pediatrik popülasyonlarda ve kistik fibrozis gibi hastalıklarda daha görünür bir rol kazanır.
9.3. Ev spirometrisi, tele-tıp ve sürekli oksimetri: Ölçümün süreklileşmesi
Günümüzde ölçüm “an”dan “zaman serisi”ne dönüşür. Ev spirometrisi, giyilebilir oksimetri, akıllı inhalerler ve tele-izlem platformları; solunum fizyolojisini klinik ziyaretin dışına taşır. Bu, özellikle alevlenmelerin erken yakalanması, rehabilitasyon programlarının izlenmesi ve kronik hastalık yönetiminin kişiselleştirilmesi açısından önemlidir.
9.4. Yapay zekâ ve otomatik kalite kontrol: Yeni bir yorumlayıcı ortak
Akciğer testlerinin en kırılgan noktalarından biri, manevra kalitesi ve yorumlayıcı varyasyonudur. Çağdaş yaklaşımlar:
- otomatik kalite denetimi,
- patern tanıma,
- klinik bağlamla entegre karar destek
üzerine yoğunlaşır. Burada hedef, hekimin yerini almak değil; ölçüm hatalarını azaltmak, standardizasyonu güçlendirmek ve karmaşık veriyi klinik olarak daha okunur hale getirmektir.
10) Yanlış Atıfları Düzeltmek: Bilim Tarihinin İnceliği
Bazı popüler anlatılarda spirometrenin 17. yüzyılda John Evelyn tarafından icat edildiği veya Hipokrat’ın su tüpüne üfleme temelli bir “akciğer fonksiyon testi” tanımladığı gibi iddialar görülebilir. Bilim tarihinin daha güvenilir çizgisi ise modern spirometrenin ve “vital kapasite” kavramının 19. yüzyılda Hutchinson ile belirginleştiğini; antik dönemde ise daha çok klinik gözlem ve kavramsal fizyoloji tartışmalarının bulunduğunu gösterir. Bu ayrım önemlidir: Akciğer testlerinin tarihi, “eski çağlarda da ölçüm vardı” demekten çok, ölçümün hangi anda güvenilir, tekrarlanabilir ve klinik karar üretebilir hale geldiğini izlemeyi gerektirir.
İleri Okuma
- Hutchinson, J. (1846). On the capacity of the lungs, and on the respiratory functions, with a view of establishing a precise and easy method of detecting disease by the spirometer. Medico-Chirurgical Transactions, 29, 137–252.
- Cournand, A., Ranges, H. A. (1941). Pulmonary circulation and alveolar ventilation–perfusion relationships in health and disease. American Journal of Physiology ve ilişkili dönem yayınları (makale dizisi; bibliyografik ayrıntılar yayın bazında değişkendir).
- Tiffeneau, R., Pinelli, A. (1947). Air circulant et air captif dans l’exploration de la fonction ventilatrice pulmonaire. Paris Médical, 37, 624–628.
- Riley, R. L., Cournand, A. (1949). Ideal alveolar air and the analysis of ventilation-perfusion relationships. Journal of Applied Physiology, 1, 825–847.
- West, J. B. (1962). Ventilation-perfusion relationships. American Review of Respiratory Disease, 86, 1–21.
- Quanjer, P. H., Tammeling, G. J., Cotes, J. E., Pedersen, O. F., Peslin, R., Yernault, J.-C. (1993). Lung volumes and forced ventilatory flows. European Respiratory Journal, 6(Suppl. 16), 5–40.
- Celli, B. R., MacNee, W., ATS/ERS Task Force (2004). Standards for the diagnosis and treatment of patients with COPD. European Respiratory Journal, 23(6), 932–946.
- Miller, M. R., Hankinson, J., Brusasco, V., Burgos, F., Casaburi, R., Coates, A., Crapo, R., Enright, P., van der Grinten, C. P. M., Gustafsson, P., Jensen, R., Johnson, D. C., MacIntyre, N., McKay, R., Navajas, D., Pedersen, O. F., Pellegrino, R., Viegi, G., Wanger, J. (2005). Standardisation of spirometry. European Respiratory Journal, 26, 319–338.
- Wanger, J., Clausen, J. L., Coates, A., Pedersen, O. F., Brusasco, V., Burgos, F., Casaburi, R., Crapo, R., Enright, P., van der Grinten, C. P. M., Gustafsson, P., Hankinson, J., Jensen, R., Johnson, D. C., MacIntyre, N., McKay, R., Miller, M. R., Navajas, D., Pellegrino, R., Viegi, G. (2005). Standardisation of the measurement of lung volumes. European Respiratory Journal, 26, 511–522.
- MacIntyre, N., Crapo, R. O., Viegi, G., Johnson, D. C., van der Grinten, C. P. M., Brusasco, V., Burgos, F., Casaburi, R., Coates, A., Enright, P., Gustafsson, P., Hankinson, J., Jensen, R., McKay, R., Miller, M. R., Navajas, D., Pedersen, O. F., Pellegrino, R., Wanger, J. (2005). Standardisation of the single-breath determination of carbon monoxide uptake in the lung. European Respiratory Journal, 26, 720–735.
- Pellegrino, R., Viegi, G., Brusasco, V., Crapo, R. O., Burgos, F., Casaburi, R., Coates, A., van der Grinten, C. P. M., Gustafsson, P., Hankinson, J., Jensen, R., Johnson, D. C., MacIntyre, N., McKay, R., Miller, M. R., Navajas, D., Pedersen, O. F., Wanger, J. (2005). Interpretative strategies for lung function tests. European Respiratory Journal, 26(5), 948–968.
- Raghu, G., Collard, H. R., Egan, J. J., Martinez, F. J., Behr, J., Brown, K. K., Ancochea, J., ve çalışma grubu (ATS/ERS/JRS/ALAT) (2011). An official ATS/ERS/JRS/ALAT statement: idiopathic pulmonary fibrosis: evidence-based guidelines for diagnosis and management. American Journal of Respiratory and Critical Care Medicine, 183(6), 788–824.
- Lötvall, J., Akdis, C. A., Bacharier, L. B., Bjermer, L., Casale, T. B., Custovic, A., Lemanske, R. F., Jr., ve diğerleri (2011). Asthma endotypes: a new approach to classification of disease entities within the asthma syndrome. Journal of Allergy and Clinical Immunology, 127(2), 355–360.
- Quanjer, P. H., Stanojevic, S., Cole, T. J., Baur, X., Hall, G. L., Culver, B. H., Enright, P. L., Hankinson, J. L., Ip, M. S. M., Zheng, J., Stocks, J. (2012). Multi-ethnic reference values for spirometry for the 3–95-yr age range: the global lung function 2012 equations. European Respiratory Journal, 40, 1324–1343.
- Graham, B. L., Brusasco, V., Burgos, F., Cooper, B. G., Jensen, R., Kendrick, A., MacIntyre, N. R., Thompson, B. R., Wanger, J. (2017). 2017 ERS/ATS standards for single-breath carbon monoxide uptake in the lung. European Respiratory Journal, 49, 1600016.
- GOLD Scientific Committee (2025). Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. Global Initiative for Chronic Obstructive Lung Disease (GOLD) Report.