Etymolojik köken ve terimlerin anlam katmanları
“Arteria thoracica interna” terimi, Latin anatomi terminolojisinin katmanlı adlandırma geleneğini yansıtır. Arteria “hava taşıdığı” sanılan damar anlamına gelen eski Grekçe artēria kökünden Latinceye geçmiş, modern dönemde ise oksijenlenmiş kanı sistemik dolaşıma taşıyan damarları ifade eden teknik bir terime dönüşmüştür. Thoracica, “göğüs, toraks” anlamındaki thorax kökünden gelir; göğüs kafesi ve mediastinal içeriklerle ilişkili anatomik bölgeyi işaret eder. Interna ise “içte, derinde” anlamına gelir; bu arterin göğüs duvarının “iç yüzüne” yakın, sternuma komşu ve kostal kıkırdakların arkasından seyreden karakterini vurgular. Klinik dilde sık kullanılan “internal mammary artery” ifadesi, arterin meme dokusuna giden perforan dalları üzerinden tarihsel-pratik bir adlandırmadır; ancak topografik olarak damar, memeyi besleyen bir “meme arteri” olmanın ötesinde, ön göğüs duvarı–mediasten–diyafram–üst karın duvarı aksında bir “ön toraks duvarı ana yolu” niteliği taşır.
Tarihsel gelişim: Anatominin tanımlanmasından cerrahiye uzanan çizgi
İç torasik arterin anatomik tanımlanması, kadavra diseksiyonunun sistematik hale gelmesiyle birlikte Rönesans sonrası anatomi geleneğinde belirginleşmiştir. Erken dönem anatomistler toraks duvarının damarlarını genellikle “interkostal” başlığı altında betimlemiş; sternuma komşu uzunlamasına seyreden ön duvar damarının klinik/cerrahi önem kazanması ise daha geç bir döneme rastlamıştır.
- yüzyılın ortalarından itibaren iki paralel gelişme iç torasik arterin tıbbi değerini dramatik biçimde artırmıştır:
- Koroner arter hastalığının epidemiyolojik yükselişi ve cerrahi revaskülarizasyon tekniklerinin olgunlaşması,
- Arteriyel greftlerin uzun dönem açıklık (patency) üstünlüğünün anlaşılması.
Bu süreçte iç torasik arter, özellikle sol tarafta koroner bypass cerrahisinin “altın standart” grefti haline gelmiş; “LIMA–LAD” (sol iç torasik arter–sol ön inen koroner) anastomozu, kardiyak cerrahide dayanıklılık ve uzun dönem klinik yarar ile özdeşleşmiştir. Damarın endotel biyolojisi, duvar yapısı ve vazomotor özellikleri; yalnızca anatomik bir unsur olmanın ötesinde, modern damar cerrahisi ve kardiyolojinin “biyolojik olarak avantajlı greft” arayışının merkezine yerleşmesini sağlamıştır.
Evrimsel biyolojik bağlam: Ön göğüs duvarı, solunum mekaniği ve damar mimarisinin mantığı
İç torasik arterin organizasyon mantığı, memelilerde göğüs kafesinin mekanik-solunumsal işlevi ile yakından ilişkilidir. Toraks, hem akciğerlerin ventilasyonu için ritmik biçimde genişleyip daralan bir “koruyucu-kinetik kafes”, hem de kalp ve büyük damarlar için “orta hatlı bir koridor” işlevi görür. Bu iki işlev, ön göğüs duvarında:
- yüksek tekrarlı mekanik stres,
- interkostal kasların sürekli metabolik gereksinimi,
- sternum-kostal kıkırdak kompleksinin beslenme ihtiyacı
gibi sabit fizyolojik gereksinimler üretir.
İç torasik arterin sternuma paralel ve kostal kıkırdakların arkasında seyretmesi, bu gereksinimlere cevap veren “aksiyel” bir damar düzeninin ifadesidir. Damarın ardışık şekilde anteriyor interkostal dallar vererek her interkostal aralığı segmental olarak beslemesi, toraks duvarını homojen ve yedekli biçimde perfüze eden bir tasarıma işaret eder. Posterior interkostal arterlerle kurduğu anastomozlar ise, göğüs duvarının arteriyel ağını “çift kaynaklı” kılar: aort kaynaklı posterior sistem ile subklavyen kaynaklı anterior sistemin birleşmesi, hem evrimsel dayanıklılık hem de travma/cerrahi durumlarda kollateral dolaşım için anatomik bir sigorta mekanizmasıdır.
İç torasik arterin distal uçta musculophrenic ve superior epigastric dallara ayrılması, toraks–diyafram–üst karın duvarı sürekliliğini gösterir. Diyafram, memelilerde ventilasyonun ana kası olduğundan, onun güvenilir arteriyel beslenmesi yaşamsal önem taşır; musculophrenic arterin diyaframa ve alt interkostal aralıklara katkısı bu bağlamda “solunum kasına adanmış” bir damar uzantısı gibi düşünülebilir. Superior epigastrik arterin rektus kılıfı içinde aşağı inmesi ve inferior epigastrik arterle anastomozu ise, üst–alt karın duvarı perfüzyonunu birbirine bağlayan fonksiyonel bir köprü oluşturur. Bu bütüncül düzen, gövdenin ventral yüzündeki kas-fasya kompleksinin uzunlamasına bir arteriyel omurgaya gereksinim duyduğunu düşündüren evrimsel bir süreklilik sergiler.
Embriyoloji ve gelişimsel anatomi: Kaynak damar, segmentasyon ve dallanma programı
İç torasik arter, gelişimsel olarak üst ekstremite ve toraksın proksimal vasküler planına entegre biçimde, subklavyen arter sistemi üzerinden şekillenir. Embriyolojik damar ağında segmental düzen (somit ilişkili damar programları) ile orta hat yapıların (sternum, mediasten) beslenmesi arasında bir “entegrasyon ihtiyacı” doğar. İç torasik arterin sternuma paralel seyri ve her interkostal aralığa dallanması, bu segmental organizasyonun postnatal anatomideki kalıcı izdüşümüdür. Dallanmanın belirli seviyelerde düzenli olması, damarın cerrahi disseksiyonda öngörülebilirliğini artırır; yine de bireyler arasında dal sayısı, çap ve çıkış seviyelerinde varyasyonlar görülebilir.
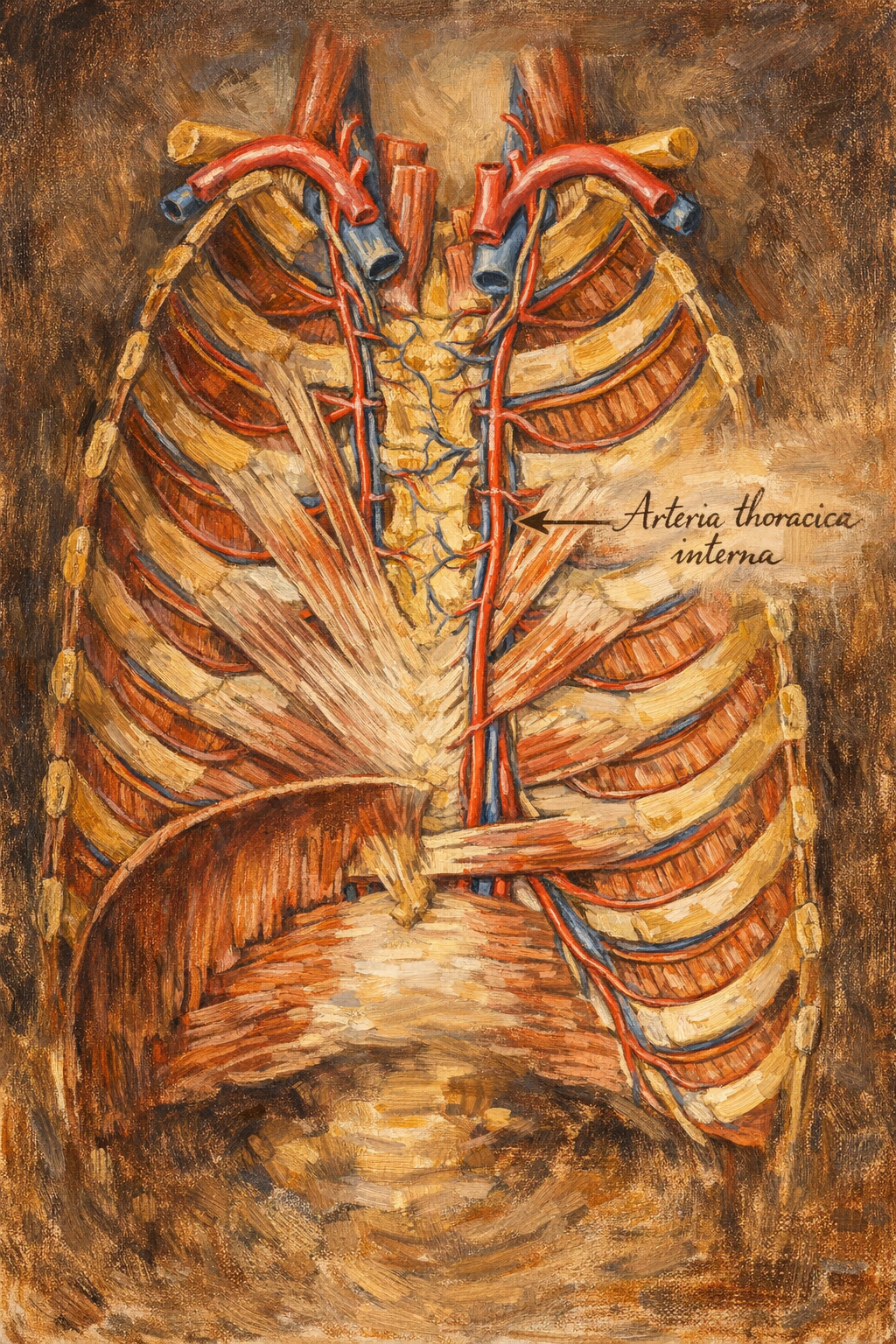
Topografik anatomi: Köken, seyir, ilişkiler ve sonlanma
Köken
İç torasik arter tipik olarak subklavyen arterin bir dalı olarak çıkar. Çoğunlukla subklavyenin ilk parçasından kaynaklanır; çıkış düzeyi ve açıları bireysel farklılık gösterebilir. Sağ ve sol iç torasik arterler simetrik planı paylaşsa da, mediastenin asimetrik içeriği ve kalp-aort konfigürasyonları nedeniyle komşuluk ilişkilerinde küçük taraf farklılıkları görülebilir.
Seyir ve komşuluklar
Damar, sternumun yaklaşık bir parmak genişliği kadar lateralinde, göğüs duvarının iç yüzünde kaudale doğru seyreder. Klasik topografyada:
- Ön tarafta sternum ve kostal kıkırdaklar,
- Arka-iç tarafta parietal plevra ve mediasten fasiyal planları,
- Seyir boyunca eşlik eden venöz yapılar (iç torasik venler)
ile yakın komşuluk söz konusudur. Bu yakınlık, cerrahi disseksiyon sırasında plevra açılma riskini ve mediastinal yapılara dikkat gereksinimini doğurur.
Sonlanma
Yaklaşık 6. interkostal aralık düzeyinde iç torasik arter genellikle iki ana uç dala ayrılır:
- Arteria musculophrenica
- Arteria epigastrica superior
Bu bifurkasyon düzeyi kişiden kişiye değişebilir; klinik açıdan, greft uzunluğu ve distal kontrol stratejileri bu varyasyonlardan etkilenebilir.
Dallar: Sistematik sınıflama ve işlevsel yorum
İç torasik arter dalları, toraks duvarının segmental beslenmesi, mediasten/perikard ilişkileri ve ventral gövde sürekliliği üzerinden üç ana işlevsel grupta düşünülebilir.
1) Toraks duvarı ve sternum odaklı dallar
- Arteriae intercostales anteriores: Her interkostal aralığa uzanan, interkostal kasları ve parietal yapıları besleyen dallardır. Posterior interkostal arterlerle anastomoz yaparak kollateral ağın omurgasını oluştururlar.
- Rami sternales: Sternum ve çevre periost/perikondriyal dokuların beslenmesine katkı verir. Sternotomi sonrası iyileşme biyolojisi açısından bu dalların önemi dolaylı biçimde büyüktür.
- Rami perforantes: Ön göğüs duvarını delerek cilt, subkutan doku ve özellikle meme bölgesine dallar verir. Meme dokusu perfüzyonu, çok kaynaklı bir ağın ürünüdür; iç torasik perforanlar bu ağın önemli bir bileşenidir.
2) Mediasten, timus ve solunum yolu ilişkili dallar
- Rami mediastinales: Ön mediastinal bağ dokusu ve komşu yapıların beslenmesine katkıda bulunur.
- Rami thymici: Özellikle çocukluk döneminde görece büyük olan timus dokusuna giden ince dallardır.
- Rami tracheales ve rami bronchiales: Trakea ve bronşların proksimal kısımlarına küçük besleyici dallar verebilir; bu katkı genellikle minör görünse de, bölgesel mikrodolaşımın sürekliliği açısından anlam taşır.
3) Perikard–diyafram–üst karın duvarı sürekliliğini sağlayan dallar
- Arteria pericardiacophrenica: İç torasik arterin proksimal bölümünden kaynaklanma eğilimindedir. Perikard ve diyaframın bazı kısımlarına uzanır; ayrıca frenik sinirle yakın seyir gösterebileceği anatomik tariflerde vurgulanır.
- Arteria musculophrenica: Diyaframın periferik kısımlarını, ayrıca alt interkostal aralıklara katkıyı destekler.
- Arteria epigastrica superior: Toraks duvarını geçerek rektus kılıfında kaudale ilerler; inferior epigastric arter ile anastomoz yaparak karın ön duvarının uzunlamasına beslenmesini güçlendirir.
Bu dallanma düzeni, iç torasik arterin yalnızca “toraks içi” bir damar değil, aynı zamanda “ön gövde boyunca uzanan bir arteriyel eksen” olduğunu gösterir.
Damar duvarı biyolojisi ve hemodinamik özellikler: Neden “ideal greft” davranışı gösterir?
İç torasik arterin klinik değerini belirleyen temel noktalardan biri, duvar biyolojisinin ateroskleroz ve intimal hiperplaziye görece dirençli bir profil sergilemesidir. Bu avantaj, tek bir nedene indirgenemez; daha çok şu özelliklerin bileşkesi gibi düşünülür:
- Elastik/arteriyel kompozisyonun akım dalgalanmalarına iyi uyum sağlaması,
- Endotel fonksiyonunun vazodilatör aracılar ve antitrombotik yüzey özellikleri üzerinden lümen açıklığını korumaya yatkın olması,
- Toraks duvarındaki fizyolojik akım gereksinimlerinin nispeten sürekli ve öngörülebilir olması nedeniyle damarın “akım koşulları” açısından stabil bir çevreye adapte olması.
Bu biyolojik çerçeve, iç torasik arterin koroner dolaşım gibi hassas bir sistemde uzun dönem açık kalma başarısına katkıda bulunur. Ancak damar “arter” olduğu için vazospazma yatkındır; cerrahi sırasında mekanik manipülasyon, soğuk, katekolamin yükü veya yetersiz topikal vazodilatasyon, geçici lümen daralmasına yol açabilir. Bu nedenle modern cerrahi uygulamalar, greft hazırlığında endotel bütünlüğünü koruma ve spazmı önleme stratejilerini öne çıkarır.
Anatomik varyasyonlar ve klinik anlamları
İç torasik arterde görülebilecek varyasyonlar, çoğunlukla köken düzeyi, çap, bifurkasyon seviyesi ve belirli dalların belirginliği etrafında toplanır. Klinik açıdan en önemli sonuçlar şunlardır:
- Greft olarak kullanılacak segmentin uzunluğu ve çapı değişebilir.
- Bifurkasyonun daha proksimal olması, distal greft uzunluğunu sınırlayabilir.
- Perikardiyofrenik dalın belirginliği ve seyri, disseksiyon planlarını etkileyebilir.
- Ön interkostal dalların sayısı ve dağılımı, toraks duvarı perfüzyonunun “yedeklilik derecesini” değiştirerek sternum iyileşmesini dolaylı etkileyebilir.
Görüntüleme ve girişimsel anatomide görünürlük
İç torasik arter, klasik anjiyografide, BT anjiyografide ve bazı durumlarda doppler ultrasonografiyle değerlendirilebilir. Koroner bypass planlamasında doğrudan rutin anjiyografik değerlendirme her zaman gerekmez; ancak daha önce toraks cerrahisi geçirmiş hastalarda, damar çapı, kalsifikasyon, travmatik hasar veya anormal seyir şüphesi olduğunda görüntüleme değer kazanır. Girişimsel radyoloji ve rekonstrüktif cerrahi bağlamında ise iç torasik arter, göğüs duvarı ve meme rekonstrüksiyonuna ilişkin “alıcı damar” planlamasında hedef yapılardan biri olabilir.
Klinik önem: Koroner bypass ve ötesi
Koroner arter bypass grefti olarak kullanım
İç torasik arterin en iyi bilinen klinik kullanım alanı koroner arter bypass cerrahisidir. Sol iç torasik arterin sol ön inen koroner artere anastomozu, uzun dönem açıklık oranlarının yüksekliğiyle ilişkilendirilir. Sağ iç torasik arter de uygun hedef damarlar için kullanılabilir; çift iç torasik arter kullanımı seçilmiş hastalarda daha kapsamlı arteriyel revaskülarizasyon sağlayabilir. Bununla birlikte, bilateral kullanımın sternum kanlanması üzerindeki etkileri nedeniyle özellikle diyabet, obezite, KOAH, osteoporoz, ileri yaş veya immünsüpresyon gibi risklerde dikkatli hasta seçimi yapılır.
Greft hasadı teknikleri ve sternum iyileşmesi
İç torasik arterin hasadında iki ana yaklaşım öne çıkar:
- Pediküllü hasat: Arter çevresindeki ven, fasya ve bağ dokusuyla birlikte alınır.
- Skeletonize hasat: Arter daha “çıplak” biçimde, çevre dokular korunarak disseke edilir.
Skeletonizasyon, sternuma giden kollateral dalları daha çok koruma potansiyeli nedeniyle, özellikle bilateral iç torasik arter kullanımında sternum komplikasyonlarını azaltma hedefiyle tercih edilebilir. Buna karşılık teknik zorluk, operasyon süresi, öğrenme eğrisi ve damar duvarına travma riski gibi değişkenler cerrahın deneyimiyle yakından ilişkilidir.
Komplikasyonlar ve risk yönetimi
- Vazospazm: İntraoperatif veya erken postoperatif dönemde greft akımını azaltabilir.
- Kanama: Yan dalların kontrolünde yetersizlik veya disseksiyon hattında zedelenme kanamaya yol açabilir.
- Sternal yara komplikasyonları: Özellikle bilateral greft kullanımında, sternumun beslenmesi azalabileceğinden mediastinit gibi ağır tabloların riski artabilir; risk profili hastaya özgü değerlendirilmelidir.
- Subklavyen arter darlığına bağlı “koroner-subklavyen steal”: Proksimal subklavyen darlık varlığında, iç torasik arter üzerinden retrograd akım gelişmesiyle miyokard perfüzyonu etkilenebilir. Klinik pratikte bu olasılık, özellikle periferik arter hastalığı bulguları olan, üst ekstremite nabız farkı veya belirgin kan basıncı asimetrisi saptanan hastalarda akılda tutulur.
Rekonstrüktif cerrahi ve diğer kullanım alanları
İç torasik arter ve dalları, meme ve ön göğüs duvarı rekonstrüksiyonlarında alıcı damar olarak değerlendirilebilir. Perforan dalların anatomisi, flep planlamasında önem taşır. Ayrıca üst karın duvarı ve rektus kasına uzanan superior epigastrik arter, bazı rekonstrüktif yaklaşımlarda dolaylı biçimde klinik değer kazanır.
Fonksiyonel anatomi perspektifi: İç torasik arterin “bölgesel ağ” içindeki yeri
İç torasik arter, tek başına bir trunk olmaktan ziyade, toraks duvarının kanlanmasını sağlayan ağ topolojisinin merkezindeki eksenlerden biridir. Ön interkostal dallar ile posterior interkostal arterler arasındaki anastomozlar; sternum-perforan dallar; diyaframa uzanan musculophrenic bağlantı; karın duvarında superior–inferior epigastrik süreklilik, hepsi birlikte “ventral gövde kollateral sistemi” oluşturur. Bu sistem, travma, cerrahi ligasyon veya bölgesel tıkanıklık gibi durumlarda perfüzyonun sürdürülmesine imkân tanır. Koroner bypass bağlamında ise bu ağın bir parçası olan iç torasik arter, yeni bir hedef yatağa (koroner dolaşım) bağlanarak fizyolojik akım kapasitesini miyokard için yeniden yönlendirir.
Keşif
Toraksın ön duvarında, sternumun hemen yanından aşağı doğru inen ince ama “stratejik” bir damar vardır: arteria thoracica interna. Bugün kalp cerrahisinin en değerli greftlerinden biri olarak anılsa da, onun hikâyesi bir ameliyathane icadından çok daha eskidir; anatomi tiyatrolarının loş ışıklarından, dolaşım fikrinin doğuşuna; deneysel miyokard perfüzyonu denemelerinden, mikrosütür tekniğiyle yapılan ilk koroner anastomoza; buradan da çağdaş, kanıta-dayalı kılavuzlar ve meta-analizlerle şekillenen “çoklu arteriyel revaskülarizasyon” tartışmalarına kadar uzanan uzun bir entelektüel yürüyüştür.
Antik çağ ve ortaçağ: damarların “haritası” yokken merak vardı
Antik dünyada hekimler damarları görüyordu, fakat onları bugünkü anlamıyla “arter–ven–kapiller” ayrımı içinde kavramıyordu. Galenik tıp geleneği, damarların içerikleri ve yönleri hakkında bugün yanlış bildiğimiz birçok varsayımı barındırıyordu; yine de bu dönemin asıl mirası, gövdenin içindeki yapıları düzenli bir bütün olarak düşünme alışkanlığıydı. Toraks duvarının iç yüzünde uzanan bir damar şeridini “özgül bir isimle” ayırıp klinik bir hedef hâline getirmek için erken sayılabilecek bu çağlarda, iç torasik arter daha çok “interkostal damar ağı”nın bir parçası olarak, büyük bir tablo içinde silik bir çizgi gibiydi.
Ortaçağ İslam tıbbı ve Latinceye aktarılan eserler, anatomi bilgisini canlı tuttu; ancak iç torasik arterin bugünkü anlamıyla net bir topografik kimlik kazanması için iki şey gerekiyordu: kadavra diseksiyonunun sistematikleşmesi ve anatominin çizimle sabitlenmesi.
16. yüzyıl: Vesalius ile görünür olanın “kanıt” hâline gelişi
1543’te Andreas Vesalius’un De humani corporis fabrica’sı yalnızca bir kitap değil, bir yöntem değişikliğiydi: yapıların “söylendiği gibi” değil, “görüldüğü gibi” anlatılması. Bu dönüşüm, iç torasik arter gibi göğüs duvarına gömülü, ancak düzenli bir eksen boyunca uzanan damarların da anatomik haritada yerini almasını hızlandırdı. Vesalius’un mirası, tek bir damarı “ilk keşfeden” olmak değil; damarı keşfedilebilir kılan epistemik zemini kurmaktı: tekrar edilebilir diseksiyon, karşılaştırmalı gözlem ve çizim.
Aynı yüzyılın sonlarında ve 17. yüzyıl boyunca anatomistler toraks duvarını giderek daha ayrıntılı betimlemeye başladılar. İç torasik arterin sternuma paralel inişi, interkostal aralıklara verdiği anterior dallar ve daha aşağıda epigastrik sisteme uzanan devamlılığı, artık bir “rastlantısal damar” değil, öngörülebilir bir anatomik aks olarak görünür hâle geliyordu.
17. yüzyıl: Harvey ve “akış” fikrinin doğurduğu yeni sorular
1628’de William Harvey, kanın dolaştığını gösteren çerçeveyi ortaya koydu. Bu, iç torasik arter açısından dolaylı ama sarsıcı bir kırılmaydı: damarlar artık “içerik taşıyan borular” değil, dinamik bir devinimin parçalarıydı. Bu yeni bakış, toraks duvarındaki damarların da bir “besleme ekonomisi” içinde düşünülmesine yol açtı. Sternumun, interkostal kasların, diyaframın ve üst karın duvarının kan gereksinimi; bu gereksinimi karşılayan arteriyel yolların sürekliliği; kollateral ağların anlamı… Bunlar, dolaşım fikriyle birlikte sorulabilir hâle gelen sorulardı.
18. yüzyıl: Haller ve sistematik anatominin “envanteri”
- yüzyıl, anatomiyi ansiklopedik bir disipline dönüştürdü. Albrecht von Haller gibi isimler, damarların dağılımını ve varyasyonlarını düzenli bir çerçevede toplamaya çalıştı. Bu dönemde iç torasik arter, giderek daha tutarlı bir adlandırmayla ve ilişkiler ağıyla tarif edildi: subklavyenden çıkışı, sternuma yakın inişi, anterior interkostal dalları, mediastinal–sternal–perforan katkıları ve distal bifurkasyonu. Damarın “iç” niteliği, yani göğüs duvarının iç yüzündeki seyri, adının kalıcı parçasına dönüştü.
Bu yüzyılın entelektüel atmosferinde önemli olan şuydu: anatomistler sadece “ne var”ı değil, “ne kadar değişir”i de merak ediyordu. Varyasyon fikri, ileride cerrahinin damar seçimi ve greft planlaması açısından kritik bir düşünce alışkanlığına dönüşecekti.
19. yüzyıl: klinik anatomi ve cerrahi cesaretin zemini
- yüzyılın ikinci yarısında antisepsi–anestezi–cerrahi teknikler ilerledikçe, anatomi “güvenli erişim” bilgisinin temel kaynağına dönüştü. Henry Gray’in anatomi geleneğini popülerleştiren çalışmaları, iç torasik arterin topografisini klinisyenler için daha erişilebilir kıldı. Yine de bu aşamada iç torasik arter, kalbin damarlarını “yeniden beslemek” için düşünülen bir yapı değildi. Toraks duvarının bir damarıydı; değerli ama “lokal” bir damardı.
Asıl sıçrama, 20. yüzyılda koroner arter hastalığının toplumsal yükünün artmasıyla, kalbe kan götürmenin yeni yollarını arayan cerrahların merakıyla gelecekti.
20. yüzyılın ortası: Vineberg ve miyokardı “dolaylı” besleme fikri
1940’lar–1950’lerde Arthur Vineberg’in adı, iç torasik arter hikâyesinde ilk büyük dönüm noktası olarak belirir. Vineberg’in yaklaşımı bugünkü koroner bypass mantığından farklıydı: iç torasik arter, doğrudan bir koroner artere anastomozlanmıyor; miyokard içine implante edilerek zamanla kollateral dolaşımı artırması umuluyordu. Bu fikir, çağının teknolojik sınırları içinde son derece yaratıcıydı: koroner arterler küçük, kırılgan ve teknik olarak “sütürlenmesi zor” yapılardı; mikrosütür ve büyütme olanakları bugünkü kadar gelişmemişti. Vineberg prosedürü, doğrudan koroner anastomozun zor olduğu bir dönemde “biyolojiyi ikna etme” girişimiydi: miyokardı yeni damarlaşma yollarına teşvik etmek.
Bu dönem, iç torasik arterin “kalbe hizmet edebileceği” düşüncesini tıbbi hayal gücünün merkezine taşıdı. Vineberg’in mirası, prosedürünün günümüzde sınırlı kalması değil; iç torasik arterin miyokard iskemisi problemine bağlanabilir bir araç olduğunu göstermesiydi. Bu kıvılcım, doğrudan anastomoz çağının kapısını araladı. (PMC)
1960’lar: Kolesov ve ilk sütürlü IMA–koroner anastomoz
1950’lerin “dolaylı” stratejisinden 1960’ların “doğrudan” stratejisine geçişte, anlatının en dramatik sahnesi Leningrad’da kurulur. Vasilii I. Kolesov, 25 Şubat 1964’te iç torasik arter ile bir koroner arter arasında ilk sütürlü anastomozu gerçekleştiren cerrah olarak anılır. Bu yalnızca bir teknik başarı değildi; bir kavrayış değişikliğiydi: küçük bir göğüs duvarı arterinin, doğru hedefe bağlandığında, kalbin perfüzyonunu sürdürülebilir biçimde destekleyebileceği fikri pratikte doğrulanmıştı. (PubMed)
Kolesov’un başarısı, dönemin koşullarında iki ayrı zorluğu aynı anda aşmayı gerektiriyordu:
- Koroner arterlerin aterosklerotik duvarıyla baş edebilecek dikiş tekniği,
- İç torasik arterin pediküllü hâlde güvenle mobilize edilmesi ve akımının korunması.
Bu sahne, modern koroner cerrahinin “ilk doğrudan cümlesi” gibidir: damarlar artık yalnızca tarif edilen yapılar değil, yeniden bağlanabilen ve yeni bir fizyoloji kurabilen araçlardı.
1968 ve sonrası: Green, LITA–LAD fikrinin “klasik” hale gelişi
1960’ların sonlarında George E. Green, iç torasik arterin koroner bypass için kullanımını sistematikleştiren ve özellikle sol iç torasik arter–sol ön inen koroner arter bağlantısını cerrahi repertuara yerleştiren öncü isimlerden biri olarak öne çıktı. 1968’den itibaren birikmeye başlayan klinik deneyim, iç torasik arterin “küçük olduğu için uygun değildir” şüphesini aşındırdı. Green’in 1970’lere uzanan serileri, tekil bir cesaret anından çok, tekrarlanabilir bir yöntemin doğuşunu temsil eder. (Annals of Thoracic Surgery)
Bu dönemde eş zamanlı olarak safen ven greftleri de yaygınlaştı; teknik olarak kolay olmaları, çok damarlı hastalıkta hızlı çözüm sunmaları, bypass cerrahisinin hızla büyümesine katkı verdi. Ancak iç torasik arter, daha o yıllarda “uzun vadede daha dayanıklı bir arteriyel greft” olabileceğine dair ilk ipuçlarını veriyordu. Cerrahinin kısa vadeli başarı ölçütleri ile uzun vadeli damar biyolojisi arasındaki gerilim, iç torasik arterin hikâyesinde sürekli hissedilecek bir tema hâline geldi.
1980’ler: uzun dönem sonuçlar ve iç torasik arterin “üstün greft” kimliği
1980’lerde büyük hasta serileri ve daha uzun takipler, iç torasik arterin kaderini belirledi. 1986’da yayınlanan ve iç torasik arter greftinin uzun dönem sağkalım ve kardiyak olaylar üzerine etkisini öne çıkaran bulgular, LITA–LAD yaklaşımını yalnızca “iyi bir fikir” olmaktan çıkarıp, “standart”a dönüştüren kanıt dalgasının parçası oldu. Bu aşamada iç torasik arter, cerrahi anatomiden çıkarak kanıta dayalı klinik üstünlük statüsü kazandı.
1990’lar: iki iç torasik arter (BIMA/BITA) fikri ve sternal biyolojiyle yüzleşme
Bir kez “bir iç torasik arter iyiyse, iki tanesi daha iyi olabilir mi?” sorusu sorulduğunda, anlatı yeni bir çatışma ekseni kazandı. Sağ iç torasik arterin de ikinci arteriyel greft olarak kullanılması, teoride daha fazla arteriyel revaskülarizasyon ve daha iyi uzun dönem açıklık demekti. Pratikte ise sternumun kanlanması ve yara komplikasyonları gündeme geldi. Bilimsel merak bu kez, salt koroner akımı değil, sternum iyileşmesi gibi göğüs duvarının biyolojisini de hesaba katmak zorundaydı.
Bu dönemde cerrahlar ve araştırmacılar iki yönlü bir arayışa girdi:
- BITA’nın uzun dönem kardiyak faydasını göstermek,
- Seçilmiş hasta gruplarında sternal komplikasyon riskini azaltacak teknikleri geliştirmek.
2000’ler: teknik incelikler—skeletonizasyon, kompozit greftler, akım fiziolojisi
2000’lerle birlikte iç torasik arter, yalnızca “hangi damarı nereye bağlayalım” sorusunun değil, “bu damarı nasıl hazırlayalım, hangi akım koşullarında en iyi çalışır, rekabetçi akım ne yapar” gibi daha rafine soruların odağına yerleşti.
Skeletonize hasat yaklaşımı, iç torasik arterin çevre dokulardan ayrılarak daha “çıplak” şekilde çıkarılmasını hedefler. Amaç, sternuma giden yan dalların daha fazla korunmasıyla sternal yara riskini azaltmak ve greft uzunluğunu artırmaktı. Pediküllü ve skeletonize tekniklerin karşılaştırılması, yalnızca cerrahi zevk farkı değil; patency, sternal komplikasyon ve uzun dönem klinik sonuçları bir arada tartan araştırma sorularına dönüştü. Güncel meta-analizlerde skeletonizasyonun sternal komplikasyon riskini azaltabileceği, ancak patency gibi uç noktalarda tartışmalı sinyallerin de bulunduğu gösterilmiştir. (ScienceDirect)
Aynı dönemde kompozit (Y/T) greft stratejileri, iç torasik arterin bir “ana gövde” gibi kullanılıp diğer arteriyel greftlerle birleştirilmesi fikrini yaygınlaştırdı. Bu yaklaşım, aort manipülasyonunu azaltma, total arteriyel revaskülarizasyonu artırma ve embolik riskleri düşürme gibi hedeflerle kesişti. İç torasik arter bu kez, yalnızca bir greft değil, bir revaskülarizasyon mimarisinin omurgası olmuştu.
2010’lar: randomize kanıtın sahnesi—ART ve “beklenenin” sorgulanması
Uzun süre gözlemsel çalışmalar BITA’nın avantajına işaret etmişti; ancak modern tıp, büyük iddialar için randomize kanıtı sever. Arterial Revascularization Trial (ART), bilateral ile tek iç torasik arter kullanımını karşılaştıran en çok ses getiren randomize denemelerden biri oldu. On yıllık sonuçlar, pratikteki çapraz geçişler ve ek arteriyel greft kullanımları gibi karmaşıklıkların gölgesinde, BITA’nın “herkese otomatik üstün” olduğuna dair basit anlatıları zorladı; tartışmayı hasta seçimi, teknik ayrıntılar ve gerçek dünya uygulamaları etrafında daha nüanslı bir noktaya taşıdı. (New England Journal of Medicine)
Bu, bilimin tipik ilerleyişine çok benzer: önce güçlü bir sezgi ve gözlem vardır; sonra daha büyük ve daha katı bir test gelir; sonuçlar sezgiyi tamamen yıkmaz ama onu koşullu, bağlamsal ve hasta-özgül hale getirir.
2020’ler: çağdaş yaklaşım—kanıta dayalı kılavuzlar, risk modellemesi ve ince ayar
Günümüzde iç torasik arter, neredeyse evrensel biçimde koroner bypass cerrahisinin “birinci arteriyel grefti” olarak konumlanır. Modern kılavuzlar, özellikle LAD hedefinde iç torasik arter kullanımını temel bir öneri olarak çerçeveler; ayrıca uygun hastalarda ikinci arteriyel greft (sağ iç torasik arter veya radial arter) düşünülmesini vurgular. Bu yaklaşım, tek bir damarı kutsamak değil; hastanın risk profilini, beklenen yaşam süresini, diyabet/obezite/KOAH gibi sternal yara risklerini ve hedef damarların anatomisini birlikte değerlendirerek “en uygun arteriyel strateji”yi seçmek üzerine kuruludur. (STS)
Bu çağda araştırma gündemi birkaç eksende yoğunlaşıyor:
1) BITA’nın net faydasını hangi alt gruplar taşıyor?
Büyük randomize denemelerin ardından ilgi, alt grup analizlerine, gerçek dünya kohortlarına ve uzun dönem majör advers kardiyak-serebrovasküler olaylara kaydı. Son yıllarda yayınlanan geniş veri setleri ve analizler, BITA’nın seçilmiş hastalarda uzun vadeli olayları azaltabileceğine işaret eden bulgular sunuyor; fakat bu faydanın “herkeste aynı” olmadığı, sternal komplikasyon riskinin özellikle bazı gruplarda belirleyici olduğu daha net kabul görüyor. (Annals of Thoracic Surgery)
2) Skeletonize mi pediküllü mü?
Teknik ayrıntıların “biyolojik sonuç” doğurabileceği fikri, 2020’lerde daha da güçlendi. Patency, mortalite, sternal yara enfeksiyonu ve hasta-raporlu sonuçlar bir arada değerlendiriliyor. Yakın tarihli sistematik derlemeler ve büyük ölçekli analizler, skeletonizasyonun sternal komplikasyon riskini azaltabileceğini; ancak uzun dönem greft açıklığı açısından bazı çalışmalarda pediküllü tekniğin avantajlı sinyaller verebildiğini bildiriyor. Bu, cerrahinin en gerçekçi sorusunu öne çıkarıyor: “En iyi teknik” tek bir cevap değil; hastaya, merkeze, cerrahın deneyimine ve hedeflenen revaskülarizasyon mimarisine bağlı bir optimizasyon problemi. (ScienceDirect)
3) Minimal invaziv ve robotik LITA hasadı, hibrit stratejiler
Çağdaş yaklaşım, yalnızca greft seçimi değil; erişim yolunu da dönüştürüyor. Minimal invaziv direkt koroner bypass, robotik LITA hasadı ve hibrit revaskülarizasyon (LITA–LAD + seçilmiş lezyonlara PCI) gibi stratejiler, iç torasik arteri daha “az travmayla” kullanma arzusunun ürünleri. Burada bilimsel merakın yönü, anatomiye geri dönüyor: küçük bir çalışma alanında plevra, perikard, frenik sinir komşuluğu, greft uzunluğu ve kinking riskleri; hepsi yeniden “mikro-topografik” bir dikkatin konusu oluyor.
4) Subklavyen darlık taraması ve akım fenomenleri
İç torasik arterin kökeni subklavyen olduğundan, proksimal subklavyen darlık varlığında koroner-subklavyen steal gibi hemodinamik sorunlar gündeme gelebilir. Bu nedenle çağdaş pratikte, özellikle üst ekstremite nabız/basınç asimetrisi veya periferik arter hastalığı bulguları olan hastalarda subklavyen arter değerlendirmesi daha bilinçli biçimde ele alınıyor.
İleri Okuma
- Vesalius, A. (1543). De humani corporis fabrica libri septem. Basel: Johannes Oporinus.
- Gray, H. (1858). Anatomy: Descriptive and Surgical. London: John W. Parker and Son.
- Netter, F. H. (1989). Atlas of Human Anatomy. Summit, NJ: Ciba-Geigy. ISBN: 978-0914168000.
- Loop, F. D., Lytle, B. W., Cosgrove, D. M., Stewart, R. W., Goormastic, M., Williams, G. W., Golding, L. A., Gill, C. C., Taylor, P. C., Sheldon, W. C. (1986). Influence of the Internal-Mammary-Artery Graft on 10-Year Survival and Other Cardiac Events. New England Journal of Medicine, 314(1), 1–6.
- Olearchyk, A. S. (1988). Vasilii I. Kolesov: A Pioneer of Coronary Revascularization. The Journal of Thoracic and Cardiovascular Surgery.
- Dobell, A. R. C. (1992). Arthur Vineberg and the Internal Mammary Artery Implant. The Annals of Thoracic Surgery.
- Cameron, A., Davis, K. B., Green, G., Schaff, H. V. (1996). Coronary Bypass Surgery with Internal-Thoracic-Artery Grafts—Effects on Survival over a 15-Year Period. New England Journal of Medicine, 334(4), 216–219.
- Konstantinov, I. E. (1997). The First Coronary Artery Bypass Operation and Forgotten Pioneers. The Annals of Thoracic Surgery.
- Thomas, J. L. (1999). The Vineberg Legacy: Internal Mammary Artery Implantation. The Annals of Thoracic Surgery.
- Taggart, D. P. (2001). Bilateral Internal Mammary Artery Grafting: Are BIMA Grafts Better?. Heart, 85(5), 465–466. DOI: 10.1136/heart.85.5.465.
- Lytle, B. W., Blackstone, E. H., Sabik, J. F., Houghtaling, P., Loop, F. D., Cosgrove, D. M. (2004). The Effect of Bilateral Internal Thoracic Artery Grafting on Survival during 20 Postoperative Years. The Annals of Thoracic Surgery, 78(6), 2005–2012. DOI: 10.1016/j.athoracsur.2004.05.074.
- Kamiya, H., Akhyari, P., Martens, A., Karck, M., Lichtenberg, A. (2008). Skeletonization of Internal Thoracic Artery: The Technique, Its Rationale and Clinical Outcomes. European Journal of Cardio-Thoracic Surgery, 34(5), 894–902.
- Standring, S. (2016). Gray’s Anatomy: The Anatomical Basis of Clinical Practice. 41st ed. Elsevier. ISBN: 978-0702052309.
- Aldea, G. S., Bakaeen, F. G., Pal, J., Fremes, S., Head, S. J., Sabik, J., et al. (2016). The Society of Thoracic Surgeons Clinical Practice Guidelines on Arterial Conduits for Coronary Artery Bypass Grafting. The Annals of Thoracic Surgery, 101(2), 801–809. DOI: 10.1016/j.athoracsur.2015.09.100.
- Green, G. E. (2018). After 50 Years, a Personal Reflection on the Development of Internal Thoracic Artery Grafting. Annals of Cardiothoracic Surgery.
- Melly, L. (2018). Fifty Years of Coronary Artery Bypass Grafting. Journal of Thoracic Disease.
- Mohrman, D. E., Heller, L. J. (2018). Cardiovascular Physiology. McGraw-Hill Education. ISBN: 978-1259862090.
- Neumann, F. J., Sousa-Uva, M., Ahlsson, A., et al. (2019). 2018 ESC/EACTS Guidelines on Myocardial Revascularization. European Heart Journal, 40(2), 87–165.
- Taggart, D. P., Benedetto, U., Gerry, S., et al. (2019). Bilateral versus Single Internal-Thoracic-Artery Grafts at 10 Years. New England Journal of Medicine, 380(5), 437–446. DOI: 10.1056/NEJMoa1808783.
- Lawton, J. S., Tamis-Holland, J. E., Bangalore, S., et al. (2022). 2021 ACC/AHA/SCAI Guideline for Coronary Artery Revascularization. Circulation.
- Barili, F., et al. (2023). Bilateral Internal Thoracic Arteries Improve 10-Year Outcomes. The Annals of Thoracic Surgery.
- Chen, D., et al. (2023). Risk Factors for Sternal Wound Infection after Open-heart Surgery. International Wound Journal.
- Dimagli, A., et al. (2024). A Systematic Review and Meta-analysis of Skeletonized versus Pedicled Internal Thoracic Artery Harvesting. International Journal of Cardiology.
- Dalén, M., et al. (2024). Skeletonized Versus Pedicled Harvesting of the Internal Thoracic Artery. Journal of the American Heart Association.