Etimolojik Köken
“Eritema multiforme” terimi, kökenini Antik Yunanca ve Latince tıbbi terminolojiden alır. Erythros (ἐρυθρός) sözcüğü “kırmızı” anlamına gelirken, haima (αἷμα) “kan” anlamını taşır; bu iki kökün birleşiminden türeyen erythema, derideki kızarıklığı ifade eder. Multiforme ise Latince multus (çok) ve forma (şekil) sözcüklerinden oluşur ve “çok biçimli” anlamına gelir. Bu adlandırma, hastalığın klinik olarak birbirinden farklı morfolojik özellikler gösteren lezyonlarla seyretmesini yansıtır. “Exsudativum” eklemesi, lezyonların sıklıkla damar geçirgenliğinin artışına bağlı sıvı sızıntısı içermesine gönderme yapar.
Tarihsel Gelişim
Eritema multiforme ilk kez 19. yüzyılın ikinci yarısında, dermatolojinin bağımsız bir disiplin olarak şekillenmeye başladığı dönemde tanımlanmıştır. Ferdinand von Hebra, 1866 yılında hastalığı klinik gözlemlerine dayanarak ayrı bir dermatolojik antite olarak tanımlamış ve karakteristik “hedef” veya “iris” lezyonlarını betimlemiştir. Başlangıçta eritema multiforme, Stevens–Johnson sendromu ve toksik epidermal nekroliz gibi ağır mukokutanöz tablolarla aynı spektrum içinde değerlendirilmiştir. Ancak 20. yüzyılın ortalarından itibaren artan klinik ve patolojik veriler, eritema multiformenin daha sınırlı, genellikle benign seyirli ve özgül tetikleyicilere bağlı bir hastalık olduğunu ortaya koymuştur. Bu ayrım, modern dermatoloji ve immünoloji literatüründe kavramsal netlik sağlamıştır.
Evrimsel ve Biyolojik Bağlam
Eritema multiforme, evrimsel biyoloji açısından insan bağışıklık sisteminin çevresel patojenlere karşı geliştirdiği savunma mekanizmalarının bir yan ürünü olarak değerlendirilebilir. Hücresel bağışıklığın temel unsurlarından biri olan sitotoksik T lenfosit yanıtı, viral enfeksiyonlara karşı etkili bir koruma sağlar. Bununla birlikte, bu yanıtın aşırı veya yanlış yönlendirilmiş aktivasyonu, konak dokularına zarar verebilir. Eritema multiforme, özellikle herpes simpleks virüs enfeksiyonları sonrasında ortaya çıkmasıyla, adaptif bağışıklığın özgüllüğü ile potansiyel oto-destrüktif etkileri arasındaki hassas dengeyi yansıtır. Bu durum, insan bağışıklık sisteminin evrimsel olarak hızla değişen patojenlere uyum sağlama sürecinde ödediği biyolojik bedellerden biri olarak yorumlanabilir.
Patogenez ve Güncel Bilimsel Anlayış
Güncel bilimsel anlayışa göre eritema multiforme, esas olarak immün aracılı bir hipersensitivite reaksiyonudur. En sık tetikleyici faktör herpes simpleks virüs tip 1 olmakla birlikte, diğer viral enfeksiyonlar, nadiren bakteriyel etkenler ve bazı ilaçlar da hastalığı başlatabilir. Patogenezde, viral antijenlerin keratinositlerde ekspresyonu sonrası, CD8+ sitotoksik T lenfositlerin aktive olması ve epidermal hücrelere yönelmesi merkezi rol oynar. Bu hücrelerin saldığı perforin ve granzimler, lokal hücresel hasara yol açar. Aynı zamanda proinflamatuvar sitokinlerin salınımı, dermal damar geçirgenliğini artırarak ödem ve eksudasyon gelişimine neden olur.
Histopatolojik olarak, epidermiste nekrotik keratinositler, dermoepidermal bileşkede vakuoler dejenerasyon ve perivasküler lenfositik infiltrasyon tipiktir. Bu bulgular, klinikte gözlenen çok biçimli lezyonların mikroskobik karşılığını oluşturur.
Klinik Özellikler
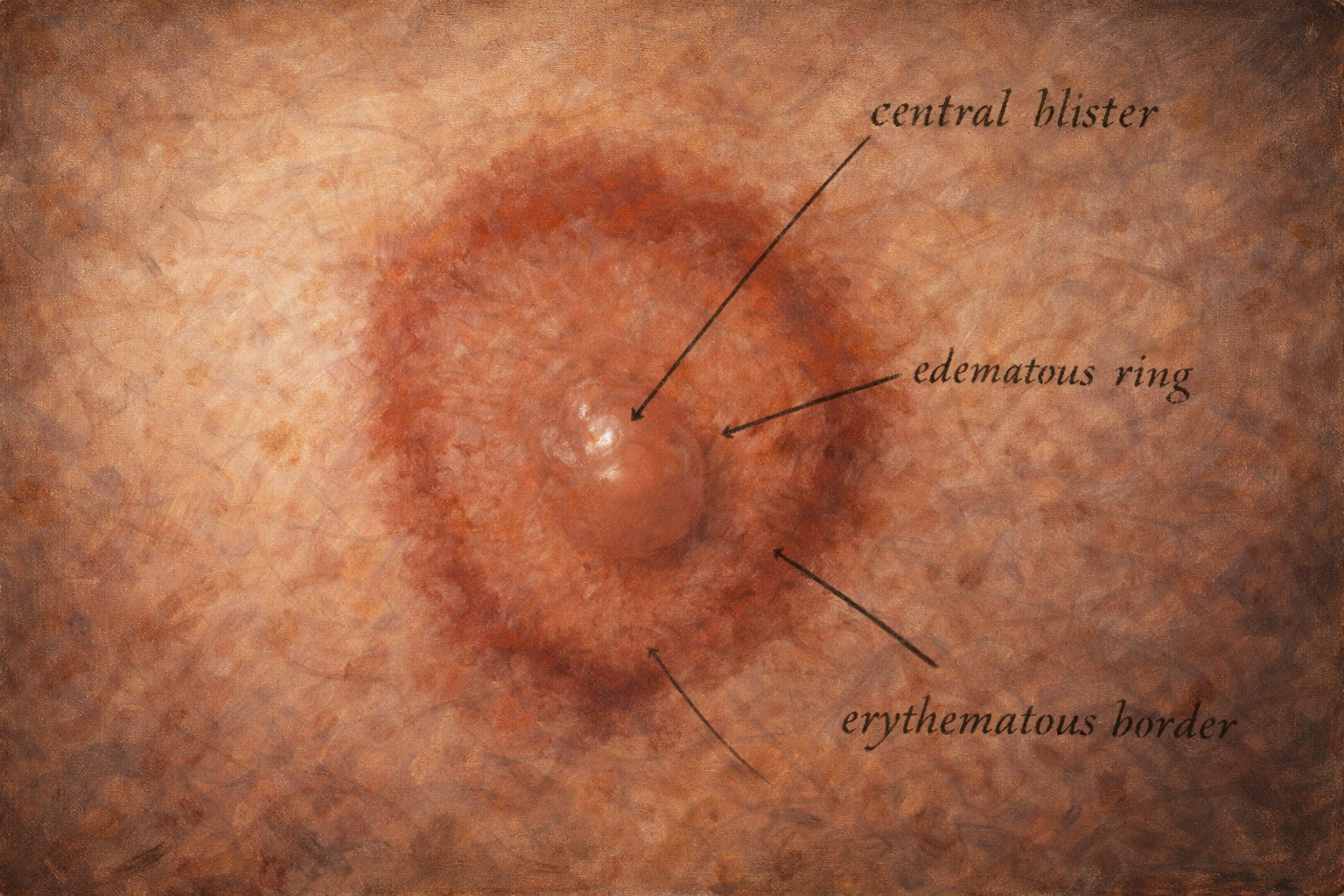
Eritema multiforme, genellikle akut başlangıçlıdır ve simetrik dağılım gösterir. En karakteristik lezyon, merkezinde koyu eritemli veya veziküler alan, çevresinde soluk bir halka ve en dışta eritemli bir zon bulunan “hedef lezyon”dur. Lezyonlar çoğunlukla ekstremitelerin ekstansör yüzlerinde, özellikle el ve ayak sırtlarında ortaya çıkar. Mukozal tutulum hafif veya yoktur; bu özellik, hastalığın daha ağır mukokutanöz sendromlardan ayrılmasında önemlidir. Hastaların bir kısmında ateş, halsizlik ve hafif prodromal semptomlar eşlik edebilir.
Sınıflandırma ve Ayırıcı Tanı
Klinik pratikte eritema multiforme, “minör” ve “majör” formlar olarak sınıflandırılır. Minör formda mukozal tutulum ya hiç yoktur ya da çok sınırlıdır. Majör formda ise bir veya daha fazla mukozal yüzey etkilenebilir, ancak epidermal ayrılma sınırlıdır. Ayırıcı tanıda ürtiker, vaskülitler, ilaç döküntüleri, Stevens–Johnson sendromu ve toksik epidermal nekroliz gibi tablolar yer alır. Bu ayrım, prognoz ve tedavi stratejileri açısından kritik öneme sahiptir.
Prognoz ve Klinik Seyir
Eritema multiforme genellikle kendini sınırlayan bir hastalıktır ve lezyonlar birkaç hafta içinde skar bırakmadan iyileşir. Bununla birlikte, özellikle herpes simpleks ile ilişkili olgularda rekürrens görülebilir. Güncel yaklaşımda, altta yatan tetikleyici faktörün kontrolü ve bağışıklık yanıtının düzenlenmesi, hastalığın yönetiminde temel prensipler olarak kabul edilmektedir.
Keşif
- yüzyılın dermatolojisi, bugün “tanı” dediğimiz şeyin önce “bakış” olarak kurulduğu bir çağdı: derinin üstünde beliren şekiller, renkler ve dağılımlar; hastalığın dili, hekimin gözüydü. Erythema Multiforme Exsudativum’un keşif öyküsü de tam bu göz disiplininin içinden, yavaş yavaş bir klinik desenin ayırt edilmesiyle başlar; sonra mikrobiyolojiyle, immünolojiyle ve modern sınıflandırma tartışmalarıyla katman katman genişler.
İçindekiler
1817: “Herpes iris” ve ilk biçim fikri
Hikâyenin ilk sahnesi, 1817’de Thomas Bateman’ın betimlediği “herpes iris” tablosudur. O yıllarda “herpes” sözcüğü, bugünkü virolojik anlamından çok daha geniş bir cilt lezyonu ailesini kapsıyordu; Bateman’ın dikkatini çeken şey, lezyonların halka halka, “iris” gibi çok zonlu görünümler almasıydı. Bugünün hedef lezyonu kavramı daha adı konmadan, bir klinik imza olarak sezilmişti. Bu erken gözlem, ileride eritema multiforme denen varlığın morfolojik çekirdeğini oluşturacaktı: tek tip bir döküntü değil, aynı hastada birden çok “biçim” ve aynı lezyonun içinde birden çok “zon”.
1860’lar: Viyana Okulu, Hebra ve “çok biçimlilik” kavramının doğumu
- yüzyıl ortasında Viyana Dermatoloji Okulu, modern dermatolojinin en güçlü kurucu merkezlerinden birine dönüşmüştü. Ferdinand von Hebra’nın katkısı, Bateman’ın tekil bir fenomen olarak kaydettiği hedef benzeri lezyonları, daha geniş bir klinik tablo içinde birleştirip sistematikleştirmesiydi. Hebra, 1860’larda (özellikle 1866’ya atıfla) “erythema multiforme”yi—ve dönemin dilinde “erythema exsudativum multiforme”yi—akut başlayan, kendini sınırlayan, polimorfik lezyonlar yapan bir hastalık olarak tarif etti.
Bu noktada iki zihinsel sıçrama gerçekleşti:
- Polimorfizm bir ayrıntı değil, hastalığın özüydü. Aynı hasta üzerinde makül, papül, vezikül, bül ve hedef benzeri lezyonların birlikte bulunabilmesi, “çok biçimli” adını haklı çıkarıyordu.
- Eksudasyon bir patofizyolojik sezgiydi. “Exsudativum” sözcüğü, damarsal reaksiyon ve doku sıvısı sızıntısı fikrine dayanıyordu; mikroskopi henüz bugünkü standarda ulaşmamışken bile, klinik görünümün “ödemli/veziküler” karakteri hekimi histolojik bir sürece yaklaştırıyordu.
1870’ler–1890’lar: Kaposi ve adlandırma savaşları
Hebra’nın öğrencisi ve halefi olan Moritz Kaposi, dönemin tipik biçimde yaptığı şeyi yaptı: gözlenen fenomeni yeniden adlandırarak, daha geniş bir nozolojik harita içinde konumlandırdı. Kaposi’nin “erythema polymorphe” gibi terimleri kullanması, aynı klinik alanı farklı isimlerle çevreleme çabasının bir parçasıydı. 19. yüzyıl sonu ve 20. yüzyıl başı, eritema multiforme için bir adlandırma çoğulluğu dönemidir: aynı olgu grubu, farklı ekollerce farklı terminolojiyle anlatılır; bu da daha sonra “aynı şey mi, farklı şey mi?” tartışmalarına zemin hazırlar.
1900–1940’lar: Etiyoloji arayışı—enfeksiyon mu, ilaç mı, “idiyopatik” mi?
- yüzyılın ilk yarısında klinisyenlerin zihnini iki büyük güç çekiştirir: enfeksiyon paradigması ve ilaç reaksiyonu paradigması. Antibiyotikler henüz yaygınlaşmamışken, enfeksiyonlar klinik pratiğin merkezindedir; ama aynı zamanda modern farmakolojinin yükselişiyle ciltte ilaç döküntüleri giderek daha görünür hâle gelir. Eritema multiforme, bu iki dünyanın kesişiminde yer alır: bazı hastalarda üst solunum yolu enfeksiyonunu izler; bazılarında yeni bir ilaçla birlikte belirir; kimi zaman da açık bir tetik bulunamaz ve “idiyopatik” denir.
Bu dönemin önemli özelliği, hastalığın “tek bir neden” ile açıklanamamasıdır. Klinik desen bir aradadır; tetikleyiciler ise çoğuldur. Bu çoğulluk, ileride “aynı morfolojik fenotip, farklı immünolojik yollar” fikrinin önünü açacaktır.
1950’ler: Mukozal tutulum ve şiddet tartışması—EM major/minor fikrinin belirginleşmesi
1950’lere gelindiğinde klinisyenler, eritema multiforme tablosunun hafif ve ağır uçları arasında pratik bir ayrım yapmaya yönelir. Deri lezyonlarının yanı sıra ağız, göz ve genital mukoza tutulumunun varlığı; hastalığın seyri, ağrı yükü ve dehidratasyon riski üzerinde belirleyici olmaya başlar. Bu bağlamda “minor” ve “major” ayrımı netleşir: minor daha sınırlı kutanöz hedef lezyonlar ve az/hiç mukoza tutulumuyla; major ise daha belirgin mukozit ile.
Aynı yıllarda virolojinin yükselişi, “viral ajanlarla ilişki” sorusunu daha bilimsel bir zemine çeker. Eritema multiformenin bazı olgularda herpes simpleks enfeksiyonunu takip etmesi, artık yalnızca klinik bir izlenim olmaktan çıkıp araştırma sorusuna dönüşür: “Bu bir tesadüf mü, mekanizma mı?”
1970’ler–1980’ler: İmmünoloji sahneye çıkar—lenfositler, hedef hücre ve tedavide ilk dönüm noktası
İkinci Dünya Savaşı sonrası biyomedikal bilimlerdeki büyük dönüşüm, dermatopatoloji ve immünolojiyi de hızlandırır. Eritema multiforme lezyonlarında hücresel infiltrasyonun niteliği, dermoepidermal bileşkedeki hasar ve keratinosit nekrozu gibi bulgular; hastalığın immün aracılı doğasını giderek daha ikna edici biçimde ortaya koyar. Bu yıllarda T lenfosit alt grupları, Langerhans hücreleri ve sitokin ortamı gibi kavramlar, eritema multiformeyi “deri üzerinde bir desen” olmaktan çıkarıp “immün sistemin dokuda bıraktığı iz” hâline getirir.
Tedavi cephesinde ise gerçek bir kırılma yaşanır: herpesle ilişkili rekürren olgularda antiviral baskılama fikri doğar. Acyclovir’in geliştirilmesi ve klinik kullanıma girmesi, “tetikleyiciyi kontrol ederek fenotipi bastırma” yaklaşımının erken örneklerinden olur. 1980’lerin başında profilaktik acyclovir uygulamalarını değerlendiren çalışmalar, rekürren eritema multiformede atakların baskılanabileceği fikrini güçlendirir. Bu, yalnızca bir tedavi başarısı değildir; aynı zamanda etiyoloji tartışmasına da bir ipucu sağlar: eğer antiviral baskı atakları azaltıyorsa, “subklinik herpes aktivitesi” bazı olgularda gerçekten belirleyici olabilir.
1989: Moleküler kanıt çağının gelişi—HSV DNA’sının izini sürmek
1980’lerin sonu, moleküler biyolojinin klinik dermatolojiye girmeye başladığı dönemdir. Polimeraz zincir reaksiyonu gibi yöntemlerle herpes simpleks virüs DNA’sının eritema multiforme lezyonlarında araştırılması, tartışmayı yeni bir düzeye taşır: artık yalnızca “zamanlama ilişkisi” değil, “dokuda viral materyal” konuşulabilir. Bu çalışmalar, herpesle ilişkili eritema multiforme (HAEM) fikrini kuvvetlendirir ve patogenezdeki temel şemayı belirginleştirir: viral antijenik uyarı → sitotoksik T hücre yanıtı → keratinosit hasarı.
1990’lar: En büyük kavramsal ayrım—EM ile SJS/TEN’in yollarının ayrılması
Eritema multiformenin tarihindeki en kritik dönemeçlerden biri 1990’larda gerçekleşir: Stevens–Johnson sendromu (SJS) ve toksik epidermal nekroliz (TEN) ile eritema multiforme arasındaki ilişki yeniden tanımlanır. Uzun süre bu tablolar, klinik şiddetin bir spektrumu gibi düşünülmüş; “aynı hastalığın ağır formu” söylemi yaygın kalmıştır. Ancak 1993’te ortaya konan klinik sınıflandırma yaklaşımı, SJS/TEN’i eritema multiformeden ayıran sistematik bir çerçeve sunar. Bu ayrım yalnızca akademik değildir; klinik yönetimi kökten etkiler. Çünkü SJS/TEN çoğunlukla ilaç ilişkili, epidermal ayrışmanın belirgin olduğu, mortalite riski yüksek bir tabloyken; klasik eritema multiforme daha çok enfeksiyon tetikli, hedef lezyon baskın, kendini sınırlama eğilimli bir hastalık olarak konumlanır.
Bu yıllar aynı zamanda “EM major” kavramının yeniden düşünülmesine yol açar: major terimi mukozal tutulumun şiddetini anlatırken, SJS/TEN’deki yaygın epidermoliz ile karıştırılmamalıdır. Böylece dermatoloji, aynı morfolojiye bakan ama farklı biyolojik gerçeklikleri ayırmayı öğrenir.
2000’ler: HAEM’in mekanistik derinleşmesi—otoimmün bileşen, sitokin imzası ve “yanlış hedeflenen savunma”
2000’lerde herpesle ilişkili eritema multiforme, yalnızca “HSV ile tetiklenen döküntü” olarak değil, viral bir hastalıkla otoimmün/oto-inflamatuvar bileşenin iç içe geçtiği bir model olarak ele alınmaya başlanır. Bu yaklaşım, lezyonlarda interferon-gamma gibi sitokinlerin baskınlığı, T hücre aracılı sitotoksisite ve keratinosit ölüm yollarının ayrıntılandırılması gibi başlıkları öne çıkarır. Burada anlatının tonu değişir: keşif artık “hangi mikrop?” sorusundan “hangi bağışıklık yolu?” sorusuna kayar.
Bu dönem, eritema multiformeyi translasyonel araştırma için çekici kılar. Çünkü hastalık, nispeten kısa süreli ataklarla seyreden; klinik fenotipi belirgin; tetikleyicisi kimi olgularda saptanabilen; doku örneğiyle mekanistik ipuçları sunan bir modeldir.
2010’lar: Sınırlar yeniden çizilir—Mycoplasma ile ilişkili mukozit ve MIRM’in doğuşu
2010’larda klinik göz bir kez daha ince bir ayrıntıyı yakalar: bazı hastalarda—özellikle çocuk ve adölesanlarda—çok belirgin mukozit varken, derideki lezyonlar görece azdır; tablo SJS’ye benzer bir dramatik mukozal tutulum taşır ama seyir daha hafiftir ve sıklıkla Mycoplasma pneumoniae enfeksiyonunu izler. Bu olgular uzun süre “atipik SJS”, “EM major” ya da “Mycoplasma ile ilişkili SJS benzeri” gibi muğlak adlarla dolaşmıştır.
2015’te Canavan ve arkadaşlarının önerdiği “Mycoplasma-induced rash and mucositis” (MIRM) terimi, bu muğlaklığı hedef alır: klinik morfoloji, tetikleyici ve seyir birlikte değerlendirilerek ayrı bir nozolojik kategori önerilir. Bu adlandırma hamlesi, Hebra’dan beri süren bir geleneğin modern versiyonudur: “Aynı şeye benziyor, ama aynı değil; o zaman adını düzeltelim ki tedavisi ve prognozu da doğru yönetilsin.”
2020’ler: Şemsiye kavramlar ve çağdaş yaklaşım—RIME, algoritmalar, hedefe yönelik yönetim
2020’lerde parainfeksiyöz mukokutanöz tabloların sınıflandırması yeniden evrilir. MIRM’in ötesinde, farklı enfeksiyonların ardından gelişen; belirgin mukozit ve sınırlı deri bulgusuyla seyreden olgular için “Reactive Infectious Mucocutaneous Eruption” (RIME) gibi şemsiye terimler kullanıma girer. Bu yaklaşım, tek bir patojene bağlı isimlendirmeyi aşarak, “post-enfeksiyöz immün yanıt fenotipi” fikrini öne çıkarır.
Eritema multiforme tarafında ise çağdaş yaklaşım daha sistematik ve katmanlıdır:
- Tetikleyici odaklı yönetim: Herpesle ilişkili rekürren EM’de uzun süreli antiviral baskılama (acyclovir/valacyclovir) hâlâ temel stratejilerden biridir; 1990’lardan beri biriken klinik deneyim, doğru hasta seçimiyle belirgin yarar gösterir.
- Ayırıcı tanı hassasiyeti: EM ile SJS/TEN ayrımının klinik kriterleri; mukozal tutulumun tipi ve yaygınlığı; epidermal ayrışmanın varlığı; hedef lezyonun klasik dağılımı gibi parametrelerle daha disiplinli yapılır.
- İmmünopatogenezde incelme: CD8+ T hücre aracılı hasar, sitokin profilleri ve keratinosit ölüm yolları, artık yalnızca patoloji bilgisinin konusu değil; klinik fenotipin neden farklılaştığını açıklayan biyolojik bir çerçevedir.
- Çocuk ve adölesan fenotiplerinin ayrıştırılması: MIRM/RIME gibi varlıklar, “her mukozit SJS değildir” düşüncesini klinik pratiğe yerleştirir; gereksiz yüksek riskli ilaç etiketlemelerini ve aşırı agresif yaklaşımları azaltma potansiyeli taşır.
2024–2025 döneminde yayımlanan derlemeler ve güncel klinik özetler, eritema multiformeyi çoğunlukla enfeksiyon tetikli, immün aracılı bir hastalık olarak konumlandırırken; MIRM/RIME literatürü, post-enfeksiyöz mukozit ağırlıklı sendromların ayrı ele alınması gerektiğini daha görünür kılar. Böylece tarihsel anlatı, başladığı yere—klinik desenin titiz gözlenmesine—geri döner; ama bu kez gözün arkasında, virolojiden moleküler patolojiye uzanan büyük bir bilgi mimarisi vardır.
Bateman’ın “iris” halkalarında yakaladığı ilk ipucu, Hebra’nın Viyana’da adlandırdığı “çok biçimlilik” fikriyle büyümüş; 20. yüzyıl boyunca enfeksiyon–ilaç ikiliği içinde sınanmış; moleküler yöntemlerle HSV ilişkisi dokuda aranmış; 1990’larda SJS/TEN’den ayrılarak klinik kimliğini keskinleştirmiş; 2010’larda MIRM gibi yeni akraba tabloların tanınmasıyla komşuluk ilişkileri yeniden düzenlenmiş; 2020’lerde ise RIME gibi şemsiye kavramlarla çağdaş, algoritmik bir çerçeveye oturmuştur. Eritema Multiforme Exsudativum’un keşif serüveni, dermatolojinin en temel epistemolojisini—görmek, ayırmak, adlandırmak ve sonunda mekanizmayı yakalamak—nesiller boyunca tekrarlayan bir bilimsel merak çizgisi olarak okunabilir.
İleri Okuma
- Thomas Bateman (1817), Delineations of Cutaneous Diseases. London.
- Ferdinand von Hebra (1866), On Diseases of the Skin (Atlas/Lehrbuch geleneği içinde erythema multiforme tanımı). Vienna.
- Anderson NP (1945), Erythema multiforme: its relationship to… Archives of Dermatology.
- Womack CR (1953), Erythema exudativum multiforme. The American Journal of Medicine.
- Fawcett HA, Wansbrough-Jones MH, Clark AE, Leigh IM (1983), Prophylactic topical acyclovir for frequent recurrent herpes simplex infection with and without erythema multiforme. Br Med J (Clin Res Ed), 287, 798–799, doi:10.1136/bmj.287.6395.798-a.
- Brice SL, Huff JC, Weston WL, et al. (1989), Detection of herpes simplex virus DNA in cutaneous lesions of erythema multiforme. (PCR temelli çalışma).
- Bastuji-Garin S, Rzany B, Stern RS, Shear NH, Naldi L, Roujeau J-C (1993), Clinical classification of cases of toxic epidermal necrolysis, Stevens-Johnson syndrome, and erythema multiforme. Archives of Dermatology, 129(1), 92–96, doi:10.1001/archderm.1993.01680220104023.
- Tatnall FM, Schofield JK, Leigh IM (1995), A double-blind, placebo-controlled trial of continuous acyclovir therapy in recurrent erythema multiforme. British Journal of Dermatology, 132(2), 267–270.
- Aurelian L, Ono F, Burnett JW (2003), Herpes simplex virus-associated erythema multiforme: a viral disease with an autoimmune component. Dermatology Online Journal, 9(1).
- Canavan TN, Mathes EF, Frieden I, Shinkai K (2015), Mycoplasma pneumoniae-induced rash and mucositis as a syndrome distinct from Stevens-Johnson syndrome and erythema multiforme: A systematic review. Journal of the American Academy of Dermatology, 72(2), 239–245, doi:10.1016/j.jaad.2014.06.026.
- Ramien ML (2021), Reactive infectious mucocutaneous eruption: Mycoplasma pneumoniae-induced rash and mucositis and other parainfectious eruptions. Clinical and Experimental Dermatology, 46, 420–429.
- Hafsi W, Badri T (2024), Erythema Multiforme. StatPearls. NCBI Bookshelf.
- Kechichian E, et al. (2024), Erythema multiforme. (Güncel derleme).
- García-Rodríguez V, et al. (2025), Reactive Infectious Mucocutaneous Eruption (RIME): Narrative review and proposed algorithm. (Güncel derleme/klinik yaklaşım).