Sinonim: Nozokomiyal Pnömoni.
Hastane kaynaklı pnömoni veya kısaca HKP, hastaneye kaldırıldıktan en az 48 saat sonra ortaya çıkan pnömonidir. (Bkz; Nozokomiyal)

Epidemiyoloji
Hastane kaynaklı pnömoni, yara ve idrar yolu enfeksiyonlarından sonra en sık görülen üçüncü hastane enfeksiyonudur.
Risk faktörleri
- Aşağıdaki risk faktörleri, hastane kaynaklı pnömoniye yatkınlık yaratır:
- Yüksek yaş
- hareketsizlik
- zayıf bağışıklık durumu (örn. HIV enfeksiyonu, diabetes mellitus, kemoterapi, alkolizm, glukokortikoid tedavisi, immünosupresanlar)
- kronik hastalıklar: bronşiyal astım, KOAH, kistik fibroz, kalp yetmezliği
- Yutma bozuklukları, örneğin Parkinson sendromunda
- Çoklu dirençli patojenlerle (MDRO) HAP için risk faktörleri, örneğin:
- son 90 günde antimikrobiyal tedavi
- Hastanede kalış ≥ 5 gün
- septik şok

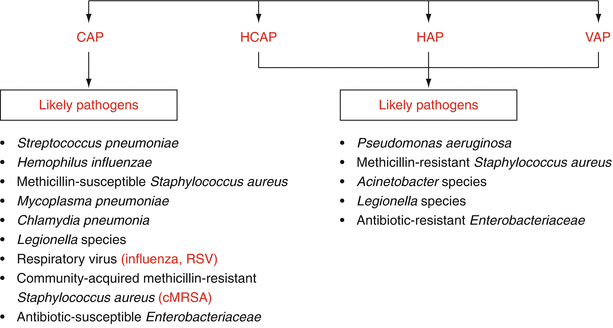
Sebep olan mikroplar
- Özellikle Pseudomonas aeruginosa ve Staphylococcus aureus‘un HAP’a neden olduğu bulunmuştur. Aşağıdakiler de mümkündür:
- Enterobacteriaceae: Escherichia coli, Klebsiella pneumoniae, Enterobacter spp.
- Acinetobacter baumannii
- Moraxella catarrhalis
- Legionella pneumophila
- Enterococcus faecium, Enterococcus faecalis (Vankomisine dirençli enterokoklar dahil)
- Bacteroides, Prevotella ve Fusobacteriaceae gibi anaeroblar (genellikle karışık enfeksiyonlar olarak).
- İmmünsüpresyonda, Pneumocystis jirovecii, Aspergillus fumigatus, Candida spp gibi fırsatçı patojenler. veya sitomegalovirüsler
- Çok dirençli patojenler giderek daha fazla ortaya çıkıyor. Bunlar, örneğin şunları içerir:
- Metisiline Dirençli Staphylococcus aureus (MRSA)
- ESBL oluşturan Enterobacteriaceae (örn. Stenotrophomonas maltophilia) dahil olmak üzere çoklu dirençli gram negatif patojenler (MRGN)
Teşhis
- Göğüs röntgeninde yeni veya progresif bir infiltrasyon tespit edilebilirse ve aşağıdaki ikincil kriterlerden ikisi karşılanırsa HAP mevcuttur:
- Lökositoz 10.000 / µl veya lökopeni 4.000 / µl
- Ateş 38.3 ° C
- cerahatli salgı
- Enflamasyon parametrelerine (CRP, muhtemelen PCT) ek olarak, belirsiz durumlarda toraksın bilgisayarlı tomografisi (BT) de yapılabilir.
- Belirleyici faktör patojen araştırması önerilir(kan kültürü, balgam teşhisi, trakeal sekresyon, bronşiyal lavaj).
- Fırsatçı mantar enfeksiyonları, özellikle bağışıklığı baskılanmış hastalarda göz önünde bulundurulmalıdır:
- Candida: standart tanı yok. Kan kültüründe kanıt her zaman tedavi gerektirir. Kan kültürlerinin negatif olmasına karşın kanda Candida antijeni saptanması veya solunum sekresyonlarında çok miktarda Candida bulunması durumunda ek bir organ biyopsisi düşünülmelidir.
- Aspergillus: Solunum sekresyonlarındaki ve serumdaki spesifik antijenler kesin değildir ve bu nedenle yalnızca görüntüleme bulgularına bağlı olarak tedavi ile sonuçlanmalıdır.
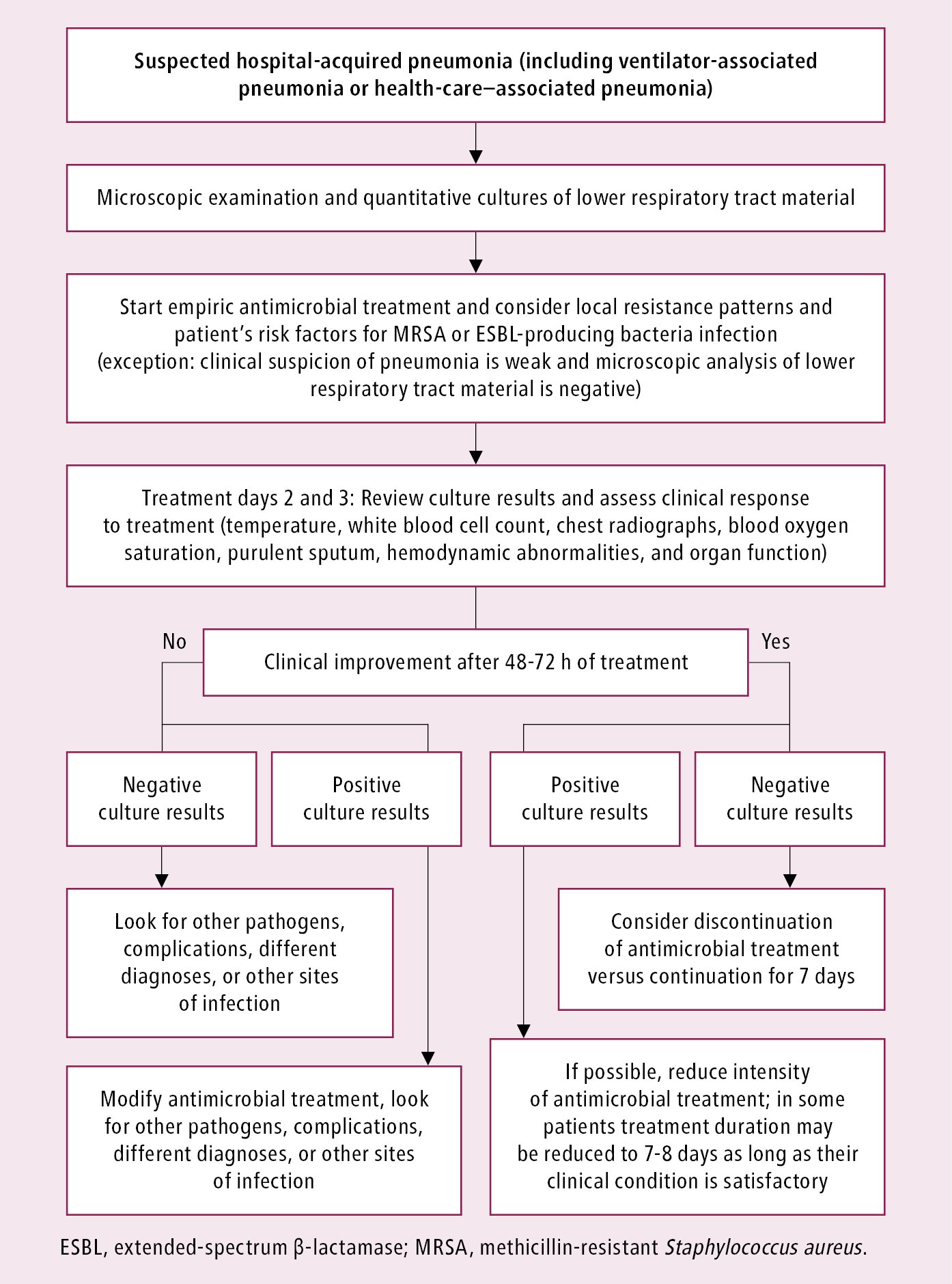
Tedavi
HAP’den şüpheleniliyorsa, hesaplanmış antibiyotik tedavisi başlatılmalıdır:
| çoklu dirençli patojenler için risk faktörü yok | Aminopenisilinler + beta-laktamaz inhibitörleri (örn. Ampisilin + sulbaktam) veya grup 3a’nın sefalosporinleri (örn. Seftriakson) veya grup 3 veya 4’ün florokinolonları (örn. Levofloksasin, moksifloksasin) |
| Çok dirençli patojenler için risk faktörleri, Septik şok | Asilaminopenisilinler + beta-laktamaz inhibitörü (ör. Piperasilin + tazobaktam) veya psödomonas-etkili karbapenemler (ör. İmipenem, meropenem) veya psödomonas-etkili sefalosporinler (ör. Seftazidim, sefepim ilavesi) ve muhtemelen ek bir MRSA veya levrofakloidis-sefrofikRSA riski ile birlikte gramofin-asidik-asidik asit şüphesi varsa Veya aminoglikozid (ör. gentamisin, tobramisin, amikasin) |
Tedavi başarısızlığı (tam ölçeğin% 10-15’i) daha fazla teşhis gerektirir (örn. Bronkoskopi, BT göğüs, BT batın, idrar teşhisi). Tedavi antibiyograma göre ayarlanmalıdır.

Profilaksi
- Hastane kaynaklı pnömoni riskini azaltmak için aşağıdaki önlemler dikkate alınmalıdır:
- yeterli el ve cihaz dezenfeksiyonu
- antiseptik maddelerle düzenli ağız hijyeni
- Gereksiz entübasyonlardan kaçınarak, ekstübasyondan önce emme, zamanında trakeotomi, gerekirse PEG oluşturarak orofaringeal sekresyonların mikroaspirasyonunun profilaksisi
- Mobilizasyon ve solunum tedavisi