| ICD-10 Sınıflandırması | |
|---|---|
| F84.0 | Erken çocukluk otizmi |
| F84.1 | Atipik otizm |
| F84.5 | Asperger Sendromu |
| F84.9 | Derin gelişimsel bozukluk, tanımlanmamış
|

“Otizm” terimi ilk olarak 1911 yılında İsviçreli psikiyatrist Paul Eugen Bleuler tarafından şizofreni üzerine yaptığı çalışmaların bir parçası olarak ortaya atılmıştır. Terim, Yunanca “benlik” anlamına gelen “autos” kelimesinden ve bir durum ya da koşulu belirten “-ismos” son ekinden türetilmiş, böylece Almanca’da “Autismus”, daha sonra İngilizce’de “autism” olarak çevrilmiştir.
Bleuler bu terimi şizofreni hastalarında gözlemlediği ve “içsel düşünce dünyasına çekilme” olarak nitelendirdiği bir semptomu tanımlamak için kullanmıştır. Otizmi “içsel yaşamın göreceli ya da mutlak baskınlığı ile birlikte gerçeklikten kopma” olarak tanımlamıştır (Bleuler, 1911). Bu kavramsallaştırma daha çok şizofreni hastalarında gözlemlenen psikolojik geri çekilme ve dış gerçeklikle etkileşim eksikliğine odaklanmıştır.
Erken Dönem Yorumlar ve Uyarlamalar:
Bleuler’in çağdaşı olan Sigmund Freud, “otizm” ve “otistik” terimlerini kabul etmiş ve bunları “narsisizm” veya “narsistik” ile eşitleyerek “sosyal” davranışla karşılaştırmıştır (Freud, 1914). Freud’un yorumu, otizmi sosyal etkileşime ve dışsal katılıma karşı çıkan bir tür kendine odaklanma olarak gören narsisizm teorileriyle uyumluydu.
Terimin anlamı bu dönemde evrim geçirerek “ayrı bir düşünce ve fikir dünyasında yaşama” tanımından daha geniş bir “benmerkezcilik” veya benmerkezciliğe dönüşmüştür.

Kavramın Hans Asperger ve Leo Kanner Tarafından Geliştirilmesi:
1940’larda, Avusturyalı çocuk doktoru Hans Asperger ve Amerikalı psikiyatrist Leo Kanner birbirinden bağımsız olarak farklı bir gelişimsel bozukluk türünü tanımlamak için “otizm” terimini kullanmaya başladılar. Her iki araştırmacı da bu durumu ayrı ve benzersiz bir sendrom olarak kabul ederek şizofreniden ayırmaya çalışmıştır.
Kanner’in 1943 tarihli “Autistic Disturbances of Affective Contact” (Duygusal Temasın Otistik Bozuklukları) adlı ufuk açıcı makalesi, “erken infantil otizm” olarak adlandırdığı, ciddi sosyal ve iletişimsel eksikliklerin yanı sıra tekrarlayan davranışlar ve kısıtlı ilgi alanlarıyla belirgin bir durumu tanımlamıştır (Kanner, 1943). Erken çocukluk dönemi başlangıcına ve belirli davranışsal özelliklere odaklanan bu dar tanım, yaygın olarak kabul görmüş ve modern otizm anlayışının temelini oluşturmuştur.

Hans Asperger’in aynı dönemde yürüttüğü çalışması, “otistik psikopati” olarak adlandırdığı benzer ancak farklı bir durumu tanımlamıştır. Asperger, benzer sosyal ve iletişimsel zorluklar sergilemelerine rağmen, genellikle ortalama veya ortalamanın üzerinde zekaya sahip olan ve belirli ilgi alanlarına yoğun bir şekilde odaklanabilen çocukları tanımlamıştır (Asperger, 1944). Ancak Asperger’in çalışmaları, yayınlarının İkinci Dünya Savaşı sırasındaki zamanlaması ve İngilizceye çevirilerinin olmaması nedeniyle başlangıçta Almanca konuşulan ülkeler dışında büyük ölçüde fark edilmemiştir.
Asperger Sendromunun Tanınması ve Evrimi:
- 1980’lere kadar İngiliz psikiyatrist Lorna Wing, Asperger’in çalışmalarını yeniden canlandırarak “Asperger sendromu” terimini ortaya attı ve bunu otizm spektrumunda Kanner’in otizminden esas olarak dil gelişimi ve bilişsel yetenekler açısından farklılık gösteren bir durum olarak ayırt etti (Wing, 1981). Wing’in çalışması, otizm anlayışını tek bir bozukluktan, her biri farklı derecelerde sosyal, iletişimsel ve davranışsal zorluklarla karakterize edilen bir koşullar yelpazesine kaydırmada çok önemli bir rol oynamıştır.
- 1990’lara gelindiğinde, Asperger sendromu otizm spektrumu içinde ayrı bir tanı kategorisi olarak uluslararası kabul görmeye başlamış ve otizmin ortak özelliklere sahip ancak farklı şiddet ve tezahür düzeylerine sahip bir dizi gelişimsel bozukluğu kapsadığının daha geniş bir şekilde kabul edilmesine yol açmıştır.

İçindekiler
Epidemiyoloji
Amerika Birleşik Devletleri’nde ve Dünya Genelinde Yaygınlık:
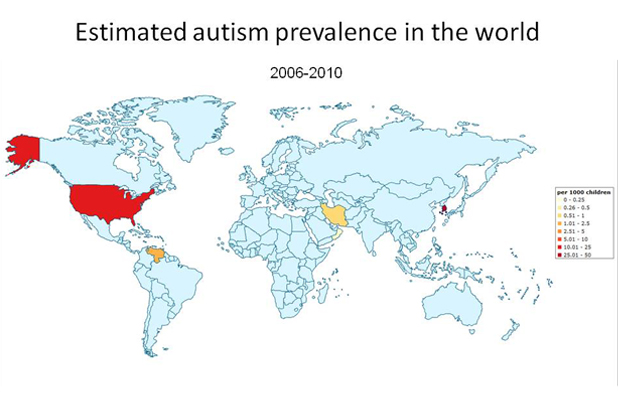
- Amerika Birleşik Devletleri’nde otizm spektrum bozukluklarının (OSB) yaygınlığına ilişkin son veriler, 1.000 kişi başına 6 ila 11 vaka arasında bir aralık göstermektedir. Ancak bu rakamlar tanı kriterlerine, incelenen yaş gruplarına ve veri toplama yöntemlerine bağlı olarak değişebilmektedir. Bu değişkenlik, spektrum yapısı ve farklı sunumları nedeniyle OSB’nin kesin olarak teşhis edilmesindeki zorlukları yansıtmaktadır.
- Küresel olarak, yaklaşık 62,2 milyon kişinin otizm spektrum bozukluğundan etkilendiği tahmin edilmektedir. Bu tahmin, dünya çapındaki yaygınlığın ve otizmi küresel ölçekte anlamanın ve ele almanın öneminin altını çizmektedir. Farklı bölgeler ve nüfuslar arasında yaygınlık oranlarındaki farklılıklar, farkındalık, tanı uygulamaları ve raporlamadaki farklılıklara bağlanabilir.
Otizm Spektrum Bozukluğunun Klinik Belirtileri
Otizm spektrum bozukluğu, temel olarak yaşamın üç ana alanını etkileyen çok çeşitli semptomlarla karakterize edilir:
Sosyal Etkileşim Değişiklikleri:
- OSB’li bireyler genellikle sosyal etkileşimlerde ve sosyal alışverişlerde önemli zorluklar yaşarlar. Bu zorluklar, sosyal ipuçlarını anlamada, konuşmaları sürdürmede veya ilişki kurmada zorluklar olarak ortaya çıkabilir.
- OSB’li kişiler başkalarının duygularını tanımakta veya yorumlamakta güçlük çekebilir, bu da algılanan sosyal beceriksizliğe veya sosyal bağlamlarda uygunsuz tepkilere yol açabilir.
Sözlü ve Sözsüz İletişim Değişiklikleri:
- Otizmde hem sözlü hem de sözsüz iletişimde değişiklikler yaygındır. Bu, göz teması, yüz ifadeleri, beden dili ve ses tonu ile ilgili zorlukları içerebilir.
- Sözlü iletişim, gecikmiş dil gelişimi, ekolali (kelime veya cümleleri tekrarlama) gibi olağandışı konuşma kalıpları ve pragmatik dil kullanımında (iletişimin sosyal yönleri) zorluklar ile karakterize edilebilir.
Kısıtlı veya Tekrarlayan İlgi Alanları ve Davranışlar:
- Otizmin ayırt edici özelliklerinden biri, kısıtlı, tekrarlayan davranış kalıplarının, ilgi alanlarının veya faaliyetlerin varlığıdır. Bu, belirli konulara yoğun odaklanmayı, tekrarlayan motor hareketleri (el çırpma gibi) ve rutinler ve öngörülebilirlik için güçlü bir tercihi içerebilir.
- OSB’li bireyler kalıplaşmış davranışlarda bulunabilir ve çevrelerindeki veya rutinlerindeki değişikliklere uyum sağlamakta zorluk çekebilir, bu da önemli sıkıntılara neden olabilir.
Damgalama ve Yanlış Anlamalar:
- Davranış ve iletişimdeki bu değişiklikler nedeniyle, otizmli bireyler genellikle ‘rahatsız’ veya ‘sosyal olarak yetersiz’ olarak damgalanır. Bu damgalama, özellikle yüksek işlevli formlarda otizmin gerçekliğini tam olarak yansıtmaz ve ayrımcılığa yol açabilir.
- Otizm mutlaka bilişsel bozukluk ile ilişkili değildir; OSB’li birçok birey ortalama veya ortalamanın üzerinde zekaya sahiptir. Otizmin spektrum yapısı, ağır bozukluklardan hemen göze çarpmayan hafif semptomlara kadar çeşitli şekillerde ortaya çıkabileceği anlamına gelir.

Otizm Spektrum Bozukluklarının Sınıflandırılması
Otizm spektrum bozuklukları, her biri farklı özelliklere ve tanı kriterlerine sahip çeşitli kategorilerde sınıflandırılabilir:
Erken Çocukluk Otizmi (Klasik Otizm):
- Tanım ve Başlangıç:
- Kanner otizmi, Kanner sendromu veya infantil otizm olarak da bilinen erken çocukluk otizmi, semptomların üç yaşından önce başlamasıyla karakterize edilir. İlk olarak 1943 yılında Leo Kanner tarafından tanımlanmıştır.
- Otizmin bu formu tipik olarak ekolali (kelime veya cümleleri tekrarlama), neolojizm (yeni kelimeler yaratma) ve tekrarlayan konuşma kalıpları dahil olmak üzere dil gelişiminde gecikmelerle kendini gösterir.
Erken Çocukluk Otizminin Alt Tipleri:**
- Düşük İşlevli Otizm (LFA):
- Düşük işlevli otizm daha belirgin semptomlarla kendini gösterir ve genellikle önemli bilişsel bozukluklar içerir. LFA’lı bireylerin sözel iletişim becerileri sınırlı olabilir veya hiç olmayabilir ve daha ciddi sosyal ve davranışsal zorluklar sergileyebilirler.
- Bilişsel yeteneklerin klinik değerlendirmelerinin dil gecikmeleri ve diğer faktörler nedeniyle karmaşıklaşabileceğini ve bireyin işlevsel düzeyinin potansiyel olarak yanlış sınıflandırılmasına yol açabileceğini unutmamak önemlidir.
- Yüksek İşlevli Otizm (HFA):
- Yüksek işlevli otizm, normal veya ortalamanın üzerinde zekaya sahip erken çocukluk otizmi olan bireyleri ifade eder. LFA’nın aksine, HFA’lı bireyler sonunda işlevsel iletişim becerileri geliştirebilir ve uygun destekle günlük yaşama uyum sağlayabilirler.
- Asperger sendromu ile birçok özelliği paylaşmasına rağmen, HFA erken başlangıcı ve başlangıçta dil gecikmelerinin varlığı ile ayırt edilir. Zamanla, HFA’lı bazı bireyler Asperger sendromlu bireylerden ayırt edilemez hale gelebilir.
Otizm Spektrum Bozukluğu (OSB) için Tanı Algoritması ve Tedavi Kılavuzları
Otizm Spektrum Bozukluğu (OSB) teşhisi, genellikle çocuk doktorları, psikologlar, nörologlar, konuşma ve dil terapistleri ve mesleki terapistler dahil olmak üzere sağlık uzmanlarından oluşan multidisipliner bir ekip tarafından yürütülen kapsamlı bir değerlendirme sürecini içerir. Teşhis klinik gözlem, bakıcı raporları, standart değerlendirme araçları ve Mental Bozuklukların Tanısal ve İstatistiksel El Kitabı’nda (DSM-5) belirtilen kriterlere dayanmaktadır.
İlk Tarama ve Gözetim:
- Gelişimsel Gözetim: Rutin pediatrik ziyaretler sırasında, sağlık hizmeti sağlayıcıları çocuğun davranışını ve gelişimsel kilometre taşlarını gözlemleyerek gelişimsel gözetim yapar. Ebeveynlere çocuklarının sosyal, iletişimsel ve davranışsal gelişimi hakkında sorular sorulur.
- Tarama Araçları: Yeni Yürümeye Başlayan Çocuklarda Otizm için Değiştirilmiş Kontrol Listesi (M-CHAT) gibi standart tarama araçları, 18 ve 24 aylıkken yapılan iyi çocuk ziyaretleri sırasında uygulanır. M-CHAT, OSB riski taşıyan çocukları belirlemek için tasarlanmış ebeveyn tarafından bildirilen bir ankettir.
Kapsamlı Tanısal Değerlendirme:
- İleri Değerlendirme için Yönlendirme: Tarama, potansiyel gelişimsel endişelere işaret ederse veya ebeveynler ve bakıcılar çocuklarının gelişimiyle ilgili endişelerini bildirirse, uzmanlar tarafından kapsamlı bir tanısal değerlendirme için yönlendirme yapılır.
- Multidisipliner Değerlendirme: Kapsamlı bir değerlendirme, çeşitli uzmanlardan gelen girdileri içerir. Bu değerlendirmenin temel bileşenleri şunlardır:
- Tıbbi ve Gelişimsel Öykü: Doğum öncesi, perinatal ve doğum sonrası öykü, aile öyküsü, gelişimsel kilometre taşları ve belirtilen davranışsal veya iletişimsel endişeler hakkında ayrıntılı bilgi.
- Klinik Gözlem: Sosyal etkileşim, iletişim, oyun davranışı ve kısıtlı veya tekrarlayan davranışlara odaklanarak çocuğun davranışının birden fazla ortamda doğrudan gözlemlenmesi.
- Standartlaştırılmış Tanı Araçları: Aşağıdakiler gibi onaylanmış tanı araçlarının uygulanması:
- Otizm Tanı Gözlem Çizelgesi (ADOS): Çocukla gözlem ve etkileşim yoluyla gerçekleştirilen, iletişim, sosyal etkileşim ve oyun veya materyallerin yaratıcı kullanımını değerlendiren yarı yapılandırılmış bir değerlendirme.
- Otizm Tanı Görüşmesi-Revize (ADI-R): Ebeveynler veya bakıcılarla, çocuğun gelişimsel geçmişine ve OSB ile tutarlı mevcut davranışlarına odaklanan yapılandırılmış bir görüşme.
Ayırıcı Tanı:
- OSB’ye benzer semptomlarla ortaya çıkabilecek diğer gelişimsel bozuklukları, genetik sendromları, nörolojik durumları veya işitme bozukluklarını ekarte etmek için ayırıcı tanı yapılır.
- Eşlik Eden Durumlar:** Değerlendirme ayrıca OSB’ye sıklıkla eşlik eden zihinsel engellilik, dikkat eksikliği/hiperaktivite bozukluğu (DEHB), anksiyete bozuklukları, epilepsi veya gastrointestinal sorunlar gibi eşlik eden durumları da değerlendirir.
Teşhis ve Geri Bildirim:
- Tanı Doğrulama: DSM-5 kriterlerine ve kapsamlı değerlendirmenin sonuçlarına dayanarak, çocuk sosyal iletişim ve etkileşimde birden fazla bağlamda kalıcı eksiklikler ve kısıtlı, tekrarlayan davranış, ilgi veya faaliyet kalıpları sergiliyorsa OSB tanısı konur.
- Teşhisin İletilmesi: Teşhis koyan ekip, teşhisin ayrıntılı bir açıklamasını yapar, çocuğun güçlü yönlerini ve zorluklarını tartışır ve müdahaleler ve destek için öneriler sunar.
Otizm Spektrum Bozukluğu için Tedavi Kılavuzları
OSB için tedavi ve müdahale stratejileri, çocuğun kendine özgü güçlü yönlerine, zorluklarına ve ihtiyaçlarına dayalı olarak son derece bireyselleştirilmiştir. Erken müdahale kritik öneme sahiptir ve OSB’li çocuklar için sonuçları önemli ölçüde iyileştirebilir.
Davranışsal ve Gelişimsel Müdahaleler:
Uygulamalı Davranış Analizi (ABA):
- ABA, iletişim, sosyal beceriler ve uyarlanabilir davranışlar gibi belirli davranışları geliştirmeye odaklanan ve yaygın olarak kullanılan kanıta dayalı bir yaklaşımdır. İstenen davranışları artırmak ve sorunlu davranışları azaltmak için öğrenme ve pekiştirme ilkelerini kullanır.
- ABA programları genellikle son derece yapılandırılmış ve bireyin ihtiyaçlarına göre uyarlanmış olup, temel becerilerden (örneğin göz teması kurma) karmaşık becerilere (örneğin çok adımlı bir görevi tamamlama) kadar bir dizi beceriyi hedeflemektedir.
Erken Yoğun Davranışsal Müdahale (EIBI):
- EIBI, OSB’li küçük çocuklar için özellikle etkili olan bir ABA şeklidir. Temel becerileri geliştirmeyi ve semptomların şiddetini azaltmayı amaçlayan yoğun, bire bir terapiyi içerir.
- EIBI tipik olarak birkaç yıl boyunca haftada 20-40 saat terapi gerektirir ve bir Yönetim Kurulu Üyesi gözetiminde eğitimli terapistler tarafından uygulanır.
Gelişimsel, Bireysel Farklılık, İlişki Temelli Model (DIR/Floortime):
- DIR/Floortime duygusal ve ilişkisel gelişimi desteklemeye odaklanır. Bakıcıları, sosyal ve duygusal beceriler geliştirmeyi amaçlayan, çocuğun ilgi alanlarına uygun oyun ve aktiviteler yoluyla çocuklarla etkileşime girmeye teşvik eder.
- Yaklaşım ABA’dan daha az yapılandırılmıştır ve iletişimi ve sosyal katılımı teşvik etmek için spontane ve doğal etkileşimleri vurgular.
Konuşma ve Dil Terapisi:
- Konuşma ve dil terapisi, OSB ile ilişkili iletişim zorluklarını ele alır. Bu, sözel dil becerilerini geliştirmeyi, alternatif iletişim yöntemlerini kullanmayı (örneğin, işaret dili, resim alışverişi iletişim sistemleri) ve sosyal iletişim yeteneklerini geliştirmeyi içerebilir.
Mesleki Terapi (OT):**
- OT, OSB’li bireylerin günlük yaşam ve adaptif işlevsellik becerilerini geliştirmelerine yardımcı olur. Bu, ince motor becerileri, duyusal entegrasyon, öz bakım görevleri ve bağımsızlığı teşvik eden diğer faaliyetleri içerir.
Eğitim Müdahaleleri:
Bireyselleştirilmiş Eğitim Programı (IEP):
- Amerika Birleşik Devletleri’nde, OSB tanısı konan çocuklar, çocuğun özel eğitim ihtiyaçlarını ve okulun sağlayacağı hizmetleri özetleyen yasal olarak bağlayıcı bir belge olan Bireyselleştirilmiş Eğitim Programı (IEP) almaya hak kazanırlar.
- IEP, çocuğun benzersiz öğrenme profiline göre uyarlanmış hedefleri içerir ve eğitim başarısı için gerekli olan düzenlemeleri, modifikasyonları ve destek hizmetlerini belirtir.
Özel Eğitim Ortamları:
- OSB’li bazı çocuklar, özel desteklerle yapılandırılmış bir ortam sağlayan özel eğitim ortamlarından faydalanabilir. Bu, daha küçük sınıfları, özel öğretim stratejilerini ve iletişim ve sosyal beceriler için yoğun desteği içerebilir.
Tıbbi ve Farmakolojik Müdahaleler:
Farmakoterapi:
- OSB’nin tedavisi olmamakla birlikte, semptomları ve eşlik eden durumları yönetmek için bazı ilaçlar kullanılabilir. Örneğin, sinirlilik ve saldırganlığı azaltmak için antipsikotikler (örn. risperidon, aripiprazol) reçete edilebilirken, DEHB semptomlarını ele almak için uyarıcılar (örn. metilfenidat) kullanılabilir.
- Seçici serotonin geri alım inhibitörleri (SSRI’lar) anksiyete ve obsesif-kompulsif davranışların tedavisi için düşünülebilir, ancak OSB’de kullanımları potansiyel yan etkiler nedeniyle dikkatli izleme gerektirir.
Eş Zamanlı Tıbbi Durumların Yönetimi:
- OSB’li birçok bireyde epilepsi, gastrointestinal bozukluklar veya uyku bozuklukları gibi eşlik eden tıbbi durumlar vardır. Kapsamlı tedavi planları genellikle genel yaşam kalitesini iyileştirmek için bu koşulların yönetilmesini içerir.
Aile Desteği ve Eğitimi:
Ebeveyn Eğitimi ve Öğretimi:
- Ebeveynler ve bakıcılar müdahale sürecinde çok önemli bir rol oynamaktadır. OSB’yi anlamalarına, davranışsal stratejiler uygulamalarına ve çocuklarının gelişimini desteklemelerine yardımcı olacak eğitim programları mevcuttur.
- Ebeveyn eğitimi genellikle zorlayıcı davranışları yönetmek, iletişimi geliştirmek ve sosyal becerileri teşvik etmek için stratejiler öğretmeyi içerir.
Destek Grupları ve Danışmanlık:
- OSB’li bireylerin aileleri, duygusal destek, bilgi paylaşımı ve OSB ile ilişkili zorlukların üstesinden gelmek için kaynaklar sağlayan destek gruplarından ve danışmanlık hizmetlerinden faydalanabilir.
İleri Okuma
- Bleuler, P. E. (1911). Dementia Praecox or the Group of Schizophrenias. New York: International Universities Press.
- Freud, S. (1914). On Narcissism: An Introduction. The Standard Edition of the Complete Psychological Works of Sigmund Freud, Volume XIV (1914-1916): On the History of the Psycho-Analytic Movement, Papers on Metapsychology and Other Works, 67-102.
- Kanner, L. (1943). Autistic Disturbances of Affective Contact. Nervous Child, 2(3), 217-250.
- Asperger, H. (1944). Die “Autistischen Psychopathen” im Kindesalter. Archiv für Psychiatrie und Nervenkrankheiten, 117, 76-136.
- Wing, L., & Gould, J. (1979). Severe Impairments of Social Interaction and Associated Abnormalities in Children: Epidemiology and Classification. Journal of Autism and Developmental Disorders, 9(1), 11-29.
- Wing, L. (1981). Asperger’s syndrome: A clinical account. Psychological Medicine, 11(1), 115-129.
- Volkmar, F. R., & Klin, A. (2005). Issues in the Classification of Autism and Related Conditions. In: Handbook of Autism and Pervasive Developmental Disorders, Vol. 1. Diagnosis, Development, Neurobiology, and Behavior (3rd ed.), 5-41.
- Lord, C., Risi, S., DiLavore, P. S., Shulman, C., Thurm, A., & Pickles, A. (2006). Autism from 2 to 9 years of age. Archives of General Psychiatry, 63(6), 694-701.
- Rogers, S. J., & Vismara, L. A. (2008). Evidence-based comprehensive treatments for early autism. Journal of Clinical Child & Adolescent Psychology, 37(1), 8-38.
- Fombonne, E. (2009). Epidemiology of Pervasive Developmental Disorders. Pediatric Research, 65(6), 591-598.
- Volkmar, F. R., & Wiesner, L. A. (2009). A Practical Guide to Autism: What Every Parent, Family Member, and Teacher Needs to Know. John Wiley & Sons.
- Dawson, G., Jones, E. J. H., Merkle, K., Venema, K., Lowy, R., Faja, S., … & Webb, S. J. (2012). Early behavioral intervention is associated with normalized brain activity in young children with autism. Journal of the American Academy of Child & Adolescent Psychiatry, 51(11), 1150-1159.
- American Psychiatric Association. (2013). Diagnostic and Statistical Manual of Mental Disorders (5th ed.). Arlington, VA: American Psychiatric Publishing.
- Zwaigenbaum, L., Bauman, M. L., Choueiri, R., Kasari, C., Carter, A., Granpeesheh, D., … & Wetherby, A. (2015). Early identification and interventions for autism spectrum disorder: executive summary. Pediatrics, 136(Supplement 1), S1-S9.
- Maenner, M. J., Shaw, K. A., Baio, J., et al. (2020). Prevalence of Autism Spectrum Disorder Among Children Aged 8 Years – Autism and Developmental Disabilities Monitoring Network, 11 Sites, United States, 2016. MMWR Surveillance Summaries, 69(4), 1-12.
