Kızamıkçık
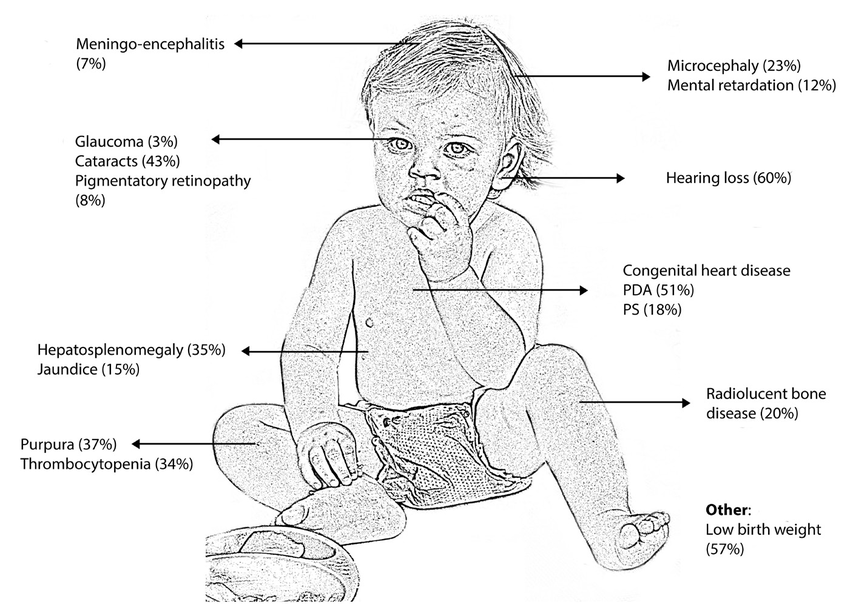
Togavirüsler (RNA virüsleri): Kızamıkçık virüsü, Rubella virüsünün sebep olduğu enfeksiyondur. Patojenler damlacık enfeksiyonu veya fetüse diaplasental yoluyla bulaşır. Kuluçka süresi yaklaşık 2-3 haftadır. Hasta, döküntü başlangıcından bir hafta önce ila bir hafta önce bulaşıcıdır. Özellikle anne hastalığı durumunda (rubella embriyo fetopatisi) hamileliğin ilk 3 ayında kızarıklıktan döküntü oluşumu ile genellikle embriyo ve fetus için yüksek … Devamını oku