Sinonim: epidemi, Epidemie, epidemic
belli bir insan popülasyonunda,belli bir periyotta ,yeni vakalar gibi görülen ancak önceki tecrübelere göre beklenenden fazla etki gösteren hastalıktır.(bkz: epidemos)
Tıp terimleri sözlüğü
Sinonim: epidemi, Epidemie, epidemic
belli bir insan popülasyonunda,belli bir periyotta ,yeni vakalar gibi görülen ancak önceki tecrübelere göre beklenenden fazla etki gösteren hastalıktır.(bkz: epidemos)
hastalığın gerileme safhasıdır.(Bkz; Stadium ) (Bkz; decrementi)
Aitlik bildiren hali: decrementi
Latincede;
Deliryum, dikkat ve bilişsel işlevlerde ani ve belirgin bir düşüş olarak kendini gösteren ciddi ve karmaşık bir beyin bozukluğudur. Zihinsel Bozuklukların Tanısal ve İstatistiksel El Kitabı’nın (DSM-5) beşinci baskısında belirtildiği gibi bu durum, farkındalıkta bir bozukluk ve bilişte, özellikle de dikkatte bir değişiklik ile belirgindir. DSM-5, referansını bilinçten farkındalığa çevirerek selefi DSM-IV-TR’den ayrılmaktadır.
Deliryum genellikle çok faktörlü nedenlere bağlı olduğundan, tıp pratisyenleri tarafından tanıtılan ve benimsenen deliryumun birçok eş anlamlısı vardır. Çeşitli uzmanlık alanları ensefalopati ve akut beyin sendromu gibi farklı terimler kullanmıştır. Ne yazık ki, bu çok sayıda terim yanlış bir şekilde, deliryumun tıbbi uzmanlık alanları içinde ve genelinde tanınmasını ve yönetilmesini daha da karmaşıklaştıran bir varyasyon unsuru önermektedir. Psikiyatride, akut kafa karışıklığı durumu terimi, bu ek terimin yarattığı belirsizliğe rağmen, deliryum için eşdeğer bir tanım olarak kullanılmıştır. Genel tıpta ve tıbbi alt uzmanlık dallarının çoğunda, hem tıbbi literatürde hem de klinik uygulamada ensefalit ve ensefalopati terimleri hakimdir.
Bu örnekler, deliryumu tanımlamak için kullanılan terimlerin çeşitliliğini göstermektedir ve diğer birçok örnek bol miktarda bulunmaktadır. Yukarıda belirtilen terimlerin çoğu deliryumun bireysel unsurlarını doğru bir şekilde tanımlasa da, hastanın kapsamlı bir özetini sunmakta başarısızdırlar. Doğru teşhis ve tedavi edilebilmesi için, etiyolojiden ortaya çıkan semptomlara kadar deliryumun tüm yönleri değerlendirmeye dahil edilmelidir. Bu kapsamlı değerlendirme, tutarlı bir nosolojik sistem gerektirir. Amerikan Psikiyatri Birliği’nin DSM-III’ün üçüncü baskısında deliryum kavramını açıklığa kavuşturmaya yönelik ilk girişimlerinden bu yana, böyle bir sistemin kurulmasında büyük adımlar atıldı. ICD-11 deliryum sınıflandırmasının (F05) onuncu baskısı artık DSM-5 ile birçok benzerliğe sahiptir. Deliryum teriminin kullanımı ve tanımını çevreleyen kafa karışıklığı, hiperaktif, hipoaktif ve karışık psikomotor aktivite durumları olarak adlandırılan klinik alt tiplerin varlığı ile daha da şiddetlenmektedir. Bu tanımlamaların kesinlikle klinik olduğu ve aynı patofizyolojik durumun farklı tezahürlerini temsil ettiği unutulmamalıdır. Tüm bu terimlere ilişkin yanlış anlamalar, delirik hastayı doğru bir şekilde teşhis edememe ve yönetememe ile sonuçlanabileceği için önemli bir endişe kaynağıdır.
Yaygınlık ve Tanı
Deliryum, yatan hasta popülasyonunda, özellikle geriatrik hastalarda yaygındır ve bildirilen başvuru oranları yüzde 14 ila 24 arasında değişmektedir. Bu oran, yaş, ilaç kullanımı ve eşlik eden hastalıkların etkisiyle hastanede yatış sırasında yüzde 6 ila 56 arasında değişme eğilimindedir. Yaygınlığına rağmen deliryum sıklıkla yeterince tanınmıyor ve sağlık hizmeti ortamına bağlı olarak yanlış teşhis oranları yüzde 40 ila 60 arasında değişiyor.
Deliryum için risk faktörlerini iki kategoride kavramsallaştırmak yararlıdır: yatkınlık yaratan ve hızlandıran faktörler. Deliryuma yönelik mevcut yönetim yaklaşımları, öncelikle hızlandırıcı faktörlere odaklanır ve hazırlayıcı faktörleri ele almak için çok az şey yapar. Deliryumun predispozan faktörlerini yönetmek, deliryumun önlenmesinde ve gelecekteki deliryum ataklarının ve buna bağlı morbidite / mortalitenin azaltılmasında önemli hale gelir.
Ani başlayan, dalgalanan seyir, soporöz durum tablosu deliryumu karakterize eder.
Deliryum öncesi iyi hastalık öncesi işleyişin daha iyi sonuçları öngördüğü açıktır. Deliryum ile ilişkili önemli morbidite ve mortalite göz önüne alındığında, deliryum oluşumunu önleyen veya erken tanınmayı destekleyen müdahaleler, hasta sonucunu iyileştirmede ve deliryum hastalarına bakım maliyetini düşürmede önemli bir etkiye sahiptir. Çeşitli müdahaleler sonucu iyileştirebilir ve riski azaltabilir. Örneğin, klinisyenleri hedef alan eğitim programları veya işbirlikçi psikiyatristlerinin ortopedik birimlere yerleştirilmesi, danışmanlar ve birinci basamak sağlık hizmeti sağlayıcıları arasındaki bakım koordinasyonunu geliştirir. Genel tıp birimlerindeki son zamanlarda yapılan birkaç çalışmada, klinik personelin eğitim ve öğretiminin hedeflenmesi, olağan bakıma kıyasla hastalarda deliryum sıklığının azalması veya daha kısa süre ve hastanede kalış süresinin azalması açısından fayda göstermiştir. Üzerinde çalışılan ve fayda sağlayan diğer müdahaleler arasında beslenme, artan rehabilitasyon ve görme ve işitme bozukluğuna dikkat yer alır. Çeşitli hasta kohortlarında deliryum sıklığını, süresini ve ciddiyetini değiştirebilecek eğitim programlarının içeriği, süresi ve yöntemi ile ilgili olarak açıkça ek girişimsel çalışmalara ihtiyaç vardır. Tüm müdahaleler bir fayda sağlayamadı.
Semptomatoloji
Deliryumun temel belirtileri şunlardır:
Farkındalık ve Dikkat Bozukluğu: Bu temel semptom hızla gelişir ve genellikle gün boyunca dalgalanır.
Algısal Bozukluklar: Hastalar duyusal algılarda değişiklik yaşayabilir.
Anormal Psikomotor Aktivite: Bu, hipoaktiviteden hiperaktiviteye kadar değişebilir.
Uyku Döngüsü Bozukluğu: Normal uyku düzeninde bozulma yaygındır.
Duygusal Sıkıntı: Sinirlilik gibi belirtiler sıklıkla görülür.

Deliryumun yaygın tetikleyicileri arasında
Deliryumun patofizyolojisi tam olarak anlaşılamamıştır ancak genellikle çok faktörlü olduğu düşünülmektedir. Başlamasına katkıda bulunan faktörler şunları içerir:
Spesifik nedenler zatürre, dehidrasyon, ağrı ve madde bağımlılığı (örn. alkol veya benzodiazepin) gibi durumları içerebilir. Deliryum birden fazla etiyolojiden kaynaklandığında, yönetilmesi özellikle zordur.
Uluslararası Hastalıklar ve İlgili Sağlık Sorunları Sınıflandırması (ICD-10), deliryumu DSM-5’e benzer şekilde tanımlayarak, etiyolojik olarak spesifik olmayan bir organik beyin sendromu olduğunu vurgulamaktadır. ICD-10 tanı kriterleri, psikomotor bozukluklar, uyku-uyanıklık döngüsünde bozulma ve duygusal bozukluklar da dahil olmak üzere daha geniş bir semptom yelpazesini kapsar.
Deliryum: Acil Bakım ve Yönetim Stratejileri
Zihinsel yeteneklerde ciddi ve akut bir rahatsızlık olan deliryum, özellikle hastane ortamlarında tıbbi bakımda önemli bir zorluk teşkil etmektedir. Hastanede yatan bireylerin %15 ila 50’sini etkiler ve acil ve kapsamlı müdahale gerektirir.
Akut ve Subakut/Kronik Yönetim
Deliryumun yönetimi, şiddetine ve evresine bağlı olarak değişir:
Deliryumun tedavisi çok yönlü bir yaklaşımı içerir:
Hava Yolunun Korunması: Hastanın nefes almasının engellenmemesini sağlamak.
Hidrasyon ve Beslenme: Fizyolojik ihtiyaçları karşılamak için yeterli sıvı ve beslenmenin sağlanması.
Hareket Yardımı: Hareket kabiliyeti olan hastaların yatak yarası gibi komplikasyonları önlemelerine yardımcı olmak.
Ağrı Yönetimi: Hastanın yaşayabileceği herhangi bir ağrıyı etkili bir şekilde ele almak.
İnkontinansı Yönetmek: Mesane kontrolüyle ilgili sorunların ele alınması.
Kısıtlamaların En Aza İndirilmesi: Kesinlikle gerekli olmadıkça fiziksel kısıtlamaların ve mesane kateterlerinin kullanımından kaçınmak.
Çevresel Tutarlılık: Ajitasyonu önlemek için çevredeki ve bakıcılardaki değişiklikleri azaltmak.
Aile Katılımı: Tanıdık ve rahatlatıcı bir varlık sağlamak için aile üyelerinin bakım sürecine dahil edilmesi.
Deliryum sadece hastanede kalış süresini uzatmakla kalmaz, aynı zamanda uzun süreli bakım tesislerine transfer olasılığını da artırır. Davranışsal semptomlar sıklıkla tedaviye uyumu zorlaştırır ve psikiyatrik konsültasyonu gerektirir. Aşağıdakileri içeren kapsamlı ve işbirlikçi bir yaklaşım önemlidir:

Tıp literatüründe deliryuma bilinen en eski referanslar Hipokrat’ın yazılarında bulunur. Yaklaşık 2.400 yıl önce, Hipokrat Salgınlar Kitabı’nda şu vakayı anlatır:
Çoban Kanalı yakınlarında yaşayan Erasinus, akşam yemeğinden sonra ateşle yakalandı; geceyi tedirgin bir halde geçirdi. İlk gün sessizdi ama geceleri acı çekiyordu. İkinci gün semptomların tümü şiddetlendi; gece [deli]. Üçüncü gün ağrılı bir durumdaydı; büyük tutarsızlık içindeydi. Dördüncü gün çok rahatsız bir haldeydi; geceleri uykusu yoktu, rüya görüyor ve konuşuyordu; sonra gidişat daha kötü, müthiş ve endişe verici bir karaktere yol açtı; korku, sabırsızlık. Beşinci günün sabahı sakin ve tutarlıydı, ancak öğleden çok önce öfkeyle kızmıştı, bu yüzden kendini kısıtlayamıyordu; ekstremiteler soğuk ve biraz canlı; tortusuz idrar; gün batımında ise öldü.

Hipokrat, Latince deliryum teriminin başlangıcından önce gelmesine rağmen, onun zekice gözlemleri, sendromun temel özelliklerinin çoğunu açık bir şekilde özetlemektedir. Gelenek, deliryum kelimesinin ilk kez MS 1. yüzyılda Celsus tarafından resmi tıbbi bağlamda kullanıldığını kabul eder. Bununla birlikte, Celsus, deliryum terimini, genel delilikten, frenit, uyuşukluk, histeri, melankoli ve mani de dahil olmak üzere, akut geçici zihinsel rahatsızlık durumlarına kadar değişen bir dizi ruhsal bozukluğu tanımlamak için kullandı.

Celsus’un çağdaşı olan Kapadokya Aretaeus, belki de akıl hastalıklarını akut ve kronik kategorilere ayıran ilk kişiydi. Aretaeus hem freniti hem de uyuşukluğu hastalığın akut belirtileri olarak tanımladı. Eski Yunanca terimleri phrenitis ve lethargus, sırasıyla modern İngilizce kelimeleri çılgınlık ve uyuşukluğa yol açmıştır. Bu gözlem, deliryumun hem akut bir sendrom olduğu hem de farklı varyantlardan veya alt tiplerden oluştuğu kavramlarını ortaya koyması açısından önemlidir. Aretaeus tarafından yapılan bu ayrım, deliryumun hem hiperaktif hem de hipoaktif motor elemanlarının kaydedilen ilk tanımını temsil edebilir.

Birkaç yüzyıl sonra Phillip Barrough, 1583 ders kitabı The Method of Physick’te deliryum kavramını geliştirdi ve daha da netleştirdi. Barrough, deliryumun üç ana iç duyunun bir kombinasyonunun bir düzensizliğini oluşturduğunu öne sürdü: hayal gücü, biliş ve hafıza dahil.

Bu dengesiz duyular kavramı, Thomas Willis tarafından 1672 tarihli incelemesinde De Anima Brutorum deliryumun aslında bir hastalık değil, belirli bir semptom dizisi olduğunu ortaya koyan incelemesinde detaylandırılmıştır.

18. yüzyılda Erasmus Darwin ve John Hunter, gelişen deliryum teorisine önemli katkılarda bulundular. Darwin, deliryumu rüya haliyle karşılaştıran ilk kişi oldu ve her iki durumun da “gönüllü gücün” kesintiye uğradığını ve kişinin dış çevresine bakma yeteneğinin askıya alındığını belirtti.
Darwin’in deliryum ve rüyalar arasındaki karşılıklı ilişki kavramı, hezeyanı kişinin kendi varlığının “bilincinin durması” olarak tanımlayan John Hunter tarafından daha da genişletildi.
Aynı yüzyılın ilerleyen dönemlerinde James Sims, deliryumun genel delilikten belirgin bir şekilde farklı olduğunu ve bunun “zihnin yabancılaşması” olduğunu iddia eden ilk kişi oldu. Sims ayrıca deliryumun hipoaktif ve hiperaktif motor alt tiplerinin modern kavramlarına neredeyse mükemmel bir şekilde karşılık gelen, düşük veya çılgın olarak adlandırdığı iki deliryum varyantını ayırt etti.
19. yüzyıl, deliryum kavramının gelişiminde önemli ilerlemeler görüldü. Rees tarafından 1818’de yayınlanan bir tıbbi sözlük, deliryum kavramının tıp camiasında açıklığa kavuşturulmasını ve birleştirilmesini şiddetle savundu. Deliryum terimini belirsiz bir anlamda kullanmakta ısrar eden diğer tıp yazarlarını bile azarlayacak kadar ileri gitti. Rees, selefi Sims’in çalışması üzerine inşa etti ve deliryumun iki spesifik varyant ve beyinde lokalize olan benzersiz bir etiyoloji ile ayrı bir durum olarak tanınmasında ısrar etti: Bu, deliryumun yaygın olarak anlaşıldığı anlamdır: ama bazı yazarlar için ise deliryum, farklı mani, melankoli ve ateşli deliryum biçimleri de dahil olmak üzere tüm zihinsel düzensizlikler sınıfını ifade etmek için kullanılan terimdir.
Muhtemelen deliryum kavramının gelişimine en önemli katkı, George Engel ve John Romano’nun deliryumun beynin metabolik aktivitesindeki bir azalmaya bağlı olduğunu gösterdiği 20. yüzyılda gerçekleşti. Engel ve Romano, elektroensefalogramların (EEG’ler) kullanımıyla, azalan arka plan aktivitesinin, biliş, hafıza ve dikkatte azalmayla orantılı olarak karşılık geldiğini gösterdi. İlginç bir şekilde, metabolik aktivitenin azaldığına dair bu bulgular, psikomotor aktivite düzeyine bakılmaksızın tüm deliryum alt tiplerinde gözlendi. Engel ve Romano, güvenilir bir teşhis aracı sunarak ve bu zihinsel bozukluğun altında yatan mekanizmayı ortaya koyarken, sonunda sayısız insanın gözlemlerini doğruladı.

Latincede;

çoğul hali: acmes
İngilizcede;
Kabızlık, seyrek, zor veya ağrılı bağırsak hareketleri ile karakterize yaygın bir gastrointestinal bozukluktur. Genellikle diyet veya yaşam tarzındaki değişikliklerin neden olduğu akut, kısa süreli ataklardan, tıbbi müdahale gerektirebilecek kronik, uzun süreli vakalara kadar değişebilir.
Kabızlık genellikle haftada üçten az bağırsak hareketi olarak tanımlanır. Dışkı genellikle sert, kuru ve geçmesi zordur. Kabızlığı olan kişiler rahatsızlık, şişkinlik ve dışkılamadan sonra tamamlanmamış tahliye hissi yaşayabilir.
“Kabızlık “** kelimesi Latince ”constipationem “ (nominatif: constipatio) teriminden türemiştir ve ‘bir araya gelme veya sıkışma’ anlamına gelmektedir. Kelimenin kökü aşağıdaki gibi ayrıştırılabilir:
Bu kelime, bağırsak hareketlerinin zor veya seyrek olması durumunu tanımlamak için evrimleşmiştir ve mecazi olarak bağırsaklardaki dışkının “bir araya gelmesine” veya “kramp girmesine” atıfta bulunur.
Modern İngilizce terim constipation 15. yüzyıl civarında ortaya çıkmış, “kalabalıklaşma” veya “kramp” anlamını korumuş, ancak özellikle dışkıyı boşaltma zorluğuna uygulanmıştır.
Ayrıca kabızlık, bağırsaklardaki tıkanma veya kısıtlanma kavramını yansıtan “sıkıca kavramak veya tutmak” anlamına gelen Arapça “ḳbḍ ” (قبض) kökünden de etkilenmiştir.

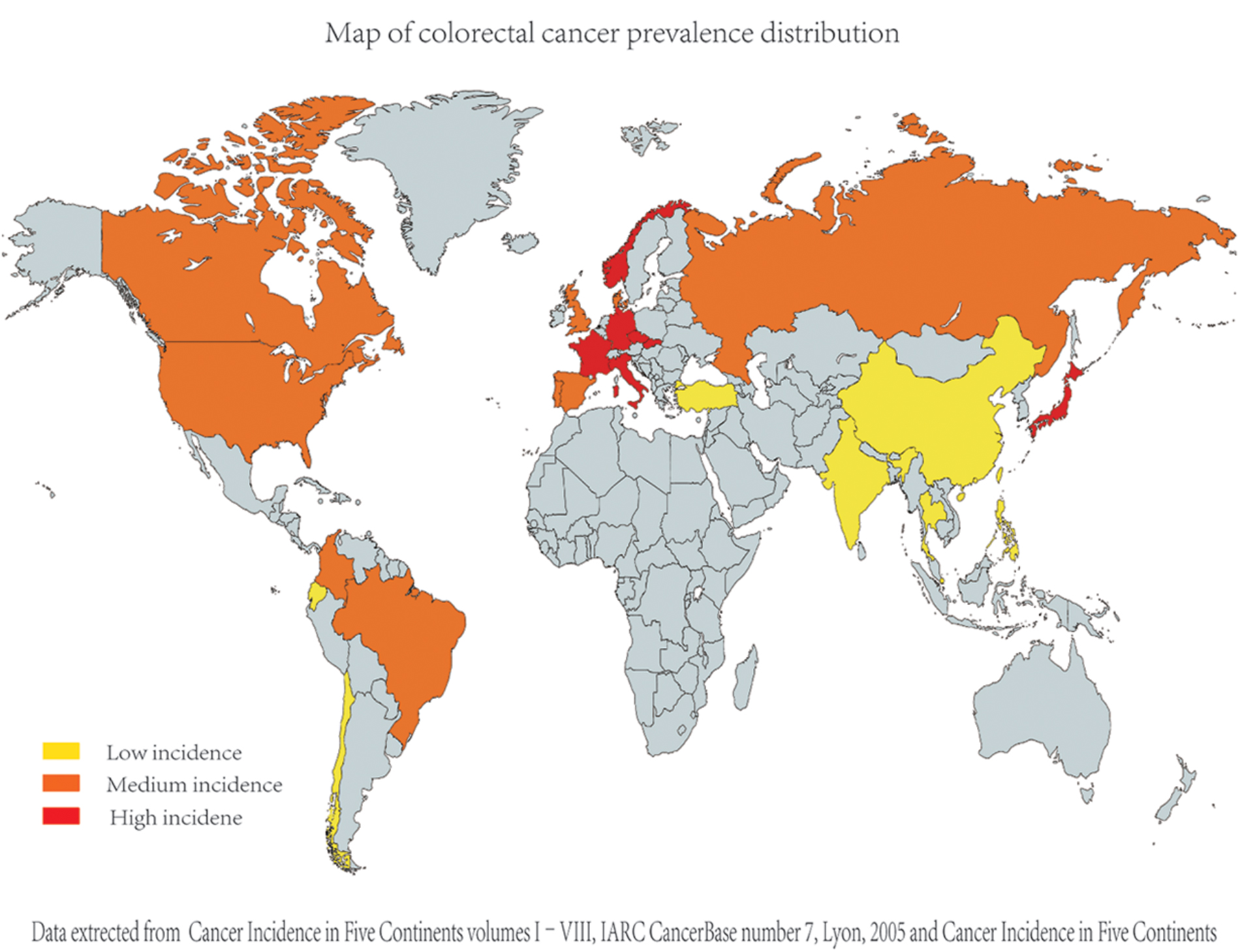
Akut Kabızlık:
Kronik Kabızlık:
Normal Geçişli Kabızlık:
Yavaş Geçişli Kabızlık:
Çıkış Kabızlığı (Pelvik Taban Disfonksiyonu):
Kabızlık için Risk faktörleri şunlardır:
Fiziksel Belirtiler
Kabızlığı olan kişiler genellikle kendilerini tok ve şişkin hissettiklerini ve “tıkanmış” hissine kapıldıklarını ifade ederler. Dışkı küçük, sert topaklar veya büyük, kuru dışkı şeklinde olabilir ve geçmesi zordur. Bağırsak hareketleri seyrek olabilir, rahatsızlığa ve bazen keskin gaz sancılarına neden olabilir. Altta yatan sorun bağırsakların tam olarak boşaltılamamasını içerdiğinden, gaz çıkarmak rahatsızlığı gidermeyebilir.
Kronik kabızlık, aşağıdakiler gibi çeşitli komplikasyonlara yol açabilir:
Kabızlık genellikle yaşam tarzı değişiklikleri, reçetesiz satılan ilaçlar ve ciddi vakalarda tıbbi tedavilerle yönetilir:
Şiddetli kabızlık veya dışkı sıkışması gibi tıkanıklık durumlarında, elle çıkarma veya ameliyat gerekli olabilir.
Kabızlık diyet veya yaşam tarzı değişiklikleri ile düzelmiyorsa veya kanama, açıklanamayan kilo kaybı veya sürekli ağrı gibi ciddi semptomlar eşlik ediyorsa, tıbbi değerlendirme gereklidir. Bazı durumlarda kabızlık, kolon kanseri veya Crohn hastalığı gibi gastrointestinal bozukluklar gibi altta yatan daha ciddi bir duruma işaret edebilir.
Yorum yazabilmek için oturum açmalısınız.