Anopsi

Etimolojik Köken ve Tanım
Terim, Grekçe “an-” (yokluk, olumsuzluk) ile “opsis” (görme, bakış) sözcüklerinin birleşiminden türemiştir. Anopsi, en geniş anlamıyla görmeme hâlini, yani körlüğü ifade eder. Klinik kullanımda çoğunlukla bileşik terimler içinde yer alır: hemianopsi (yarı görme alanı kaybı), kadran anopsisi (çeyrek alan kaybı) veya skotom (ada tarzında alan kaybı). Terimin tek başına kullanımı nadir olmakla birlikte, görme yitiminin niteliğini belirten eklerle anlam kazanır.
Evrimsel Biyolojik Arka Plan
Görme sisteminin evrimi, çevresel tehditleri ve kaynakları uzaktan algılayabilme avantajı sağlamıştır. Omurgalıların ortak atasında, çaprazlanmamış optik liflerin az olduğu bir görme yolu bulunurken, memelilerde binoküler görme ve stereopsisin gelişmesiyle birlikte optik kiazma evrimsel bir yeniden düzenlenmeye uğramıştır. Bu düzenlenme, her iki hemisferin kontralateral görme alanını işlemesi temelinde şekillenmiştir.
Evrimsel süreçte, homonim hemianopsiye yatkınlık yaratan bu organizasyonun bedeli, tek taraflı bir lezyonun her iki gözün aynı yarısını körleştirebilmesidir. Doğal seçilim, görme alanı kaybının avlanma ve yırtıcıdan kaçma yeteneğini azaltması nedeniyle, bu tür lezyonların erken dönemde elenmesine yol açmıştır. Bununla birlikte, insanlarda nöroplastisite mekanizmaları (örneğin sakkadik göz hareketleriyle alan tarama stratejileri) bu evrimsel dezavantajı kısmen telafi edebilmektedir.
Nöroanatomi ve Patofizyoloji
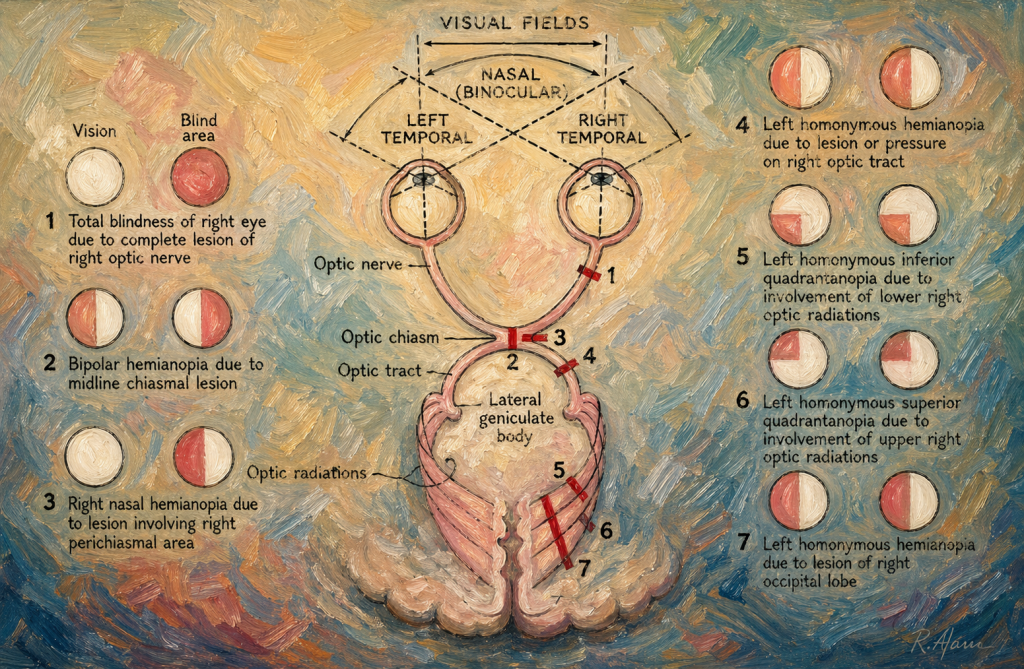
Görme yolu, retinadan başlayarak optik sinir (N. opticus), optik kiazma, optik traktus, lateral genikulat cisim (LGN) ve primer görme korteksine (V1, Brodmann alan 17) uzanır. Kiazmada, nazal retinadan gelen lifler çaprazlanırken, temporal retinadan gelen lifler aynı tarafta kalır. Bu düzenleme, lezyonun yerine göre karakteristik görme alanı defektlerine yol açar:
- Homonim hemianopsi: Her iki gözde aynı tarafın (ör. sağ görme alanı) kaybıdır. Lezyon, optik traktus, LGN, optik radyasyon veya V1’de yerleşir. Özellikle V1’deki makula temsiliyet alanının geniş ve çift taraflı kanlanması nedeniyle makula çoğunlukla korunur (makula sparling).
- Heteronim hemianopsi: İki gözün farklı yarılarını etkiler. Bitemporal hemianopsi (her iki gözde dış yarı kaybı) kiazmanın orta hattaki lezyonlarında (ör. hipofiz adenomu) görülür. Binazal hemianopsi (iç yarı kaybı) ise nadir olup kiazmanın lateral bölgesini etkileyen lezyonlarda (ör. internal karotis anevrizması) ortaya çıkar.
- Kadran anopsisi: Optik radyasyonun temporal veya parietal lobdaki segmental lezyonlarında gelişir. Üst kadran kaybı (pie in the sky) temporal lob lezyonlarını (Meyer halkası), alt kadran kaybı ise parietal lob lezyonlarını düşündürür.
Güncel Bilimsel Veriler
Modern nörogörüntüleme yöntemleri (diffüzyon tensör görüntüleme, yüksek çözünürlüklü 3T-MRI) ve otomatik perimetri (Humphrey, Octopus) sayesinde lezyon lokalizasyonu milimetrik düzeyde yapılabilmektedir. Fonksiyonel MRI (fMRI) çalışmaları, kronik homonim hemianopsili hastalarda V1 dışındaki görsel alanlarda (V2, V3, MT/V5) aktivasyon artışı olduğunu göstermiştir. Bu bulgu, görsel sistemin lezyon sonrası yeniden organize olma kapasitesine işaret eder.
Traktoji araştırmaları, optik radyasyon liflerinin hasarı ile görme alanı defektinin şiddeti arasında doğrusal bir ilişki olduğunu ortaya koymuştur. Ayrıca, optik koherens tomografi (OCT) ile retinal ganglion hücre tabakası kalınlığının ölçümü, retrograde dejenerasyonun (ör. traktus lezyonunda homolateral retina incelmesi) takibinde noninvaziv bir biyobelirteç olarak kullanılmaktadır.
Klinik Uygulamalar ve Rehabilitasyon
Tanıda altın standart, otomatik statik perimetridir. Dinamik perimetri (Goldmann) ise düşük görme keskinliğinde veya işbirliği kısıtlı hastalarda tercih edilir. Akut başlangıçlı hemianopside öncelikle vasküler (iskemik/hemorajik inme) ve yapısal (tümör, apse) nedenler dışlanmalıdır.
Rehabilitasyon stratejileri üç ana başlıkta toplanır:
- Telafi edici stratejiler: Hasta, baş ve göz hareketleriyle kör alana yönelerek sakkadik tarama davranışı geliştirebilir. Bilgisayar tabanlı görsel tarama eğitim programları etkinliği kanıtlanmıştır.
- Restoratif yaklaşımlar: Görme alanı sınırına uygulanan tekrarlı uyaranlarla (ör. yüksek kontrastlı hareketli stimulasyon) nöronal sağlam bölgedeki uyarılabilirliğin artırılması hedeflenir. Çalışmalar, düşük düzeyde de olsa anlamlı alan genişlemesi bildirmiş olsa da, plasebo etkisinin dikkatle kontrol edilmesi gerektiği vurgulanmaktadır.
- Substitüsyon: Prizmatik uyarlama veya yer değiştiren optik sistemler (ör. epoksi prizmalar) ile kör alandaki görüntünün sağlam alana kaydırılması sağlanır. Yapay görme alanı genişletmesine yönelik sanal gerçeklik gözlükleri prototype aşamasındadır.
Farmakolojik ve Biyolojik Boyutlar
Akut dönemde, altta yatan nedene yönelik tedavi esastır: İskemik inmede tromboliz veya trombektomi, hipofiz adenomunda transsfenoidal cerrahi, demiyelinizan hastalıklarda yüksek doz kortikosteroid. Görsel plastisiteyi artırmaya yönelik farmakolojik müdahaleler deneysel aşamadadır:
- Nöroprotektif ajanlar: Memantin (NMDA reseptör antagonisti) ve sitikolin (sittikolin), hayvan modellerinde travmatik beyin hasarı sonrası V1 nöronlarının sağkalımını artırmıştır.
- Nöromodülatörler: Fluoksetin gibi selektif serotonin geri alım inhibitörleri, yetişkin beyninde kritik dönem benzeri plastisiteyi yeniden aktive ederek monoküler deprivasyon sonrası görsel korteksin yeniden yapılanmasını kolaylaştırabilir. Ancak insanda hemianopsiye yönelik randomize kontrollü çalışmalar henüz sınırlıdır.
- Optogenetik ve gen tedavisi: Fare modellerinde, V1’deki hasarlı bölgenin distalindeki sağlam nöronlara ışığa duyarlı kanalrodopsin geni aktarılarak, görsel uyaranın kör alanı atlayıp sağlam kortekse iletilmesi sağlanabilmiştir. Bu yaklaşımın insana uyarlanması için güvenlik ve etkinlik çalışmaları devam etmektedir.

Keşif
Giriş: Karanlığın Haritalanması
İnsan gözünün gördüğü dünyanın yarısını ansızın yitirmek… Böylesi bir deneyimi tarif eden ilk hekimler, bu durumu cadılıkla, humoral dengesizlikle ya da tanrıların gazabıyla açıklamaya eğilimliydi. Oysa bugün biliyoruz ki, beynin milimetrik bir bölgesindeki sessiz bir felaket, görme alanının yarısını silip süpürebilir. Bu yazı, insanlığın anopsi olgusunu ilk kez fark etmesinden, nöronal devrelerin yeniden programlanabileceğini gösteren günümüz araştırmalarına uzanan bilimsel bir serüveni kronolojik bir bakışla sunmaktadır.
Antik Çağ: İlk Karartıcı Gözlemler
Mısırlı hekimlerin papirüslerinde, glokom ve trahom gibi göz hastalıklarına dair kayıtlar bulunsa da, görme alanının yarısını etkileyen bir bozukluğa rastlanmaz. Bunun nedeni, antik düşüncenin görme eylemini gözün kendisine atfetmesidir. Hipokrat külliyatında, “apoplepsi” (inme) sonrasında bir gözün görmesinin tamamen kaybolduğu vakalar anlatılır; ancak burada hemianopsi değil, monoküler körlük söz konusudur.
Gerçek bir dönüm noktasına ulaşmak için Roma İmparatorluğu’nun büyük hekimi Galen’e (MS 129-216) gitmek gerekir. Galen, gladyatör yaralanmalarını tedavi ederken, kafa travması geçiren bir hastanın, her iki gözüyle bakmasına rağmen sağ taraftaki nesneleri göremediğini fark eder. Bu kaydı “De Locis Affectis” (Hastalıklı Bölgeler Üzerine) adlı eserinde kısaca not eder. Galen, bulguyu yorumlamakta zorlanır; çünkü onun anatomisinde görme yolları henüz keşfedilmemiştir. Yine de bu gözlem, anopsi olgusunun tıp literatürüne girişinin ilk kıvılcımıdır.
Rönesans’tan 18. Yüzyıla: Anatominin Işığında
Rönesans ile birlikte kadavra diseksiyonunun yeniden canlanması, beynin yapısını anlamada devrim yaratır. Andreas Vesalius (1514-1564), optik sinirlerin kiazmada nasıl kesiştiğini gösteren muhteşem çizimler üretir. Fakat Vesalius bile, bu kesişmenin işlevsel sonuçlarını kavrayamaz. O dönemin baskın teorisi, her iki gözden gelen görüntülerin kiazmada “karıştığı” ve tek bir bütüncül algı oluşturduğu yönündedir.
17. yüzyılda René Descartes’ın (1596-1650) “L’Homme” adlı eserinde yer alan diyagramlar, görme yolunun kiazmadan sonra beyin ventriküllerine uzandığını gösterir. Descartes, tek taraflı bir beyin lezyonunun her iki gözde aynı taraflı körlüğe yol açabileceğini teorik olarak tahmin eder. Ancak bu, bir hipotez olarak kalır; çünkü Descartes’ın mekanik felsefesi, ruhun epifiz bezindeki konumuna odaklandığından görme alanı defektlerini sistematik olarak incelemez.
Asıl sıçrama, 18. yüzyılın sonlarında İtalyan anatomist Giovanni Battista Morgagni’nin (1682-1771) çalışmalarıyla gelir. Morgagni, “De Sedibus et Causis Morborum” (Hastalıkların Yerleri ve Nedenleri) adlı dev eserinde, otopsi bulguları ile klinik tabloları karşılaştırarak patolojik anatominin temellerini atar. İnme sonrası tek taraflı görme kaybı yaşayan bir hastanın beyninde, karşı taraf oksipital lobda bir yumuşama (enfarkt) olduğunu rapor eder. Bu, homonim hemianopsi ile oksipital lezyon arasında kurulan ilk sistematik ilişkidir. Morgagni, “natura mortalium” (ölümlülerin doğası) başlığı altında bu vakayı yayımladığında, görme alanı haritalamanın henüz bilincinde değildir; ancak tohum ekilmiştir.
19. Yüzyıl: Klinik-Nörolojik Devrim
19. yüzyılın başında, Viyana’da Franz Joseph Gall (1758-1828) frenoloji teorisiyle tartışmalara yol açar. Gall, kafatasındaki çıkıntıların beyin bölgelerinin işlevlerini yansıttığını iddia ederken, bir yandan da beynin farklı bölgelerinin farklı işlevleri olduğu fikrini popülerleştirir. Onun öğrencisi ve daha sonra rakibi olan Johann Gaspar Spurzheim (1776-1832), optik traktusun kesilmesinin hayvanlarda hemianopsi benzeri bir tablo oluşturduğunu deneysel olarak gösterir. Bu deneyler, anopsinin göz hastalığı değil, beyin hastalığı olduğu yönündeki düşünceyi güçlendirir.
Asıl kahraman, Alman oftalmolog Albrecht von Graefe’dir (1828-1870). Von Graefe, oftalmoskopun klinik kullanıma girmesiyle birlikte göz dibini inceleyebilen ilk neslin hekimidir. 1850’lerde Berlin’de kurduğu kliniğe başvuran bir hastada, her iki gözün dış yarısında (temporal alanlarda) tam bir görme kaybı fark eder. Bu hasta, hipofiz bölgesinde bir tümör taşımaktadır. Von Graefe, bu tabloyu “bitemporal hemianopsi” olarak adlandırır ve bunun optik kiazmadaki bir lezyonun klasik işareti olduğunu ilk kez tanımlar. 1860’ta yayımladığı “Über die Hemianopsie” makalesi, nöro-oftalmolojinin kurucu metinlerinden biri haline gelir.
Von Graefe’nin çalışmaları, Avrupa’nın dört bir yanında benzer gözlemleri tetikler. Paris’te Jean-Martin Charcot (1825-1893) ve kendi kliniğinde, inme geçiren hastalarda homonim hemianopsiyı (her iki gözde aynı yarının kaybı) otopsi bulguları ile karşılaştırarak, lezyonun karşı taraf oksipital kortekste yerleştiğini kesin olarak gösterir. Charcot’nun yanı sıra Viyana’da Theodor Meynert (1833-1892), görme radyasyonlarının yolunu detaylıca çizen ilk nöroanatomist olur. Meynert’nin “Psychiatrie” adlı kitabındaki şemalar, günümüzde hâlâ ders kitaplarında yer alan optik radyasyon görüntülerinin temelini oluşturur.
Bu noktada, bir ismi daha anmak gerekir: Hermann Wilbrand (1851-1935). Wilbrand, optik yolun kiazma sonrası seyrini incelemek için yüzlerce kadavra diseksiyonu yapar ve “Wilbrand’s knee” olarak bilinen, kiazmadaki ön burun liflerinin hilal şeklinde kıvrılmasını tanımlar. Bu anatomik detay, binazal hemianopsi (iç yarı kaybı) gibi nadir defektleri açıklamıştır. Wilbrand ayrıca, kronik hemianopside retina ganglion hücrelerinde ortaya çıkan transnöronal dejenerasyonu (Wilbrand fenomeni) rapor eder.
Ancak yüzyılın en büyük sentezini yapan kişi, İsveçli nörolog Salomon Eberhard Henschen’dir (1847-1930). Henschen, Stockholm’deki düşkünler evinde otopsisi yapılan binlerce beyni inceleyerek, primer görme alanının sulkus kalkarinus civarında tam bir haritasını çıkarır. Onun 1893’te yayımladığı “Über die Localisation der Functions im Gehirn” başlıklı monografisi, V1 alanının makula bölgesinin oksipital kutupta, periferi alanların ise daha ön tarafta temsil edildiğini ortaya koyar. Henschen ayrıca, makula sparling olgusunu (makula bölgesinin hemianopside sıklıkla korunması) detaylıca tanımlar; bunu, makula temsiliyetinin geniş ve çift taraflı kanlanmasına bağlar. Henschen’in çalışmaları olmadan, modern perimetri ve lezyon lokalizasyonu mümkün olmazdı.
20. Yüzyıl Başı: Savaş, Yaralanmalar ve Harvard Okulu
Birinci Dünya Savaşı (1914-1918), sinir sistemine dair bilgilerin hızla artmasına neden olan trajik bir laboratuvardır. Savaş alanlarında başından vurularak kurtulan askerler, beynin belirli bölgeleri hasar gördüğünde hangi görsel işlevlerin kaybolduğunu anlamada benzersiz bir fırsat sunar.
İngiltere’de Kraliyet Ordusu’nda görev yapan nörolog Gordon Holmes (1876-1965), yüzlerce savaş yaralısını sistematik olarak perimetre ile muayene eder. Holmes, görme alanı haritasını, on paralel meridyen ve eşmerkezli halkadan oluşan bir tablo ile dokümante eder. Onun 1918’de yayımladığı “Disturbances of Vision by Cerebral Lesions” makalesi, görme korteksinin retinotopik organizasyonunun ayrıntılı bir dökümünü sunar. Holmes, ayrıca, oksipital lobun dış yüzeyindeki lezyonların (V2, V3 alanları) makulanın korunmasına rağmen karmaşık görme bozukluklarına (renk, hareket) yol açtığını fark eder. Holmes’un çalışmaları, sıkı bir klinik-anatomik korelasyonun parlak bir örneği olarak tıp tarihine geçer.
Almanya’da ise Otfrid Foerster (1873-1941), Breslau’daki kliniğinde, epilepsi cerrahisi sırasında uyanık hastaların oksipital korteksini elektriksel olarak uyararak görsel duyumlar (fosfenler) oluşturur. Foerster, uyarılan korteksin konumuna göre hastanın hangi görme alanında ışık hissettiğini kaydeder ve böylece insan V1 haritasını daha da hassaslaştırır. Foerster’in çalışmaları, Wilder Penfield (1891-1976) gibi Montreal Nöroloji Enstitüsü’ndeki cerrahlara ilham verecektir.
Bu arada, perimetri cihazları da gelişmektedir. 1903’te Hollandalı oftalmolog Marie Guillaume Donders (oğlu Frans Cornelis Donders’ın torunu) statik perimetrinin temellerini atar. 1945’te Hans Goldmann (1899-1991) İsviçre’de, ark perimetresini (Goldmann perimetresi) geliştirir. Bu cihaz, farklı büyüklükte ve parlaklıkta uyaranları görme alanının her noktasına sunarak otomatik haritalama yapılmasını sağlar. Goldmann perimetresi, yarım yüzyıl boyunca altın standart olarak kalacak ve hemianopsinin nicel ölçümünde devrim yaratacaktır.
Yüzyılın Ortası: Hubel ve Wiesel’in Nöroplastisite Devrimi
1950’ler ve 1960’lar, görme sisteminin işleyişine dair temel anlayışı kökünden değiştiren bir dönemdir. David Hubel (1926-2013) ve Torsten Wiesel (1924-), Harvard Tıp Okulu’nda, anestezi altındaki kedilerin V1 korteksine mikroelektrotlar yerleştirerek nöronların yanıt özelliklerini inceler. Klasik deneylerinde, bir kedinin bir gözünü kapatarak o gözün temsil edildiği korteks nöronlarının diğer gözün uyaranlarına yanıt vermeyi öğrendiğini (oküler dominans kayması) keşfederler. Bu bulgu, yetişkin beyninin bile çevresel deneyime göre plastisite gösterdiğinin ilk deneysel kanıtıdır.
Hubel ve Wiesel’in çalışmaları, anopsi rehabilitasyonuna yeni bir perspektif getirir: Eğer genç bir kedinin monoküler deprivasyonu nöral bağlantıları değiştirebiliyorsa, erişkin bir insanın hemianopsisine uygun eğitimle müdahale edilebilir mi? Bu soru, 1980’lerde ABD ve Avrupa’daki rehabilitasyon merkezlerinde “sakkadik tarama eğitimi” ve “görme alanı restorasyonu” gibi yöntemlerin doğmasına yol açar.
1960’ların sonunda, Amerikalı nöropsikolog Karl Pribram (1919-2015), holistik bir yaklaşımla görme alanı kaybında dikkat ve niyetin rolünü vurgular. Pribram, hemianopsisi olan bir hastanın, kör alanındaki nesneleri bilinçli olarak fark edemese bile, bazı uyaranlara (örneğin yüksek kontrastlı hareket) karşı duygusal tepki verebildiğini (blindsight) ilk kez rapor edenlerden biridir. Bu kavram, daha sonra Lawrence Weiskrantz (1926-2018) tarafından Oxford’da sistematik olarak incelenecekti.
Modern Dönem: Nörogörüntüleme ve Hevesli Arayışlar
Bilgisayarlı tomografi (BT) 1970’lerde, manyetik rezonans görüntüleme (MRI) ise 1980’lerde klinik kullanıma girer. Bu teknolojiler sayesinde, hemianopsinin anatomik nedeni artık otopsi beklenmeden, canlı hastada milimetrik hassasiyetle saptanabilmektedir. 1990’larda fonksiyonel MRI (fMRI) ile birlikte, lezyon çevresindeki sağlam dokunun aktivasyonu izlenebilir hale gelir. İlk kez, kronik hemianopsisi olan bir hastanın kör alanından gelen uyaranlara karşı V1 dışındaki görme alanlarında (üstün kollikulus, pulvinar, MT/V5) anlamlı aktivasyon olduğu gösterilir. Bu, “blindsight” fenomeninin nöral temelini görüntüleyen ilk çalışmadır.
2000’li yıllar, difüzyon tensör görüntüleme (DTI) ve traktografinin yükselişine tanıklık eder. Artık optik radyasyon liflerinin üç boyutlu rekonstrüksiyonu yapılabilmekte ve her bir lif demetinin hasar derecesi ile hastanın perimetrik defekti arasında kantitatif ilişki kurulabilmektedir. Örneğin, temporal lob epilepsisi nedeniyle lobektomi planlanan bir hastada, Meyer halkasının korunup korunamayacağı traktografi ile önceden tahmin edilebilmektedir.
Geçtiğimiz on yılda, optogenetik ve gen tedavisi gibi alanlar da anopsi araştırmalarına katılmıştır. 2019’da Kaliforniya Üniversitesi Berkeley’de yapılan bir çalışmada, V1’i hasarlı farelerin sağlam oksipital bölgelerine kanalrodopsin-2 geni enjekte edilmiş ve daha sonra bu farelerin ışık uyaranına yanıt verebildiği gösterilmiştir. Bu, “yapay kör nokta” deneylerinin bir ileri aşamasıdır. Elbette insana uygulanması için önümüzde uzun bir yol vardır; ancak anopsinin onarılamaz bir kusur olmadığı fikri, her geçen gün daha da güçlenmektedir.
İleri Okuma
- Galen (≈150), De Locis Affectis, in: Kühn, C.G. (ed.), Claudii Galeni Opera Omnia, Leipzig: Cnobloch.
- Vesalius, A. (1543), De Humani Corporis Fabrica Libri Septem, Basel: Johannes Oporinus.
- Descartes, R. (1662), L’Homme, Paris: Charles Angot.
- Morgagni, G.B. (1761), De Sedibus et Causis Morborum per Anatomen Indagatis, Venice: Remondini.
- Gall, F.J. (1810), Anatomie et Physiologie du Système Nerveux en Général, Paris: Schoell.
- Spurzheim, J.G. (1815), The Physiognomical System, London: Baldwin, Cradock and Joy.
- von Graefe, A. (1860), Über Hemianopsie, Archiv für Ophthalmologie, 6(2), 1–40.
- Charcot, J.-M. (1877), Leçons sur les Maladies du Système Nerveux, Paris: Delahaye.
- Meynert, T. (1884), Psychiatrie: Klinik der Erkrankungen des Vorderhirns, Vienna: Braumüller.
- Wilbrand, H. (1890), Die Sehnerven und ihre Erkrankungen, Wiesbaden: Bergmann.
- Henschen, S.E. (1893), Über die Localisation der Functions im Gehirn, Leipzig: Vogel.
- Holmes, G. (1918), Disturbances of Vision by Cerebral Lesions, British Journal of Ophthalmology, 2(7), 353–384.
- Foerster, O. (1929), Beiträge zur Pathophysiologie der Sehbahn und der Sehrinde, Journal für Psychologie und Neurologie, 39, 463–485.
- Goldmann, H. (1945), Einführung in die Perimetrie, Ophthalmologica, 109, 57–70.
- Hubel, D.H. & Wiesel, T.N. (1962), Receptive Fields, Binocular Interaction and Functional Architecture in the Cat’s Visual Cortex, Journal of Physiology, 160(1), 106–154. DOI: 10.1113/jphysiol.1962.sp006837
- Hubel, D.H. & Wiesel, T.N. (1970), The Period of Susceptibility to the Physiological Effects of Unilateral Eye Closure in Kittens, Journal of Physiology, 206(2), 419–436. DOI: 10.1113/jphysiol.1970.sp009022
- Weiskrantz, L. (1986), Blindsight: A Case Study and Implications, Oxford: Oxford University Press. ISBN: 9780198521347
- Zeki, S. (1993), A Vision of the Brain, Oxford: Blackwell Scientific Publications. ISBN: 9780631196590
- Wandell, B.A. (1995), Foundations of Vision, Sunderland: Sinauer Associates. ISBN: 9780878938533
- Tootell, R.B.H. et al. (1998), The Retinotopy of Visual Spatial Attention, Neuron, 21(6), 1409–1422. DOI: 10.1016/S0896-6273(00)80659-5
- Dougherty, R.F. et al. (2005), Visual Field Deficits and White Matter Damage in Optic Radiation, Annals of Neurology, 57(2), 227–235. DOI: 10.1002/ana.20347
- Bridge, H. et al. (2008), Visual Activation of Extrastriate Cortex in the Absence of V1 Activation, Nature Neuroscience, 11(6), 650–651. DOI: 10.1038/nn.2126
- Ajina, S. & Bridge, H. (2016), Blindsight and Unconscious Vision: What They Teach Us About the Human Visual System, Neuroscientist, 23(5), 485–495. DOI: 10.1177/1073858416662726
- Papanikolaou, A. et al. (2019), Population Receptive Field Analysis of the Primary Visual Cortex in Homonymous Hemianopia, NeuroImage, 190, 222–232. DOI: 10.1016/j.neuroimage.2018.01.048
- Beyeler, M. et al. (2019), A Model of Ganglion Axon Pathways Accounts for Percepts Elicited by Retinal Implants, Scientific Reports, 9, 9199. DOI: 10.1038/s41598-019-45416-4
- Carrillo-Reid, L. et al. (2019), Controlling Visually Guided Behavior by Holographic Recalling of Cortical Ensembles, Cell, 178(2), 447–457. DOI: 10.1016/j.cell.2019.05.045
- Rosa, M.G.P. et al. (2021), The Evolution of the Visual Cortex in Primates, Annual Review of Vision Science, 7, 1–28. DOI: 10.1146/annurev-vision-093019-113805
- Ajina, S., Kennard, C. & Rees, G. (2022), Neuroplasticity Following Visual Cortex Damage, Current Opinion in Neurology, 35(1), 90–96. DOI: 10.1097/WCO.0000000000001023