Dirseğin klinik muayenesi anatomisi, hareketi ve işlevinin sistematik bir değerlendirmesini içerir. Bu, fleksiyon, ekstansiyon, pronasyon ve supinasyon açısından hareket aralığını (ROM) incelemeyi, elle muayene etmeyi ve değerlendirmeyi ve ayrıca ağrı, dengesizlik ve gücü değerlendirmeyi içerir.
İçindekiler
1. Genel Muayene
- Dirsek pozisyonu: Deformiteleri (örneğin, taşıma açısı), şişliği, kızarıklığı veya asimetriyi değerlendirin.
- Cilt durumu: Yara izlerini, cilt değişikliklerini veya enfeksiyon belirtilerini arayın.
- Kas kütlesi: Çevreleyen kaslarda (pazı, triseps ve ön kol kasları) atrofi olup olmadığını kontrol edin.
2. Palpasyon
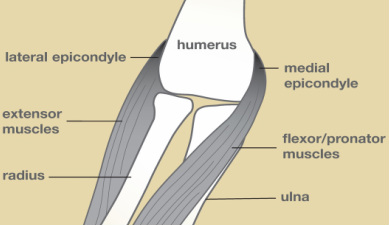
- Dönüm noktaları: Medial ve lateral epikondilleri, olekranon çıkıntısını ve radyal başı palpe edin.
- Yumuşak dokular: Aşağıdakilerde hassasiyet olup olmadığını değerlendirin:
- Medial epikondil (golfçü dirseği/medial epikondilit).
- Lateral epikondil (tenisçi dirseği/lateral epikondilit).
- Olekranon bursası (olekranon bursiti).
- Sıcaklık: Artan sıcaklık iltihaplanma veya enfeksiyon belirtisi olabilir.
3. Hareket Aralığı (ROM) Değerlendirmesi
Aktif (hasta hareketleri) ve pasif (muayene edenin hareketleri) hareketleri kullanarak, pürüzsüzlük, ağrı veya kısıtlama olup olmadığını değerlendirin. İki taraflı olarak karşılaştırın.
A. Fleksiyon
- Normal aralık: 135°–150°. – İlgili temel kaslar: Biceps brachii, brachialis, brachioradialis.
- Yaygın sorunlar: Kısıtlı fleksiyon, kemik sıkışması, yumuşak doku kontraktürleri veya efüzyondan kaynaklanabilir.
B. Ekstansiyon
- Normal aralık: 0° (bazı bireylerde hiperekstansiyonda -10°’ye kadar).
- İlgili temel kas: Triceps brachii.
- Yaygın sorunlar: Sınırlı ekstansiyon genellikle kırıkları, artriti veya kontraktürleri gösterir.
C. Pronasyon
- Normal aralık: 75°–90°.
- İlgili temel kaslar: Pronator teres, pronator quadratus.
- Değerlendirme: Hastanın dirseğini 90° fleksiyonda tutun ve ön kolunu içe doğru döndürmesini isteyin. – Yaygın sorunlar: Pronasyonla birlikte görülen ağrı, radyal baş kırıkları, distal biseps tendonu yırtıkları veya pronator sendromunu gösterebilir.
D. Supinasyon
- Normal aralık: 80°–90°.
- İlgili temel kaslar: Biceps brachii, supinator.
- Değerlendirme: Hastanın dirseğini 90° fleksiyonda tutun ve ön kolunu dışarı doğru döndürmesini isteyin.
- Yaygın sorunlar: Ağrı veya kısıtlama, interosseöz membran yaralanmalarını veya proksimal radioulnar eklem patolojisini gösterebilir.
4. Özel Testler
Valgus ve Varus Stres Testleri
- Bağ stabilitesini değerlendirin:
- Valgus stres testi: Ulnar kollateral bağı test eder.
- Varus stres testi: Radyal kollateral bağı test eder.
Cozen Testi (Lateral Epikondilit için)
- Hastadan yumruk yapmasını, ön kolunu pronasyona getirmesini ve bileğini dirence karşı uzatmasını isteyin. Lateral epikondil üzerindeki ağrı pozitif bir işarettir.
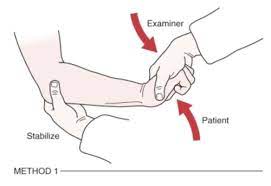
Medial Epikondilit Testi
- Muayene eden kişi medial epikondili palpe ederken hastanın bileğini dirence karşı bükmesini sağlayın.
Tinel İşareti
- Dirsekteki ulnar sinire dokunun. Ulnar dağılımda (yüzük ve küçük parmaklar) karıncalanma ulnar nöropatiyi düşündürür.
Dirsek Uzatma Testi
- Hastadan dirseğini tamamen uzatmasını isteyin. Bunu yapamaması kırık veya efüzyon belirtisi olabilir.
5. Fonksiyonel Değerlendirme
- Kavrama gücü: Bir dinamometre veya manuel direnç kullanarak test edin. – İnce motor görevleri: Koordinasyon ve hassasiyet için yazma veya küçük nesneleri tutma gibi aktiviteleri kontrol edin.
- Taşıma açısı değerlendirmesi: Normal aralıklar 10°–15° valgus arasındadır. Artan veya azalan açılar travma veya doğuştan gelen deformiteleri gösterebilir.
Dirsek Muayenesi Sırasında Belirlenen Yaygın Durumlar
- Travma: Radyal baş, olekranon veya distal humerus kırıkları.
- Tendinit: Lateral epikondilit (tenisçi dirseği) veya medial epikondilit (golfçü dirseği).
- Artrit: Romatoid artrit, osteoartrit veya gut.
- Sinir Sıkışması: Ulnar sinir sıkışması (kübital tünel sendromu).
Keşif
Dirsek muayenesi, anatomisini, işlevini ve klinik değerlendirmesini anlamada önemli kilometre taşlarıyla işaretlenmiş yüzyıllar boyunca evrimleşmiştir.
1. Antik Başlangıçlar: Erken Anatomik Temeller
Dirsek muayenesinin kökenleri antik Yunan’a kadar uzanır. “Tıbbın Babası” Hipokrat (MÖ 460-370), özellikle dirsektekiler de dahil olmak üzere çıkıkları azaltmak için temel eklem manipülasyonlarını tanımlamıştır. Corpus Hippocraticum‘daki yazıları, çıkık kemikleri hizalamak için çekme ve karşı çekme gibi yöntemleri ayrıntılı olarak açıklamıştır. İlkel olsa da, bu teknikler eklem mekaniğini anlamak için temel oluşturmuştur.
2. Galen’in Katkıları: MS 2. Yüzyılda Fonksiyonel Anatomi
Ünlü Yunan hekim ve anatomist olan Pergamonlu Galen, dirseğin anatomik anlayışını önemli ölçüde ilerletmiştir. Hayvan eklemlerini titizlikle parçalara ayırdı ve dirseğin menteşe benzeri hareketinin ilk ayrıntılı açıklamalarını sağladı. Galen, eklemi sabitlemede tendonların ve bağların rollerini tanımladı, ancak çalışmaları insan diseksiyonunun olmaması nedeniyle sınırlı kaldı. Eklem stabilitesine yaptığı vurgu, ortaçağ tıbbi uygulamalarını etkiledi.
3. Rönesans Devrimi: Vesalius ve İnsan Diseksiyonu
Rönesans, insan anatomisi çalışmasını dönüştüren Andreas Vesalius (1514–1564) ile bir paradigma değişimi getirdi. Çığır açan çalışması De Humani Corporis Fabrica‘da Vesalius, Galen’in hatalarını düzeltti ve dirsek ekleminin ilk doğru çizimlerini sağladı. Humerus, radius ve ulnanın etkileşimini belgeledi ve eklemin fleksiyon ve ekstansiyondaki rolünü vurguladı. Bu anatomik netlik, daha kesin klinik muayenelerin yolunu açtı.
4. 17. Yüzyıl: William Harvey ve Fonksiyonel Dinamikler
Kan dolaşımını keşfetmesiyle tanınan William Harvey (1578–1657), kas-iskelet sistemi dinamiklerini de araştırdı. Dirsek fleksiyonunu ve ekstansiyonunu kontrol etmede biceps brachii ve triceps brachii arasındaki etkileşimi tanımladı. Harvey’in fonksiyona odaklanması, Vesalius’un yapısal içgörülerini tamamlayarak hareketin klinik değerlendirmesini zenginleştirdi.
5. 19. Yüzyıl: Eklem Spesifik Testlerin Geliştirilmesi
- yüzyılda, dirsek yaralanmaları için spesifik testlerin geliştirilmesiyle klinik ortopedide ilerlemeler görüldü. İngiliz cerrah Sir Astley Cooper (1768–1841), dirsek kırıkları ve çıkıkları için tanı tekniklerini tanımladı. Eklem manipülasyonu konusundaki pratik rehberi, doktorlara dirsek travmasını değerlendirmek ve tedavi etmek için yapılandırılmış yöntemler sağladı.
Bu arada, Fransız cerrah Guillaume Dupuytren (1777–1835) dirsekteki kontraktürleri ve sertliği belirlemek için manevralar sunarak klinik değerlendirmenin kapsamını genişletti.
6. 20. Yüzyılın Başları: Biyomekaniğin Ortaya Çıkışı
- yüzyılın başlarında biyomekaniğin bilimsel bir alan olarak ortaya çıkışına tanık olundu. Amerikalı cerrah Hugh Owen Thomas (1834–1891) dirsek yaralanmalarında immobilizasyonun önemini vurgulayarak kırıkları yönetmek için “Thomas ateli”ni tanıttı. Çalışmaları, tedaviyi yönlendirmek için fonksiyonel değerlendirmelere olan ihtiyacı vurguladı.
Aynı zamanda, İngiliz anatomist Grafton Elliot Smith, pronasyon ve supinasyon gibi ön kol hareketlerinin anlaşılmasını ilerletti ve bunların yarıçap ve ulna arasındaki eklemlenmeye olan bağımlılığını ayrıntılı olarak açıkladı. Bu içgörüler, rotasyonel hareketler için klinik testleri geliştirdi.
7. Modern Çağ: Standardizasyon ve Görüntüleme Entegrasyonu
- yüzyılın ortalarına doğru, klinik dirsek muayenesi standardize edildi. Taşıma açısının değerlendirilmesi, valgus ve varus stres testleri ve hareket aralığı değerlendirmeleri (fleksiyon, ekstansiyon, pronasyon ve supinasyon) gibi teknikler tıp eğitiminde kodlandı.
X-ışınları, bilgisayarlı tomografi (BT) ve manyetik rezonans görüntüleme (MRI) gibi görüntüleme yöntemlerinin ortaya çıkışı dirsek tanılarını dönüştürdü. Örneğin:
- Medial epikondilit (golfçü dirseği) ve lateral epikondilit (tenisçi dirseği) gibi yumuşak doku yaralanmalarını değerlendirmek için MRI vazgeçilmez hale geldi.
- Dinamik ultrason, tendon ve bağ bütünlüğünün gerçek zamanlı değerlendirilmesine olanak tanıyarak klinik muayeneyi geliştirdi.
8. 21. Yüzyıl: Fonksiyonel ve Nörolojik Odak
Son yıllarda nörofizyolojinin entegrasyonu, ulnar sinir sıkışması (kübital tünel sendromu) ve radyal tünel sendromu gibi durumların anlaşılmasını ilerletmiştir. Tinel işareti ve Froment işareti gibi fonksiyonel testler, klinik muayenenin temel bileşenleri haline gelmiştir.
Aynı zamanda, biyomekanik ve robotikteki ilerlemeler, goniometre ve dinamometre gibi cihazların hareket aralığı ve kuvvetin hassas ölçümlerini sağlamasıyla dirsek hareketlerinin değerlendirmelerini iyileştirmiştir.
İleri Okuma
- Hippocrates. (c. 400 BC). Corpus Hippocraticum.
- Galen. (2nd Century AD). De anatomicis administrationibus.
- Vesalius, A. (1543). De Humani Corporis Fabrica Libri Septem. Basel: Johannes Oporinus.
- Harvey, W. (1628). Exercitatio anatomica de motu cordis et sanguinis in animalibus. Frankfurt: William Fitzer.
- Cooper, A. (1824). A Treatise on Dislocations and Fractures of the Joints. London: Longman, Hurst, Rees, Orme, and Brown.
- Dupuytren, G. (1834). Treatise on Lesions of Bones.
- Thomas, H. O. (1887). Diseases of the Hip, Knee, and Ankle Joints. Liverpool: T. Dobb & Co.
- Smith, G. E. (1912). The Role of the Forearm in Pronation and Supination. Journal of Anatomy, 46(1), 54–72.
- Morrey, B. F. (1993). The Elbow and Its Disorders. Philadelphia: W.B. Saunders.
- McNally, E. G. (2001). Ultrasound of the Small Joints of the Hands and Feet: Current Status. Skeletal Radiology, 30(1), 1–15.
- Walz, D. M., Newman, J. S., Konin, G. P., & Ross, G. (2010). Epicondylitis: Pathogenesis, Imaging, and Treatment. Radiographics, 30(1), 167–184.
- O’Driscoll, S. W., Morrey, B. F., & Korinek, S. (2011). Elbow Instability. Clinical Orthopaedics and Related Research, 469(7), 1959–1969.
- Schreiber, J. J., & Hotchkiss, R. N. (2016). Comprehensive Anatomy of the Elbow for Clinicians. Current Reviews in Musculoskeletal Medicine, 9(3), 236–248.
- Collins, J. D., & Schwartz, S. (2020). Advances in Diagnostic Imaging of Elbow Pain. Current Radiology Reports, 8(1), 1–11.
