İçindekiler
1. Tanım ve Etimoloji
Etimoloji:
- dys-: Yunanca kökenli önek, “işlevsiz” veya “bozulmuş” anlamında.
- arthr-: Yunanca “arthron”, “eklem”, dolaylı olarak “artikulasyon” (konuşma sesi üretimi).
- -ia: Yunanca son ek, isim yapmak için kullanılır.
Tanım:
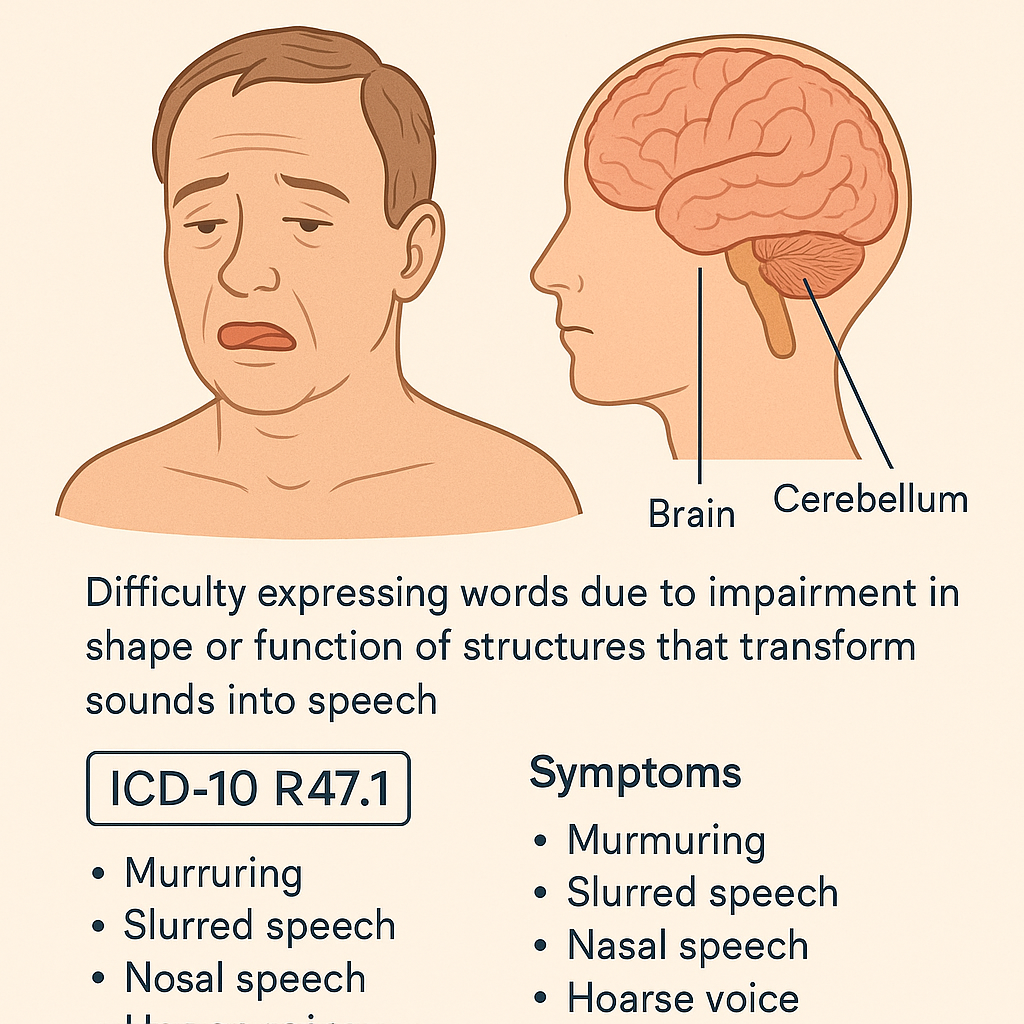
Dizartri, konuşmanın motor kontrolünden sorumlu sinir-kas mekanizmalarının merkezi sinir sistemi (MSS) hasarı nedeniyle bozulması sonucu ortaya çıkan bir motor konuşma bozukluğudur. Sözcüklerin netliği, akıcılığı, ritmi, ses perdesi ve ses düzeyi gibi özelliklerde bozulma olur.
2. Nörolojik Temel ve Patofizyoloji
- Beyin sapı, beyincik, bazal ganglionlar, motor korteks ve piramidal/ekstrapiramidal yollar gibi konuşma üretimini sağlayan merkezi bölgelerin hasarı sonucu oluşur.
- Kraniyal sinirler (özellikle CN V, VII, IX, X, XII) etkilenebilir.
- Kasların kasılmasında yer alan nörotransmitterlerin (özellikle asetilkolin) iletim bozuklukları da rol oynar.
- Miyastenia gravis gibi nöromüsküler iletim bozuklukları da dizartriye neden olabilir.
3. Epidemiyoloji
- Dizartrinin genel popülasyondaki prevalansı kesin bilinmemektedir.
- Amyotrofik lateral skleroz (ALS) hastalarının yaklaşık %30’unda görülür.
- İnme sonrası dizartri görülme oranı %8–60 arasında bildirilmektedir.
- Parkinson hastalığı olan bireylerde hipokinetik dizartri oldukça yaygındır.
4. Klinik Tipleri (Dizartri Alt Tipleri)
- Spastik Dizartri
- Üst motor nöron hasarına bağlı.
- Zorlanmış, monoton, yavaş konuşma ve hiperrefleksi.
- Flasid Dizartri
- Alt motor nöron hasarına bağlı.
- Hipotonik ses, burundan konuşma (nazalite), artikülasyon bozuklukları.
- Ataksik Dizartri
- Beyincik lezyonlarıyla ilişkili.
- Konuşma temposunda düzensizlik, patlayıcı sesler.
- Hipokinetik Dizartri
- Bazal gangliyon patolojileri, özellikle Parkinson.
- Monoton ton, düşük ses seviyesi, hızlanma ve artikülasyon bozukluğu.
- Hiperkinetik Dizartri
- Huntington hastalığı gibi durumlarda.
- Ani, istemsiz hareketlerle kesintili konuşma.
- Karışık Dizartri
- En sık tiptir.
- ALS’de görülen spastik + flasid dizartri kombinasyonu örnektir.
5. Belirti ve Bulgular
- Mırıldanarak konuşma, kelimeleri geveleme.
- Monoton tonlama veya aşırı tonlama.
- Burundan veya boğuk sesle konuşma.
- Yavaş veya hızlanmış konuşma.
- Düşük ses düzeyi, bozulmuş artikülasyon.
6. Ayırıcı Tanı
- Apraksi: Kaslar sağlamdır, motor planlamadaki bozulma nedeniyle konuşma hareketleri sekteye uğrar.
- Afazi: Dilin üretim veya anlama bozukluğudur; dizartri ile birlikte olabilir.
- Anartri: Konuşma üretiminin tamamen kaybı.
7. Nedenler ve İlişkili Durumlar
- Serebrovasküler olaylar (inme): Laküner inme dizartriyle sık ilişkilidir (%52,9).
- Travmatik beyin hasarı
- Tümörler
- Nörodejeneratif hastalıklar: ALS, Parkinson, Multipl Skleroz
- Metabolik ve toksik nedenler: İlaçlar (lityum, fenitoin, irinotekan, karbamazepin, trifluoperazin, botulinum toksin A)
- Otoimmün hastalıklar: Miyastenia gravis
8. Psikojenik Etkenler ve Anksiyete
- Anksiyete ve stres, konuşma akışında bozulmalara neden olabilir ancak bu durumlar gerçek dizartri ile karıştırılmamalıdır.
- Anksiyeteye bağlı konuşma zorlukları geçicidir ve nörolojik bulgularla birlikte görülmez.
9. Tanı ve Değerlendirme
- Nörolojik değerlendirme
- Konuşma-dil terapisti ile konuşma değerlendirmesi
- Görüntüleme: MRI, BT (beyin lezyonlarının lokalizasyonu)
- Laboratuvar testleri: Kan, idrar, BOS analizi
- Nöropsikolojik testler: Eşlik eden kognitif bozukluklar için
- Elektrofizyolojik testler: EMG, sinir iletim çalışmaları
10. Tedavi Yöntemleri
- Konuşma terapisi:
- Yavaşlatılmış konuşma eğitimi
- Ses yüksekliği ve artikülasyon egzersizleri
- Nefes kontrolü teknikleri
- Yardımcı teknolojiler:
- Alfabe tahtaları
- Ses amplifikatörleri
- Bilgisayar destekli konuşma sistemleri (ör. AAC cihazları)
- Medikal tedavi:
- Altta yatan hastalığa yönelik (ör. Parkinson’da dopamin agonistleri)
- İlaçların yan etkilerine dikkat (dizartriye yol açan ilaçlar)
- Cerrahi müdahale: Bazı ses kutusu ya da dil anomalileri durumlarında
11. Günlük Yaşam Üzerindeki Etkileri
- Konuşma bozukluğu nedeniyle sosyal izolasyon ve özgüven kaybı
- İş hayatı, sosyal etkileşim ve psikolojik durum olumsuz etkilenebilir
- Erken müdahale, multidisipliner destek ve psikososyal rehabilitasyon önemlidir
12. ICD-10 Kodlaması
- ICD-10 Kodu: R47.1 – Disartri ve anartri
Keşif
1. Antik Dönem: İlk Gözlemler
Konuşma bozukluklarına ilişkin en eski gözlemler, Antik Mısır ve Yunan metinlerinde yer alır. Özellikle Hipokrat’a (MÖ 460–370) atfedilen metinlerde beyin hasarının konuşma üzerinde etkili olduğu gözlemlenmiştir. Ancak bu dönemde “dizartri” terimi mevcut değildi; konuşma kaybı veya bozuklukları genel anlamda “aphonia” ya da “anaudia” olarak tanımlanıyordu.
2. Orta Çağ ve Rönesans Dönemi: Ruhsal ve Teolojik Açıklamalar
Orta Çağ’da konuşma bozuklukları sıklıkla ruhsal nedenlere, mistik güçlere veya Tanrısal cezalara bağlanmıştır. Bu nedenle somut nörolojik açıklamalar oldukça sınırlıdır. Ancak Avicenna (İbn Sina, 980–1037) gibi İslam tıbbının öncülerinde konuşma bozukluklarının beyin ve sinir sistemiyle ilişkili olabileceği belirtilmiştir.
3. 17.-18. Yüzyıllar: Beyinle Konuşma İlişkisi
Thomas Willis (1621–1675), beynin konuşma üretimindeki rolünü tanımlayan ilk modern nörologlardan biri olarak kabul edilir. 17. yüzyılın sonlarına doğru, serebral korteksin motor kontrol üzerindeki etkisi bilimsel olarak kabul edilmeye başlanmıştır. Ancak hâlâ konuşma bozuklukları net şekilde sınıflandırılmamıştır.
4. 19. Yüzyıl: Nörolojik Temellerin Gelişimi ve İlk Sınıflamalar
Paul Broca (1824–1880) ve Carl Wernicke (1848–1905) gibi nörologlar, konuşma ile ilgili kortikal alanları tanımlamış ve konuşma bozukluklarını nörolojik lezyonlarla ilişkilendirmiştir. Bu dönemde afazi tanımlanırken, konuşma kaslarının hareket kontrolüne bağlı bozukluklara da dikkat çekilmiştir.
- Paul Broca’nın frontal lobdaki lezyonla ilişkilendirdiği konuşma üretim bozukluğu (Broca afazisi), dizartri ile karıştırılsa da, nöroanatomik ayrım sürecinin temelini atmıştır.
- Duchenne de Boulogne (1806–1875), yüz kaslarının elektriksel uyarımıyla ilgili çalışmalarında, konuşma motor kaslarındaki zayıflıkları ayrıntılı olarak tanımlamıştır.
5. 20. Yüzyılın Başları: Dizartri Teriminin Ortaya Çıkışı ve Ayırt Edilmesi
- “Dysarthria” terimi, ilk kez 20. yüzyılın başlarında kullanılmaya başlanmıştır. Terim Yunanca kökenli olup, “bozulmuş eklemleme/konuşma” anlamındadır.
- Pierre Marie (1853–1940), afazi ve dizartri arasındaki farklara dikkat çeken çalışmalarıyla bilinir.
- 1920–1930’lu yıllarda, nörolojik konuşma bozuklukları üzerinde çalışan klinisyenler, dizartriyi afaziden ayırarak kendi nosolojik kategorisine yerleştirmiştir.
6. 1960–1970’ler: Sistematik Sınıflandırma ve Klinik Ölçütler
- Frederick L. Darley, Arnold E. Aronson ve Joe R. Brown’un 1960’larda Mayo Clinic’te gerçekleştirdikleri öncü çalışmalar, dizartriyi sistematik biçimde sınıflandıran ilk klinik-araştırma temelli çerçeveyi sunmuştur.
- 1969’da yayımlanan çalışmaları ile dizartri ilk kez spastik, flasid, ataksik, hipokinetik, hiperkinetik ve karışık alt tipler halinde tanımlanmıştır.
Bu sınıflandırma, dizartriye neden olan nörolojik lezyon bölgelerine göre ayrım yapılmasına olanak sağlamıştır ve hâlâ modern nörolojide temel referans noktasıdır.
7. 1980’lerden Günümüze: Nörogörüntüleme ve İleri Tanı Teknikleri
- MRI, fMRI, PET gibi ileri görüntüleme tekniklerinin gelişmesiyle, farklı dizartri türlerinin spesifik beyin bölgeleriyle olan ilişkisi daha hassas biçimde gösterilmiştir.
- Elektrofizyolojik yöntemler (EMG, sinir iletim çalışmaları) ile kas ve sinir düzeyindeki patolojiler tanımlanabilir hâle gelmiştir.
- Konuşma bozukluklarının tedavisinde kullanılan teknolojik araçlar (augmentatif ve alternatif iletişim – AAC sistemleri) geliştirilmiş, nöroteknoloji ve makine öğrenmesiyle tanı ve rehabilitasyon süreci dijitalleşmiştir.
8. Güncel Durum
Günümüzde dizartri, çok sayıda nörolojik hastalığın değerlendirilmesinde temel bir belirti olarak kabul edilmekte ve hem konuşma terapisi hem de multidisipliner nörolojik rehabilitasyon kapsamında ele alınmaktadır. Yeni araştırmalar, dizartrinin sosyal etkileri, nörolojik progresyon göstergesi olarak önemi ve teknolojik desteklerle yönetimi üzerine yoğunlaşmaktadır.
İleri Okuma
- Broca, P. (1861). Remarques sur le siège de la faculté du langage articulé. Bulletin de la Société Anatomique, 6, 330–357.
- Marie, P. (1906). Revision de la question de l’aphasie: La troisième convolution frontale gauche ne joue aucun rôle spécial dans la fonction du langage. Semaine médicale, 26, 241–247.
- Duchenne, G.-B. (1867). Physiologie des mouvements démontrée à l’aide de l’expérimentation électrique. Paris: J.-B. Baillière.
- Darley, F. L., Aronson, A. E., & Brown, J. R. (1969). Clustering of deviant speech dimensions in neurologic dysarthrias. Journal of Speech and Hearing Research, 12(3), 462–496.
- Darley, F. L., Aronson, A. E., & Brown, J. R. (1975). Motor Speech Disorders. W.B. Saunders Company.
- Duffy, J. R. (1995). Motor Speech Disorders: Substrates, Differential Diagnosis, and Management. Mosby.
- Kent, R. D., & Rosenbek, J. C. (1983). Prosodic disturbances and neurologic lesion. Brain and Language, 19(2), 259–291.
- Weismer, G. (2006). Motor speech disorders: Essays for Ray Kent. Plural Publishing.
- Hustad, K. C., Jones, T., & Dailey, S. (2003). Implementing speech supplementation strategies: effects on intelligibility and speech rate of individuals with chronic severe dysarthria. Journal of Speech, Language, and Hearing Research, 46(2), 462–474.
- Yorkston, K. M., Beukelman, D. R., Strand, E. A., & Hakel, M. (2010). Management of Motor Speech Disorders in Children and Adults (3rd ed.). Pro-Ed.
- Skodda, S., Grönheit, W., & Schlegel, U. (2012). Impairment of vowel articulation as a possible marker of disease progression in Parkinson’s disease. PLoS ONE, 7(2), e32132.
- McNeill, B. C., Gillon, G. T., & Dodd, B. (2009). Effectiveness of intervention for speech impairment in children with dysarthria: a review. Developmental Medicine & Child Neurology, 51(5), 364–376.
- Yorkston, K. M., Beukelman, D. R., Strand, E. A., & Hakel, M. (2010). Management of Motor Speech Disorders in Children and Adults (3rd ed.). Pro-Ed.
- Lansford, K. L., & Liss, J. M. (2014). Vowel acoustics in dysarthria: Mapping to perception. Journal of Speech, Language, and Hearing Research, 57(4), 1131–1147.
- Ballard, K. J., Robin, D. A., & McCabe, P. (2016). A treatment for dysarthria associated with Parkinson’s disease using the principles of motor learning. Journal of Speech, Language, and Hearing Research, 59(6), 1291–1303.
- Cummings, J. L. (2017). Clinical Neuropsychiatry. Elsevier. (Konuşma bozukluklarının nöropsikiyatrik temelleri üzerine)
- Ghosh, S. S., & McAuliffe, M. J. (2020). Advances in neuroimaging for speech motor disorders. Current Neurology and Neuroscience Reports, 20(6), 21.
- Hartelius, L., & Svensson, P. (2020). Speech and communication changes in neurodegenerative diseases: a review of the literature. Journal of Neurolinguistics, 55, 100905.