Miyokard Enfarktüsü (Latince: infarctus myocardii) yetersiz kan akımı nedeniyle kalp kası dokusunun ölümü ile karakterize tıbbi bir durumdur. Bu durum genellikle kalp kasına kan sağlayan koroner arterlerin daraldığı veya tıkandığı ve kalp kasının oksijen arzı ile talebi arasında bir dengesizliğe yol açan koroner arter hastalığı ile ilişkilidir.

İçindekiler
Patofizyoloji
Miyokard enfarktüsü (MI), koroner arter kan akışı ile kalbin kan ihtiyacı arasındaki dengesizlik nedeniyle meydana gelir ve miyokard dokusunda iskemi ve nekroza yol açar. Bu dengesizlik genellikle şunlardan kaynaklanır:
- Koroner yetmezlik: Genellikle aterosklerozdan kaynaklanan daralmış veya tıkanmış koroner arterler nedeniyle kan akışının azalması.
- Aşırı yük: Şiddetli efor, duygusal stres veya kalp iş yükünü artıran diğer durumlar gibi kalbin oksijen talebinin arzı aştığı durumlar.
MI tipik olarak şunları etkiler:
- Sol Ventrikül ve Septum (%95): Daha yüksek oksijen ihtiyacı ve daha geniş koroner arter beslemesi nedeniyle en sık bu bölgeler etkilenir.
- Sağ Ventrikül (%5): Daha düşük oksijen ihtiyacı ve farklı kan akımı nedeniyle daha az sıklıkla tutulur.
Miyokard Enfarktüsü Türleri
- Transmural Miyokard Enfarktüsü: Kalp duvarının tüm kalınlığını içerir, daha şiddetlidir, tipik olarak ST yükselmeli miyokard enfarktüsü (STEMI) ile ilişkilidir.
- Subendokardiyal Miyokard Enfarktüsü: Kalp duvarının yalnızca iç tabakasını etkiler, genellikle daha az şiddetlidir ve genellikle ST yükselmesiz miyokard enfarktüsü (NSTEMI) ile ilişkilidir.
Epidemiyoloji ve Komplikasyonlar
Miyokard enfarktüsünü takiben çeşitli komplikasyonlar ortaya çıkabilir:
- Ventriküler Fibrilasyon: Derhal tedavi edilmezse ani kardiyak ölümle sonuçlanabilecek, hayatı tehdit eden bir aritmidir. Ventriküler fibrilasyon riski, MI sonrası ilk 24 saat içinde en yüksek seviyededir.
- Kardiyojenik Şok: Hayati organların yetersiz perfüzyonuna yol açan, kalp debisinde ciddi bir düşüş. Geniş miyokardiyal hasar durumlarında ortaya çıkar.
- Kalp Ritmi Bozuklukları: Atriyal fibrilasyon, ventriküler taşikardi ve ventriküler fibrilasyon dahil.
- Kalp Duvarı Yırtılması: Kalp kasının yırtıldığı, kalp tamponadına ve ani ölüme yol açan feci bir komplikasyondur.
- Parietal Trombüs Oluşumu (%50): Kalp içinde embolik olaylara yol açabilen kan pıhtısı oluşumu.
- Kalp Duvarı Anevrizması (%10): Zayıflamış doku nedeniyle kalp duvarının şişmesi veya dışarı çıkması.
- Papiller Kas Rüptürü ve Mitral Yetmezliği (%1): Akut mitral kapak yetersizliği ve kalp yetmezliğine yol açar.
- Perikardit (%30): Perikardın iltihaplanması, genellikle göğüs ağrısı ve diğer iltihap belirtileri şeklinde ortaya çıkar.
Klinik Belirtiler
- Semptomlar: MI’nın en yaygın semptomu iskemik göğüs ağrısıdır; tipik olarak göğüste basınç benzeri, sıkışma veya yanma şeklinde ağrı olarak tanımlanır ve genellikle sol kola, boyuna veya çeneye yayılır.
- İskemik EKG Değişiklikleri: Elektrokardiyogramda (EKG) ST yükselmesi, T dalgası inversiyonu ve patolojik Q dalgaları (Pardee Q) gibi karakteristik değişiklikler.
Teşhis
Miyokard enfarktüsünün teşhisi şunları içerir:
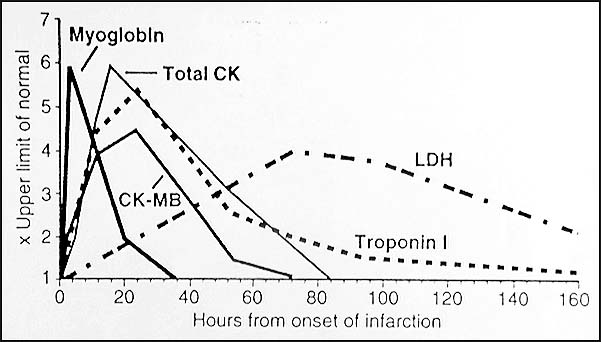
- Laboratuvar Testleri: Miyokardiyal hasarı takiben yükselen kandaki kardiyak biyobelirteçlerin ölçümü. Bunlar şunları içerir:
- Troponin-T: Miyokard hasarı için en spesifik ve hassas belirteçtir, genellikle MI’dan sonraki saatler içinde yükselir ve günlerce yüksek kalır.
- Kreatin Kinaz-MB (CK-MB): Hasarlı miyokard hücrelerinden salınan bir enzimdir, tipik olarak MI’dan sonraki 4-6 saat içinde yükselir ve 2-3 gün içinde normalleşir.
- Laktat Dehidrojenaz (LDH): Daha az spesifiktir ancak yükseldiğinde miyokardiyal hasarı gösterebilir.
- Elektrokardiyogram (EKG): MI türlerinin teşhisinde ve ayırt edilmesinde önemli bir araçtır:
- ST Yükselmeli Miyokard Enfarktüsü (STEMI): Göğüs derivasyonlarında 0,1 mV’den büyük veya ekstremite derivasyonlarında 0,2 mV’den büyük ST yükselmesi ile karakterize edilir.
- Sağ Kalp Krizi: V1-V4 derivasyonlarında ST depresyonu ve kardiyak enzim testlerinde pozitif sonuç ile gösterilir.
https://path.upmc.edu/cases/case178/images/micro.JPG
Tedavi
Miyokard enfarktüsünün yönetimi, kalbin etkilenen bölgesine kan akışını yeniden sağlamaya ve daha fazla pıhtı oluşumunu önlemeye odaklanır. Tedavi stratejileri şunları içerir:
- Antikoagülan ve Antiplatelet Tedavi: Daha fazla trombüs oluşumunu önlemek ve kan akışını iyileştirmek için.
- Beta Blokerler: Kalp atış hızını ve kan basıncını düşürerek miyokardiyal oksijen ihtiyacını azaltmak için.
- ACE İnhibitörleri: Art yükü azaltmak ve MI sonrası kalp kasının yeniden şekillenmesini önlemek için.
- Statinler: Kolesterol seviyelerini düşürmek ve aterosklerotik plakları stabilize ederek tekrarlayan olay riskini azaltmak için.
Enfarktüs Sonrası Patoloji
Bir MI’yı takiben, hasarlı miyokard dokusu bir dizi patolojik değişikliğe uğrar:
- Nekrotik Doku Oluşumu: İnflamatuar yanıtın bir parçası olarak lökosit birikimi ile karakterize, saatler içinde ortaya çıkar.
- Granülasyon Dokusu Oluşumu: MI’dan 2-6 hafta sonra ortaya çıkar ve kalp iyileşmeye başladıkça gri-kırmızı doku ile karakterize edilir.
- Yara İzi Oluşumu: Tipik olarak 1-2 ay içinde ortaya çıkar ve nekrotik miyokardiyal dokunun yerini alan fibröz bir yara izi ile sonuçlanır.
Risk Faktörleri
Miyokard enfarktüsü riskini artıran faktörler şunlardır:
- Ateroskleroz: Koroner arterlerde kan akışının azalmasına yol açan plakların birikmesi.
- Kardiyak Hipertrofi: Oksijen ihtiyacını artıran ve iskemiyi şiddetlendirebilen kalp kasının büyümesi.
Tarih
Kalp krizi olarak da bilinen miyokard enfarktüsünün (MI) keşfi ve anlaşılması, tıbbi araştırma ve uygulamalardaki önemli dönüm noktalarıyla birkaç yüzyıl boyunca gelişmiştir. İşte miyokard enfarktüsünün keşfi ve anlaşılmasındaki önemli dönüm noktalarının bir zaman çizelgesi:
1. İlk Gözlemler ve Tanımlar (17. – 19. Yüzyıl)
- 17. Yüzyıl: “Kalp ağrısına” bağlı ilk belgelenmiş ani ölüm vakaları rapor edildi, ancak kesin nedeni bilinmiyordu.
- 1768: İngiliz doktor William Heberden, “Hastalıkların Tarihi ve Tedavisi Üzerine Yorumlar” adlı kitabında, genellikle miyokard enfarktüsünün habercisi olan anjina pektorisin (göğüs ağrısı) klinik semptomlarını tanımlamıştır.
- 1876: Alman bir patolog olan Adam Hammer, otopsiler sırasında aniden ölen hastalarda tıkalı koroner arterler gözlemleyerek koroner trombozu miyokard enfarktüsünün potansiyel bir nedeni olarak tanımladı.
2. Koroner Tıkanıklık Hipotezi ve İlk Çalışmalar (20. Yüzyılın Başları)
- 1910: Amerikalı bir doktor olan James Herrick, Journal of the American Medical Association’da (JAMA) “Koroner Arterlerin Ani Tıkanmasının Klinik Özellikleri” başlıklı dönüm noktası niteliğinde bir makale yayınladı. Miyokard enfarktüsüne bir koroner arterin aniden tıkanmasının neden olduğunu ve bunun da kalp kası dokusunun ölümüne yol açtığını öne sürdü. Bu hipotez, kalp krizi anlayışını tamamen işlevsel bozukluklar olmaktan çıkarıp tıkalı arterlere bağlı yapısal hasara dönüştürdü.
- 1912: Herrick bulgularını daha da detaylandırdı ve miyokard enfarktüsüne yol açan koroner trombozun klinik kanıtlarını sunarak göğüs ağrısının erken teşhis ve yönetiminin önemini vurguladı.
3. Elektrokardiyogram (EKG) ve Tanısal Gelişmeler (1920’ler – 1940’lar)
- 1920’ler: Elektrokardiyogramın (EKG) klinik uygulamada kullanımı yaygınlaştı. EKG, kalpteki elektriksel aktivite değişikliklerini kaydederek miyokardiyal iskemi ve enfarktüsün invazif olmayan bir şekilde tespit edilmesini sağladı.
- 1928: İngiliz kardiyolog Henry Thomas, EKG’deki ST-segment değişikliklerinin miyokard enfarktüsünün göstergesi olduğunu gösterdi ve bu da teşhisin doğruluğunu büyük ölçüde artırdı.
- 1930’lar – 1940’lar: 12 derivasyonlu EKG sisteminin geliştirilmesi, kalp içindeki miyokard enfarktüsü bölgesini lokalize etme yeteneğini daha da geliştirerek tanısal kesinliği artırdı.
4. Koroner Bakım Ünitelerinin Tanıtımı (1960’lar)
- 1960’lar: Koroner bakım üniteleri (CCU) kavramı ilk olarak Danimarka’da ve daha sonra Amerika Birleşik Devletleri’nde ortaya çıktı. Bu özel hastane birimleri, akut miyokard enfarktüsü geçiren hastaları yakından izlemek, aritmiler ve kardiyojenik şok gibi komplikasyonları yönetmek ve erken müdahale yoluyla hayatta kalma oranlarını artırmak için tasarlanmıştır.
- 1967: Amerika Birleşik Devletleri’ndeki ilk CCU, Kansas City, Missouri’deki Bethany Hastanesi’nde Dr. Desmond Julian tarafından kurulmuştur. CCU’ların devreye girmesi, miyokard enfarktüsü ile ilişkili ölüm oranlarını önemli ölçüde azaltmıştır.
5. Trombolitik Tedavi ve Reperfüzyon Stratejileri (1980’ler – 1990’lar)
- 1980’ler: Streptokinaz ve doku plazminojen aktivatörü (tPA) gibi trombolitik tedavinin kullanımı, akut miyokard enfarktüsü için standart tedavi haline geldi. Bu ilaçlar koroner arterlerdeki kan pıhtılarını çözerek kan akışını yeniden sağlamayı ve kalp kası hasarını en aza indirmeyi amaçlıyordu.
- 1990’lar: Anjiyoplasti ve stent yerleştirmeyi içeren perkütan koroner girişim (PCI), miyokard enfarktüsü için etkili bir tedavi olarak popülerlik kazandı. PCI, genellikle trombolitik tedavi veya antiplatelet ajanlarla birlikte, tıkalı arterleri mekanik olarak açarak kan akışını hızla geri kazandırır.
6. Kardiyak Biyobelirteçler ve Gelişmiş Görüntüleme (1990’lar – 2000’ler)
- 1990’lar: Troponin gibi son derece hassas kardiyak biyobelirteçlerin geliştirilmesi, miyokard enfarktüsünün teşhisinde devrim yaratmıştır. Kandaki troponin seviyeleri kalp kası hasarından sonraki saatler içinde yükselir ve miyokard hasarının güvenilir bir göstergesi olur.
- 2000’ler: Koroner bilgisayarlı tomografi anjiyografi (CCTA) ve kardiyak manyetik rezonans görüntüleme (CMR) gibi gelişmiş görüntüleme teknikleri, koroner arterlerin görüntülenmesini ve miyokardiyal hasarın değerlendirilmesini geliştirerek daha doğru tanı ve risk sınıflandırmasına olanak sağladı.
7. Modern Yönetim ve Önleme Stratejileri (2000’ler – Günümüz)
- 2000’ler – Günümüz: Antiplatelet ajanlar, beta-blokerler, ACE inhibitörleri ve statinler dahil olmak üzere farmakolojik tedavilerde devam eden gelişmeler, miyokard enfarktüsü geçiren hastaların sonuçlarını iyileştirmiştir. Bu ilaçlar daha fazla pıhtı oluşumunu önlemeye, kalbin iş yükünü azaltmaya ve kolesterol seviyelerini düşürmeye yardımcı olmaktadır.
- 2010’lar – Günümüz: Sigarayı bırakma, egzersiz ve diyet değişiklikleri gibi yaşam tarzı değişikliklerine ve önleyici tedbirlere yapılan vurgu, miyokard enfarktüsü riskini yönetmenin ve azaltmanın ayrılmaz bir parçası haline gelmiştir.
İleri Okuma
- Antman, E.M., Anbe, D.T., Armstrong, P.W., Bates, E.R., Green, L.A., Hand, M., … & Alpert, J.S. (2004). “ACC/AHA guidelines for the management of patients with ST-elevation myocardial infarction.” Circulation, 110(9), 588-636.
- Yellon, D.M., & Hausenloy, D.J. (2007). “Myocardial reperfusion injury.” New England Journal of Medicine, 357(11), 1121-1135.
- Task Force on the management of ST-segment elevation acute myocardial infarction of the European Society of Cardiology (ESC) (2017). “2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation.” European Heart Journal, 39(2), 119-177.
- Thygesen, K., Alpert, J.S., Jaffe, A.S., Chaitman, B.R., Bax, J.J., Morrow, D.A., … & White, H.D. (2018). “Fourth Universal Definition of Myocardial Infarction.” Journal of the American College of Cardiology, 72(18), 2231-2264.
