- Konus: Latince conus, “koni” anlamına gelir. Bu terim, yapının şekline işaret eder.
- Medullaris: Latince medulla kelimesinden türetilmiştir; “öz”, “iliğin merkezi” anlamında kullanılır. Medullaris, “iliğe ait” demektir.
Bu bağlamda conus medullaris, “omurilik iliğinin koni biçimindeki ucu” anlamına gelir. Terim, ilk olarak 18.–19. yüzyıldaki anatomi çalışmalarında kullanılmıştır.
İçindekiler
1. Anatomik Temel: Konus Medullaris Nedir?
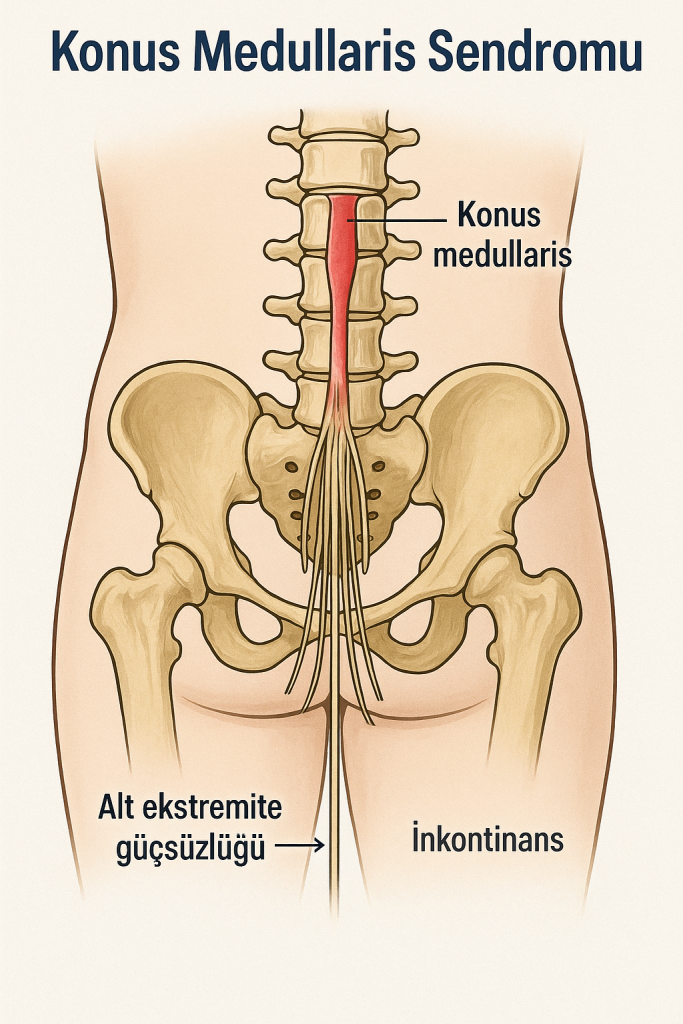
Konus medullaris, omuriliğin alt ucunda, genellikle L1–L2 vertebra düzeyinde yer alan konik yapıdır. Bu anatomik bölge, özellikle sakral segmentleri (S3–S5) içeren spinal kordun terminal kısmıdır. Burada yer alan sinir kökleri başlıca şu işlevleri üstlenir:
- Alt ekstremitelerin distal motor kontrolü
- Perineal duyusal innervasyon
- Mesane, barsak ve cinsel fonksiyonların otonom kontrolü
Konus medullarisin hasarı, bu segmentlere ait motor, duyusal ve otonomik işlevlerin bozulmasına yol açar.
2. Konus Medullaris Sendromunun Klinik Özellikleri
Konus medullaris sendromu, bu bölgedeki spinal kord yapılarının etkilenmesi sonucu ortaya çıkan nörolojik bulgular bütünüdür. Belirtiler çoğunlukla ani başlangıçlıdır.
2.1. Motor Bulgular
- Genellikle asimetrik olmayan ve hafif dereceli alt ekstremite güçsüzlüğü (özellikle proksimal kaslarda)
- Ayak bileği reflekslerinde azalma veya kayıp
- Zaman zaman spastisite yerine hipotonik veya areflektik motor patern
2.2. Duyusal Bulgular
- Perianal bölgede (S3–S5 dermatomları) “saddle anesthesia” (eyer tarzı uyuşukluk)
- Cinsel organlarda duyusal kayıp
2.3. Otonom Bozukluklar
- Mesane disfonksiyonu (örneğin, idrar retansiyonu veya inkontinans)
- Barsak disfonksiyonu (örneğin, fekal inkontinans)
- Cinsel işlev bozuklukları (erektil disfonksiyon, anorgazmi)
3. Ayırıcı Tanıda Konus Medullaris ile Cauda Equina Sendromu Farkı
Konus medullaris sendromu, cauda equina sendromuna benzer semptomlar gösterebilir ancak bazı önemli farklar mevcuttur:
| Özellik | Konus Medullaris Sendromu | Cauda Equina Sendromu |
|---|---|---|
| Başlangıç | Genellikle ani | Genellikle kademeli |
| Ağrı | Daha az belirgin | Belirgin lumbosakral ağrı |
| Motor kayıp | Simetrik, proksimal kaslarda | Asimetrik, daha belirgin distal |
| Refleksler | Arefleksi yaygın | Arefleksi sınırlı |
| Mesane/barsak etkilenimi | Erken ve belirgin | Geç ortaya çıkabilir |
| Duyusal kayıp | S3–S5 dermatomları | Lumbosakral dermatomlar |
4. Etiyolojik Nedenler
Konus medullaris sendromuna yol açabilecek başlıca nedenler şunlardır:
- Travma: L1-L2 düzeyindeki omurilik yaralanmaları
- Tümörler: Ependimom, astrositom, metastatik lezyonlar
- Enfeksiyonlar: Tuberkülom, spinal apseler
- Vasküler olaylar: Spinal infarkt, arteriovenöz malformasyonlar
- Disk hernisi: Özellikle L1–L2 düzeyinde santral disk herniasyonu
- Konjenital anomaliler: Tethered cord sendromu
5. Tanı Yöntemleri
5.1. Nörolojik Muayene
- Perianal duyusal kaybın değerlendirilmesi
- Anal tonusun ve istemli anal kontraksiyonun kontrolü
- Derin tendon reflekslerinin testi
5.2. Görüntüleme
- MRI (Lumbosakral): Spinal kordun terminal kısmının, çevre sinir köklerinin ve omurga yapılarının detaylı değerlendirilmesi
- BT miyelografi: Cerrahi öncesi anatomik detaylandırma gerektiğinde
5.3. Nörofizyolojik Testler
- EMG: Alt motor nöron hasarı hakkında bilgi verebilir
- Pudendal sinir uyarımı
6. Tedavi Yaklaşımı
6.1. Nedene Yönelik Müdahale
- Cerrahi dekompresyon: Tümör, travma ya da herniasyon durumlarında acil müdahale gerekebilir
- Antibiyotik tedavisi: Enfeksiyon varlığında
- Steroid tedavisi: Enflamatuar durumlarda
6.2. Destekleyici Tedavi
- Mesane eğitimi veya kateterizasyon
- Barsak alışkanlıklarının düzenlenmesi
- Fizik tedavi ve rehabilitasyon: Motor kayıpların düzeltilmesi ve kontraktürlerin önlenmesi amacıyla
- Psikososyal destek: Cinsel işlev bozukluğu ve yaşam kalitesi etkilenimi için
7. Prognoz
Prognoz, hasarın derecesi ve tedaviye başlama süresiyle doğrudan ilişkilidir. Konus medullaris hasarı genellikle geri dönüşü daha sınırlı olan, otonom fonksiyonlarda kalıcı hasar riski daha yüksek bir tablodur. Erken tanı ve müdahale, fonksiyonel iyileşmeyi belirgin ölçüde etkiler.
Keşif
Konus medullaris sendromu, anatomik olarak omuriliğin terminal segmenti olan conus medullaris bölgesine ait nörolojik bozuklukların tanımlandığı klinik bir sendromdur. Bu sendromun keşfi, doğrudan tek bir kişiye ya da tarihe atfedilemese de, 19. yüzyıldan itibaren omurilik anatomisinin ve klinik nörolojik sendromların sistematik olarak incelenmeye başlanmasıyla paralel olarak gelişmiştir.
1. Anatominin Tanımlanması
- 17. yüzyılda Thomas Willis ve diğer erken anatomistler, omuriliğin bölümlerini tanımlamaya başlamışlardır. Ancak konus medullarisin ayrı bir anatomik yapı olarak tanımlanması daha geç tarihlidir.
- 19. yüzyıl ortalarında, Alman anatomist ve nörolog Wilhelm Heinrich Erb (1840–1921) ve çağdaşları, spinal segmentlerin nörolojik işlevlerini haritalandırmaya başlamıştır.
2. Klinik Sendrom Olarak Tanımlanması
- Konus medullaris sendromuna ait karakteristik belirtiler (mesane/barsak disfonksiyonu, perianal anestezi vb.) ilk olarak 19. yüzyılın sonları ile 20. yüzyılın başlarında, spinal travmalar ve lomber disk hernilerinin klinik tabloları içinde raporlanmıştır.
- 1930’lar ve 1940’larda, omurilik tümörleri ve yaralanmalarına dair yayınlarda bu bölgenin hasarına bağlı klinik sendromlar açık şekilde tanımlanmıştır.
- 1949 yılında Mixter ve Barr, lomber disk hernisinin sinir kökleri üzerindeki etkilerini tanımlarken, cauda equina ile birlikte konus medullaris sendromunu da tanımlamışlardır.
3. Ayırıcı Tanının Netleşmesi
- 1960’lar–1980’ler arasında konus medullaris sendromu ile cauda equina sendromu arasındaki farklar daha açık biçimde literatürde yer almaya başlamıştır.
- Özellikle radyolojik görüntüleme (BT, ardından MR) tekniklerinin gelişmesiyle birlikte, bu iki sendromun anatomik ve klinik ayrımı daha net yapılabilmiştir.
İleri Okuma
- Mixter, W. J., & Barr, J. S. (1934). Rupture of intervertebral disc with involvement of the spinal canal. New England Journal of Medicine, 211(5), 210–215.
- Barr, J. S. (1949). Lumbar disk lesions and low back pain. Journal of the American Medical Association, 140(6), 469–475.
- Sandoz, R. (1954). The cauda equina syndrome: A clinical study. Journal of Neurology, Neurosurgery, and Psychiatry, 17(4), 245–252.
- Nadkarni, T. D., & Goel, A. (2005). Conus medullaris and cauda equina tumors: A study of 105 cases. Journal of Clinical Neuroscience, 12(6), 583–587.
- Aminoff, M. J., & Goodin, D. S. (2005). Neurology and General Medicine. Elsevier.
- Gitelman, D. R., et al. (2007). Spinal cord infarction: diagnosis and management. Current Opinion in Neurology, 20(6), 712–716.
- Costigan, M., Scholz, J., & Woolf, C. J. (2009). Neuropathic pain: a maladaptive response of the nervous system to damage. Annual Review of Neuroscience, 32, 1–32.
- Harrington, M. R., et al. (2011). Cauda equina and conus medullaris syndromes: early recognition and radiologic diagnosis. American Journal of Neuroradiology, 32(5), 883–889.
- Lenehan, B., et al. (2012). Spinal cord injury: pathophysiology, diagnosis, and emergent management. Journal of Spinal Disorders & Techniques, 25(4), 233–240.
- Minagar, A., & Alexander, J. S. (2013). Disorders of the spinal cord. Handbook of Clinical Neurology, 110, 1073–1091.
- Houten, J. K., & Errico, T. J. (2015). Cauda equina syndrome. Neurosurgery Clinics of North America, 26(1), 77–85.
- Yadav, R., et al. (2020). Differentiating cauda equina syndrome and conus medullaris syndrome: review of the literature. Asian Spine Journal, 14(5), 812–819.