Yaşa bağlı makula dejenerasyonu (AMD), yüksek çözünürlüklü renkli görme için çok önemli olan merkezi retinanın (makula lutea) ilerleyici, dejeneratif bir durumudur. 65 yaş ve üzeri bireylerde geri döndürülemez görme kaybının önde gelen nedenlerinden biri olan AMD, yaşam kalitesini önemli ölçüde etkiler ve büyük bir halk sağlığı sorunu oluşturur.
İçindekiler
Epidemiyoloji
Yaşa bağlı makula dejenerasyonu (AMD), 65 yaş üstü bireylerde görme bozukluğu ve körlüğün başlıca nedeni olarak kabul edilir ve epidemiyolojik özellikleri hem demografik eğilimleri hem de çok faktörlü bir etiyolojiyi yansıtır.
Yaşa Bağlılık ve Yaygınlık Oranları
- Yaşa Bağlılık: AMD’nin yaygınlığı yaşla birlikte belirgin şekilde artar. Nüfus temelli çalışmalar, hem erken hem de ileri AMD riskinin yaşamın her bir on yılında arttığını tutarlı bir şekilde göstermiştir. Genel olarak, erken AMD 50 yaş ve üzeri bireylerin yaklaşık %8-10’unda tespit edilirken, 75 yaş üstü bireylerde yaygınlık oranları belirli popülasyonlarda %30’u aşabilir.
- İleri AMD: Erken AMD’den daha az yaygın olmasına rağmen, ileri evre AMD (hem coğrafi atrofi hem de neovasküler AMD’yi içerir) ciddi görme kayıplarının çoğundan sorumludur. Tahminler, ileri AMD’nin yaşlı nüfusun yaklaşık %1-3’ünü etkilediğini, ancak görsel işlev üzerindeki etkisinin orantısız bir şekilde yüksek olduğunu göstermektedir.
Etnik ve Coğrafi Değişkenlik
- Etnik Farklılıklar: Epidemiyolojik veriler, AMD’nin Afrika veya Asya kökenlilere kıyasla Avrupa kökenli bireylerde daha yaygın olduğunu ortaya koymaktadır. Kafkasyalı popülasyonlar genellikle drusen oluşumu ve ileri AMD’ye ilerleme oranlarında daha yüksek oranlar sergilerken, Afrikalı Amerikalılar önemli ölçüde daha düşük bir yaygınlığa sahip olma eğilimindedir. Asyalı kohortlardan gelen yeni veriler, değişken yaygınlık oranlarına işaret etmektedir; bazı çalışmalar, AMD’nin genel oranlarının daha düşük olduğunu, ancak belirli bölgelerde neovasküler alt tipin görülme sıklığının arttığını öne sürmektedir.
- Coğrafi Farklılıklar: AMD yaygınlığında, genetik geçmiş, çevresel maruziyetler ve yaşam tarzı farklılıkları gibi faktörlerden etkilenen bölgesel farklılıklar gözlemlenmiştir. Rotterdam Çalışması (Hollanda’da yürütülmüştür) ve Blue Mountains Göz Çalışması (Avustralya’da yürütülmüştür) gibi çalışmalar, bu coğrafi eğilimleri gösteren kapsamlı veriler sunmaktadır.
Cinsiyet Değerlendirmeleri
- Cinsiyet Farklılıkları: Bazı epidemiyolojik çalışmalar kadınlarda AMD’nin biraz daha yaygın olduğunu öne sürse de, bu gözlem genellikle içsel bir biyolojik duyarlılıktan ziyade kadınların daha uzun ortalama yaşam süresine atfedilir.
Küresel Yük ve Gelecek Projeksiyonları
- Küresel Trendler: Dünya çapında artan yaşam beklentileriyle birlikte, AMD’den etkilenen bireylerin mutlak sayısının önemli ölçüde artması öngörülmektedir. Son küresel tahminler, 2020’lerin başında yaklaşık 196 milyon bireyin AMD’ye sahip olabileceğini gösterirken, bu sayının 2040 yılına kadar yaklaşık 288 milyona ulaşmasının beklendiğini göstermektedir. Bu tür projeksiyonlar, AMD’nin yönetimi ve tedavisiyle ilişkili artan halk sağlığı ve ekonomik zorluklarının altını çizmektedir.
- Halk Sağlığı Etkisi: AMD’nin özellikle yaşlı yetişkinler arasında yüksek yaygınlığı, onu görme bozukluğunun genel yüküne önemli bir katkıda bulunmaktadır. Sosyoekonomik çıkarımlar, doğrudan tıbbi maliyetleri, rehabilitasyon hizmetlerini ve yaşam kalitesi ve bağımsızlık üzerindeki daha geniş etkiyi kapsayarak önemlidir.
Risk Faktörleri ve Epidemiyolojik Çıkarımları
- Değiştirilebilir ve Değiştirilemez Faktörler: Yaş ve etnik kökenin etkisinin ötesinde, birkaç risk faktörü AMD’nin epidemiyolojisine katkıda bulunur. Sigara içmek, en tutarlı şekilde tanımlanan değiştirilebilir risk faktörlerinden biridir; genetik yatkınlıklar ise tamamlayıcı faktör H (CFH) genindeki polimorfizmler gibi bireysel duyarlılıkta kritik bir rol oynar. Hipertansiyon ve diyet kalıpları gibi diğer faktörler, AMD gelişimi ve ilerlemesi riskini daha da düzenler.
Patogenez ve Risk Faktörleri
AMD’nin patogenezi çok faktörlüdür. Yaş ilerledikçe, retina pigment epiteli (RPE) metabolik ve fagositik fonksiyonlarında bir düşüş gösterir ve RPE ile Bruch zarı arasında drusen olarak bilinen ekstraselüler birikintilerin birikmesine katkıda bulunur. Drusen, lipidlerden, proteinlerden ve inflamatuar medyatörlerden oluşur ve bunların boyutu ve birleşmesi hastalığın ilerlemesinin temel erken göstergeleridir (Curcio ve ark., 2010). Progresif RPE disfonksiyonu, merkezi makula içinde iyi tanımlanmış RPE kaybı bölgeleri ve ardından altta yatan koriokapillarisin incelmesi veya kaybı ile karakterize edilen lokalize coğrafi atrofi alanlarına (areolar atrofi) yol açabilir.

Genetik yatkınlık AMD patogenezinde önemli bir rol oynar ve tamamlayıcı faktör H (CFH) ve ARMS2/HTRA1 gibi genlerdeki polimorfizmler artan riskle güçlü bir şekilde ilişkilidir (Fritsche ve ark., 2016). Özellikle kronik sigara içimi ve ultraviyole ışığa uzun süre maruz kalma gibi çevresel faktörler de oksidatif stresi şiddetlendirerek RPE hasarını ve drusen oluşumunu hızlandırmada rol oynar.
Klinik Sınıflandırma
AMD genel olarak iki farklı formda sınıflandırılır:
Kuru (Atrofik) AMD
- Özellikler: Kuru AMD, drusen varlığı ve RPE ve fotoreseptör katmanlarının progresif coğrafi atrofisi ile işaretlenir.
- Klinik Belirtiler: Hastalar genellikle merkezi görme keskinliğinde kademeli bir düşüş, metamorfopsi (görsel bozulma), azalmış kontrast duyarlılığı ve merkezi skotomların gelişimi yaşarlar. Bu form AMD vakalarının yaklaşık %80’ini temsil eder.
Islak (Neovasküler) AMD
- Özellikler: Islak AMD, anormal kan damarlarının Bruch zarını deldiği, retinanın altında çoğaldığı ve eksüdasyon, kanama ve ödeme neden olduğu koroidal neovaskülarizasyonun (CNV) gelişimi ile karakterizedir.
- Klinik Belirtiler: Merkezi görme alanı üzerinde bir “gri perde”, önemli görme keskinliği kaybı ve parlamaya karşı artan hassasiyet gibi semptomların hızlı başlangıcı, ıslak AMD’yi tipikleştirir. İleri evrelerinde fibrotik skarlaşma merkezi görüşü daha da tehlikeye atar.
Tanı Modaliteleri
AMD’nin doğru tanısı, etkili yönetim için esastır. Tanısal çalışma genellikle şunları içerir:
- Oftalmoskopik Muayene: Genişletilmiş fundus muayenesi, drusen, RPE değişiklikleri ve atrofi alanlarının doğrudan görüntülenmesini sağlar.
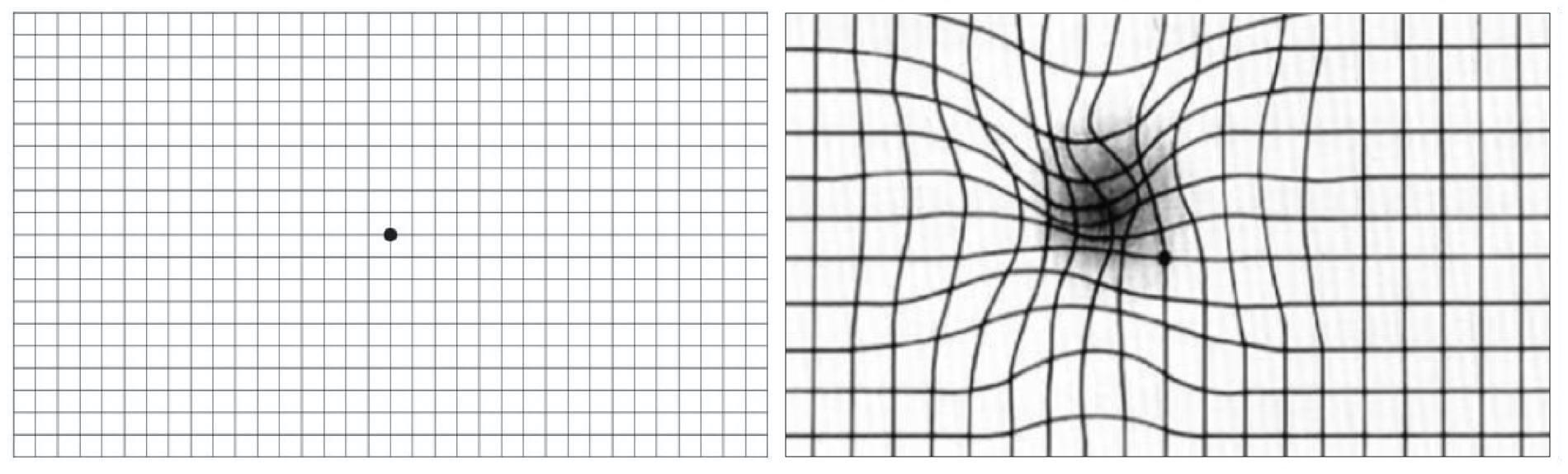
- Amsler Grid Testi: Hastalar merkezi görsel bozulmaları veya skotomları kendi kendilerine izlemek için bir Amsler grid kullanırlar.
- Optik Koherens Tomografi (OCT): OCT, retinanın yüksek çözünürlüklü, kesitsel görüntülerini sağlayarak retina incelmesi, sıvı birikimi ve erken neovasküler membranlar gibi ayrıntılı yapısal değişiklikleri ortaya çıkarır.
- Florescein ve İndosiyanin Yeşil Anjiyografi: Bu görüntüleme teknikleri, vasküler sızıntıyı ve anormal kan akışı modellerini vurguladıkları için CNV’yi tanımlamada ve karakterize etmede çok önemlidir.
Terapötik Stratejiler
Şu anda AMD için kesin bir tedavi yoktur ve tedavi stratejileri büyük ölçüde hastalığın ilerlemesini yavaşlatmayı ve kalan görmeyi korumayı amaçlamaktadır.
Kuru AMD:
- Yaşa Bağlı Göz Hastalığı Çalışması’ndan (AREDS) elde edilen kanıtlar, çinko ve bakırla birlikte yüksek dozda antioksidan takviyesinin (C ve E vitaminleri, beta-karoten veya lutein ve zeaksantin gibi alternatifleri) orta ila ileri kuru AMD’li hastalarda hastalığın ilerlemesini hafifletebileceğini göstermektedir (AREDS Araştırma Grubu, 2001).
Islak AMD:
- Anti-VEGF Terapisi: Anti-vasküler endotelyal büyüme faktörü (anti-VEGF) ajanlarının (örn. ranibizumab, bevacizumab ve aflibercept) intravitreal enjeksiyonu, neovasküler büyümeyi inhibe ederek, vasküler sızıntıyı azaltarak ve birçok hastada görme keskinliğini stabilize ederek veya hatta iyileştirerek ıslak AMD’nin yönetiminde devrim yaratmıştır.
- Fotodinamik Terapi (PDT): Verteporfinli PDT, özellikle lezyonların subfoveal veya ekstrafoveal olduğu durumlarda, neovasküler membranları seçici olarak hedeflemek için kullanılmıştır.
- Lazer fotokoagülasyon, ışınlama, neovasküler dokunun cerrahi olarak çıkarılması ve retinal translokasyon gibi diğer yöntemler araştırılmıştır; ancak hiçbiri anti-VEGF tedavisine benzer sonuçlar elde edememiştir.
Rehabilitasyon
AMD ile ilişkili merkezi görme kaybı göz önüne alındığında, hastalar okuma ve yüz tanıma gibi ayrıntılı görme gerektiren görevlerde sıklıkla önemli zorluklarla karşılaşırlar. Rehabilitasyon stratejileri şunlara odaklanır:
- Hastaların merkezi skotomları telafi etmek için periferik retinal alanları (tercih edilen retinal lokuslar) kullanmaları için eğitilmesi.
- Kalan görsel işlevi geliştirmek için büyüteçler ve özel elektronik yardımcılar gibi uyarlanabilir cihazların dahil edilmesi.
- Okuma hızını iyileştirmeyi amaçlayan yapılandırılmış görme rehabilitasyon programları ve kalan görüşün kullanımını optimize etmek için hedefli arama stratejileri.
Keşif
Yaşa bağlı makula dejenerasyonu (AMD) anlayışımızın evrimi, bir asırdan uzun bir süredir çok sayıda öncünün katkılarıyla işaretlenen kümülatif bir süreç olmuştur.
- 1850’ler-1860’lar: Temel Anatomik Gözlemler
Albrecht von Graefe ve Hermann von Helmholtz dahil olmak üzere ilk göz doktorları, gözün titiz anatomik çalışmalarını yürüttüler. Araştırmaları, retinanın ve makulanın yapısal çerçevesini belirleyerek yaşlanmayla ilişkili dejeneratif değişikliklerin daha sonraki tanınmasının temelini oluşturdu. - 19. Yüzyılın Sonları (yaklaşık 1880’ler): İlk Klinik Tanımlar
Klinisyenler, sarımsı tortuların varlığını not ederek yaşa bağlı retina değişikliklerini belgelemeye başladılar; bunlar daha sonra drusen olarak tanımlandı. Franciscus Donders gibi araştırmacıların katkıları, makula içinde belirgin bir dejeneratif sürece işaret eden ilk klinik gözlemleri sağladı. - 20. Yüzyılın Başından Ortalarına (1920’ler-1950’ler): Retina Patolojisindeki Gelişmeler
Oftalmoskopik tekniklerin iyileştirilmesiyle, doktorlar yaşlı hastalarda dejeneratif retinal değişiklikleri sistematik olarak gözlemleyebildiler. Bu dönem, özellikle merkezi görme kaybının belgelenmesi yoluyla, makula dejenerasyonunun diğer retinal hastalıklardan kademeli olarak farklılaşmasını işaret etti. - 1960’lar-1970’ler: Histopatolojik Karakterizasyon
S. H. Sarks ve meslektaşlarının öncü çalışmaları, drusen birikimini, retinal pigment epitelinin (RPE) atrofisini ve Bruch membranındaki değişiklikleri açıklayan ayrıntılı histopatolojik içgörüler sağladı. Bu bulgular, AMD’nin patolojik ayırt edici özelliklerinin belirlenmesinde etkili oldu. - 1980’ler: Gelişmiş Görüntüleme ve Klinik Sınıflandırmanın Ortaya Çıkışı
J. Donald M. Gass gibi görüntüleme uzmanları tarafından savunulan floresan anjiyografisi ve gelişmiş fundus fotoğrafçılığının ortaya çıkışı, AMD’ye yönelik klinik yaklaşımda devrim yarattı. Bu görüntüleme yöntemleri, AMD’nin neovasküler olmayan (kuru) ve neovasküler (ıslak) formları arasında net bir ayrım yapılmasına olanak tanıyarak hem tanıyı hem de evrelemeyi geliştirdi. - 1990’lar: Genetik ve Moleküler Atılımlar
J. M. Seddon ve R. Klein gibi araştırmacılar tarafından yapılan çığır açıcı genetik çalışmalar, AMD riskinin artmasıyla ilişkili olan kritik genetik varyantları (özellikle tamamlayıcı faktör H (CFH) geninde) tanımladı. Bu keşifler, inflamasyonun ve tamamlayıcı yolun rolünü vurgulayarak hastalık için moleküler bir temel sağladı ve hedefli tedavi stratejilerinin önünü açtı. - 2000’ler–Günümüz: Anti-VEGF Döneminde Terapötik Yenilikler
Son on yıllarda neovasküler AMD tedavisinde dönüştürücü ilerlemeler görüldü. Dr. David Guyer ve Dr. Jean-Pierre Soubrane gibi araştırmacıların liderliğindeki klinik deneyler, anormal kan damarı büyümesini engelleyen ve sıvı sızıntısını azaltan anti-vasküler endotelyal büyüme faktörü (anti-VEGF) tedavilerini (örneğin ranibizumab, bevacizumab ve aflibercept) tanıttı. Bu yenilik, ıslak AMD hastalarının görsel sonuçlarını ve yaşam kalitesini önemli ölçüde iyileştirdi.
İleri OKuma
- Curcio, C. A., Johnson, M., Huang, D., & Rudolf, M. (2010). Aging, age-related macular degeneration, and the response-to-retention hypothesis. Investigative Ophthalmology & Visual Science, 51(4), 2052-2058.
- Fritsche, L. G., Igl, W., Bailey, J. N. C., et al. (2016). A large genome-wide association study of age-related macular degeneration highlights contributions of rare and common variants. Nature Genetics, 48(2), 134-143.
- AREDS Research Group. (2001). A randomized, placebo-controlled, clinical trial of high-dose supplementation with vitamins C and E, beta carotene, and zinc for age-related macular degeneration and vision loss: AREDS report no. 8. Archives of Ophthalmology, 119(10), 1417-1436.
- Bird, A. C., Bressler, S. B., Bressler, N. M., et al. (1995). An international classification and grading system for age-related maculopathy and age-related macular degeneration. Survey of Ophthalmology, 39(5), 367-374.
- Lim, L. S., Mitchell, P., Seddon, J. M., Holz, F. G., & Wong, T. Y. (2012). Age-related macular degeneration. The Lancet, 379(9827), 1728-1738.
