1. Tanım ve Tarihçe
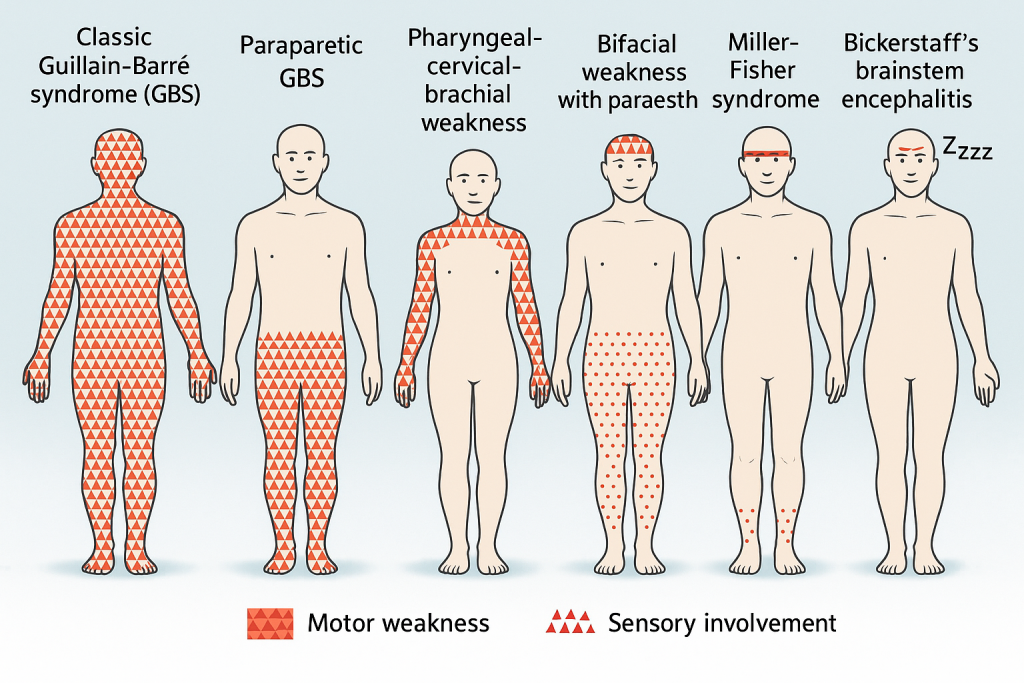
Miller-Fisher Sendromu (MFS), 1956 yılında Dr. Charles Miller Fisher tarafından tanımlanmış ve Guillain-Barré sendromu (GBS) spektrumuna dahil edilmiş otoimmün, akut başlangıçlı bir nöropatidir. GBS’nin aksine, MFS’de motor güç genellikle korunur; bunun yerine karakteristik üçlü bulgu görülür:
- Oftalmopleji (göz kası felci)
- Ataksi (denge ve koordinasyon bozukluğu)
- Arefleksi (derin tendon reflekslerinin kaybı)
Bu üçlü, klinik tanının temelini oluşturur.
2. Epidemiyoloji
- MFS, GBS olgularının yaklaşık %1–5’ini oluşturur.
- Erkeklerde daha sık görülür (yaklaşık 2:1 oranında).
- Her yaşta görülebilmekle birlikte, en sık genç erişkin ve orta yaş grubunda rastlanır.
- Genellikle kış ve ilkbahar aylarında, enfeksiyonların daha yaygın olduğu dönemlerde görülür.
3. Klinik Belirtiler
3.1 Ana Triad
- Oftalmopleji: Ekstraoküler kasların felci sonucu çift görme ve göz hareketlerinde kısıtlılık. Sıklıkla bilateral ve simetriktir.
- Ataksi: Duyu kaybına bağlı (özellikle derin duyu) dengesizlik ve yürüyüş bozukluğu. Serebellar değil, periferik sinir kökenlidir.
- Arefleksi: Derin tendon reflekslerinde (özellikle patellar ve aşil) azalma veya kayıp.
3.2 Ek Semptomlar
- Hafif yüz kası zayıflığı (fasiyal sinir tutulumu)
- Perioral veya yüz bölgesinde parestezi
- Hafif disfaji veya dizartri
- Çok nadiren ekstremite güçsüzlüğü (GBS ile örtüşen varyantlarda)
4. Patofizyoloji
4.1 Otoimmün Mekanizma
MFS, periferik sinir sisteminin miyelin yapılarına karşı gelişen otoimmün bir yanıta bağlıdır. En karakteristik immünolojik belirteç:
- Anti-GQ1b IgG antikorları:
- Göz kaslarını innerve eden kraniyal sinirlerde ve propriyosepsiyon taşıyan duyusal sinirlerde yoğun olarak bulunan gangliozid GQ1b’ye karşı gelişir.
- Vakaların %80–95’inde pozitif bulunur.
- Bu antikorlar, kompleman aktivasyonu yoluyla sinir hasarına neden olur.
4.2 Moleküler Taklit (Molecular Mimicry)
- Çoğu olgu, enfeksiyöz bir atağı takiben ortaya çıkar.
- Bakteriyel ve viral antijenlerle sinir dokusundaki gangliozidlerin yapısal benzerliği, bağışıklık sisteminin yanlış hedeflenmesine neden olur.
- En sık ilişkili patojenler:
- Campylobacter jejuni
- Haemophilus influenzae
- İnfluenza virüsleri
- EBV ve CMV gibi herpesvirüs ailesi üyeleri
5. Tanı Kriterleri
5.1 Klinik Tanı
- Üçlü semptom varlığı (oftalmopleji, ataksi, arefleksi)
- Kas gücünün korunmuş olması (tipik varyantta)
- Yüzeyel duyu değişikliklerinin eşlik etmesi olası
5.2 Laboratuvar ve Yardımcı Tetkikler
- Seroloji: Anti-GQ1b IgG pozitifliği (altın standart belirteç)
- BOS incelemesi: Albüminositolojik dissosiyasyon (yüksek protein, normal hücre sayısı); genellikle 1. haftadan sonra belirginleşir
- EMG/NCV: Hafif demiyelinizan değişiklikler, özellikle duyu sinirlerinde
- Beyin MRG: Genellikle normaldir; serebellar patoloji beklenmez
6. Ayırıcı Tanı
- Klasik GBS: Ekstremite zayıflığı daha belirgindir, oftalmopleji nadirdir
- Beyin sapı inmesi: Ani, fokal nörolojik defisit; MRG’de patoloji saptanır
- Myastenia gravis: Oftalmopleji olabilir, ancak ataksi ve arefleksi beklenmez
- Botulizm: Pupiller anormallikler, otonomik semptomlar ön planda
- Serebellar ataksi sendromları: Refleksler genellikle korunur, BOS normaldir
7. Tedavi
7.1 Destekleyici Tedavi
- Hastaların çoğu hafif seyirli ve kendini sınırlayıcıdır.
- Göz kuruluğuna karşı damla tedavisi gerekebilir.
- Yutma güçlüğü varsa aspirasyon önlemleri alınmalıdır.
7.2 Spesifik İmmünoterapiler
- İmmünglobulin (IVIG): 0.4 g/kg/gün, 5 gün süreyle
- Plazmaferez: Özellikle ağır seyirli veya ilerleyici vakalarda
Ancak MFS olgularının çoğunda spontan iyileşme gözlendiğinden, bazı hafif vakalarda tedavisiz izlem de mümkündür.
8. Prognoz
- Prognoz genellikle çok iyidir.
- Belirtiler genellikle 2–4 hafta içinde geriler.
- Tam düzelme çoğu olguda 6–12 hafta içinde sağlanır.
- Nüks oranı oldukça düşüktür (yaklaşık %5’in altında)
9. Varyantlar ve Geniş Spektrum
MFS, giderek artan şekilde GBS spektrumu içerisinde değerlendirilmekte ve sınırları genişlemektedir:
- Guillain-Barré + MFS overlap sendromu
- Fisher-plus sendromları: Oftalmopleji + ataksi + diğer kraniyal tutulumlar
- Bickerstaff beyin sapı ensefaliti: Ensefalopati ve bilinç değişiklikleri eşlik eder
Keşif
1950’li yıllar… Nörolojide büyük dönüşümlerin yaşandığı, elektroensefalografinin ve sinir iletim çalışmalarının klinik pratiğe girmeye başladığı bir dönemdi. Henüz immünoloji disiplini emekleme aşamasındaydı ve periferik nöropatiler, klinik gözleme dayalı, oldukça heterojen ve çoğu zaman kafa karıştırıcı tanılarla sınıflandırılıyordu. İşte bu dönemde, dikkatli ve sorgulayıcı bir nörolog, bir anomalinin peşine düştü: Dr. Charles Miller Fisher.
Kimdir Charles Miller Fisher?
1913 doğumlu Kanadalı bir nörolog olan Charles Miller Fisher, Montreal’de eğitimini tamamlamış, İkinci Dünya Savaşı sırasında tıbbi hizmetlerde bulunmuş ve savaş esiri olarak geçirdiği zor yıllardan sonra ABD’ye dönerek Harvard Üniversitesi’nde çalışmaya başlamıştı. Nörovasküler hastalıklar konusundaki katkılarıyla tanınan Fisher, yaşamı boyunca dikkatli klinik gözlemleriyle birçok sendromun tanımlanmasına öncülük etti.
Bir Sendromun Doğuşu (1956)
Fisher, 1950’li yıllarda Massachusetts General Hospital’da (MGH) görev yaparken, birkaç hastada dikkat çekici bir tabloya rastladı:
- Göz kaslarında felç (oftalmopleji),
- Ciddi denge kaybı (ataksi),
- Tendon reflekslerinde silinme (arefleksi),
ancak motor güç neredeyse tamamen korunmuştu.
Bu bulgular, o dönem tanımlanmış olan klasik Guillain-Barré sendromu ile benzerlik taşıyordu ancak belirgin farklılıklar da vardı. Özellikle göz hareketlerinin etkilenmesi, bu sendromda nadiren görülüyordu. Aynı şekilde denge bozukluğunun derecesi beklenenden fazlaydı.
Bilimsel Merak ve Sistematik Gözlem
Fisher bu vakaların benzerliğinden yola çıkarak sistematik bir vaka serisi hazırlamaya karar verdi. 1956 yılında The New England Journal of Medicine‘de yayımlanan makalesinde, arka arkaya izlediği üç hastayı detaylı olarak tanımladı. Makalenin başlığı şu şekildeydi:
“An unusual variant of acute idiopathic polyneuritis (syndrome of ophthalmoplegia, ataxia and areflexia)”
Bu başlık, klasik GBS’nin yeni ve “alışılmadık” bir varyantıyla karşı karşıya olunduğunu ima ediyordu. Fisher, bu üç hastanın hepsinde:
- BOS’ta albüminositolojik dissosiyasyon olduğunu,
- EMG bulgularının demiyelinizasyonla uyumlu olduğunu,
- ve hastalığın genellikle birkaç hafta içinde kendiliğinden gerilediğini
detaylı biçimde açıkladı.
Ancak en dikkat çekici kısmı, hastalığın gözle görülür biçimde özgül bir triada sahip olmasıydı. Fisher, klasik GBS’den farklı olarak bu varyantın merkezi değil, periferik bir duysal patolojiye bağlı ataksiyle seyrettiğini öne sürdü. Ayrıca, hastalığın prognozunun genellikle iyi olduğuna da dikkat çekti.
Tartışmalar ve İlk Yıllardaki Tepkiler
İlk yıllarda Fisher’ın bu tanımı geniş çevrelerce ihtiyatla karşılandı. Göz kası felciyle seyreden, ancak güç kaybı olmayan bir GBS varyantı düşüncesi, dönemin nosolojik anlayışı için radikaldi. Bazı nörologlar bu tabloyu “atipik beyin sapı lezyonları” ya da viral ensefalit gibi merkezi nedenlerle açıklamaya çalıştı.
Ancak vakalar birikmeye başladı. Avrupa ve Japonya’dan bildirilen benzer tablolar, bu sendromun küresel düzeyde tanınmasına katkı sağladı.
Anti-GQ1b Antikorunun Keşfi (1990’lar)
Fisher’ın tanımından yaklaşık 35 yıl sonra, 1992–1993 yıllarında Japonya’dan nöroimmünologlar (özellikle Shoichi Kusunoki ve Norio Yuki) bu sendromda yüksek oranda anti-GQ1b IgG antikorlarının pozitif olduğunu gösterdiler. Bu gelişme, Miller-Fisher sendromunun tanısal özgüllüğünü bilimsel olarak da desteklemiş oldu.
Bu antikor, sinirlerin miyelin kılıfında bulunan ve özellikle kraniyal sinirlerde yoğun eksprese edilen GQ1b gangliozidine karşı yönelmişti. Bu bulgunun ortaya konmasıyla birlikte, MFS’nin otoimmün karakteri artık biyokimyasal düzeyde de ispatlanmış oldu. Fisher’ın klinik gözlemleri, böylelikle moleküler düzeyde doğrulanmıştı.
Sendromun Adının Resmiyet Kazanması
Başlangıçta “Fisher’s variant of GBS” olarak anılan sendrom, zaman içinde literatürde yaygınlaşarak Miller-Fisher Sendromu adını aldı. Bugün, hem klasik GBS spektrumunun bir parçası olarak hem de kendi başına tanımlanmış bir antikor ilişkili nöropati olarak kabul edilmektedir.
İleri Okuma
- Fisher, C. M. (1956). An unusual variant of acute idiopathic polyneuritis (syndrome of ophthalmoplegia, ataxia and areflexia). The New England Journal of Medicine, 255(2), 57–65.
- Chiba, A., Kusunoki, S., Obata, H., Machinami, R., & Kanazawa, I. (1993). Serum anti-GQ1b IgG antibody is associated with ophthalmoplegia in Miller Fisher syndrome and Guillain–Barré syndrome. Neurology, 43(10), 1911–1917.
- Willison, H. J., & Yuki, N. (2002). Peripheral neuropathies and anti-glycolipid antibodies. Brain, 125(12), 2591–2625.
- Yuki, N., & Hartung, H. P. (2012). Guillain–Barré syndrome. New England Journal of Medicine, 366(24), 2294–2304.
- Wakerley, B. R., Uncini, A., & Yuki, N. (2014). Guillain–Barré and Miller Fisher syndromes – new diagnostic classification. Nature Reviews Neurology, 10(9), 537–544.


Yorum yazabilmek için oturum açmalısınız.