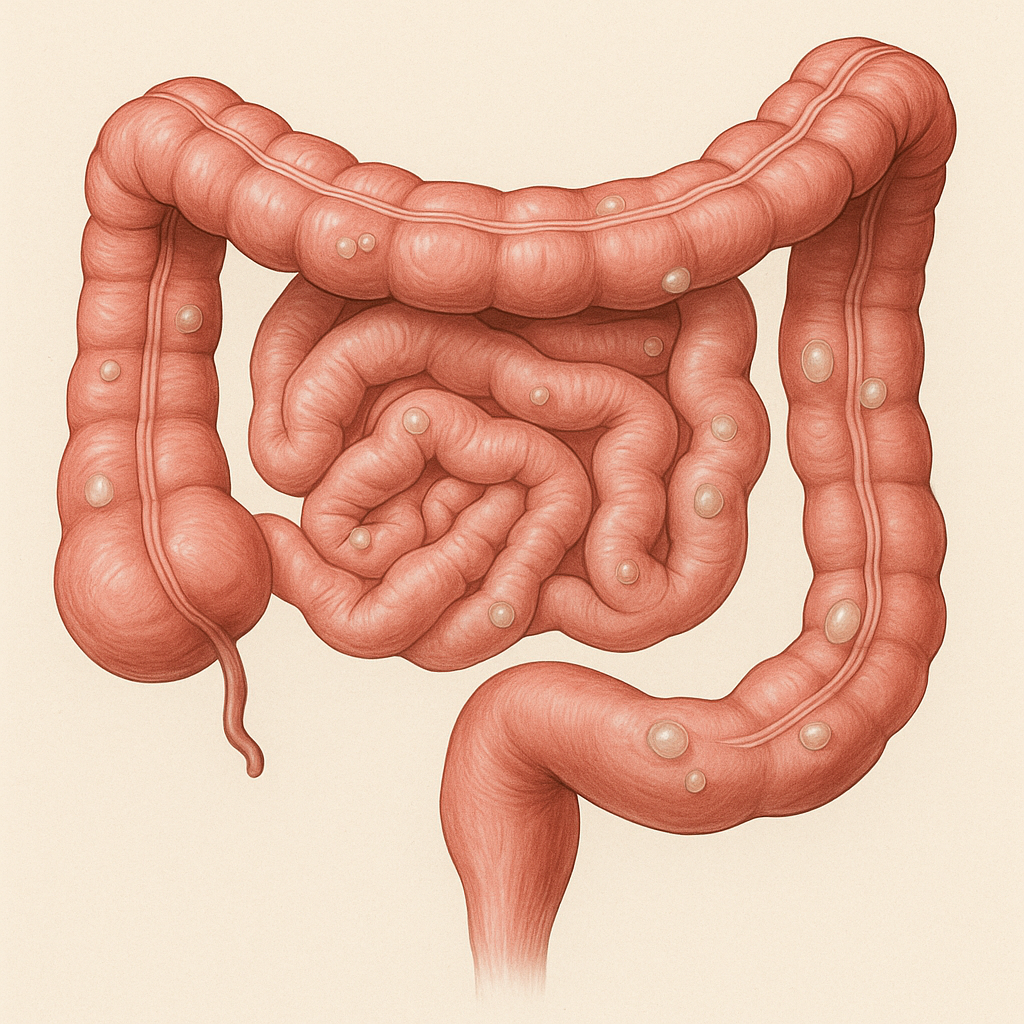
1. Giriş ve Tanım
Pneumatosis İntestinalis (PI), bağırsak duvarında kistik veya mukoza altı düzeyde gaz birikimi ile karakterize nadir bir klinik durumdur. İki ana formu tanımlanır:
- Primer (İdiyopatik) PI: Altında yatan bir neden bulunmayan, genellikle lenfatik veya mukoza spazmına bağlı gaz birikimi.
- Sekonder PI: Akut veya kronik hastalık, cerrahi girişim, travma, infeksiyon veya ilaçlar gibi tanımlanabilir bir etyolojiye bağlı gelişir.
2. Epidemiyoloji
- Yaş dağılımı geniş olup hem pediatrik hem de yetişkin hastalarda görülür.
- Sekonder PI, özellikle kronik obstrüktif akciğer hastalığı (KOAH), nekrotizan enterokolit, immün yetmezlik hallerinde daha sık karşımıza çıkar.
- Primer form ise daha nadir olup, genel PI olgularının yaklaşık %15–20’sini oluşturur.
3. Patogenezi ve Olası Mekanizmalar
PI’nin kesin patogenezi tam olarak aydınlatılamamış olmakla birlikte başlıca dört teori öne sürülmektedir:
- Mekanik Teori:
- Bağırsak lümen basıncında artış veya mukozal bütünlüğün bozulması sonucu gazın submukoza veya subserozaya geçişi.
- Özellikle intestinal obstrüksiyon, volvulus veya şiddetli konstipasyon varlığında risk artar.
- Bakteriyel Teori:
- Gaz üreten anaerobik bakterilerin (ör. Clostridium türleri) bağırsak duvarında kolonizasyonu ve gaz üretimi.
- Mukoza bariyerindeki zedelenme bakteriyel invazyonu kolaylaştırır.
- Pulmoner (Alveoler) Teori:
- KOAH gibi akciğer hastalıklarında alveoler rüptür sonucu mediastenden perivasküler fascial düzlem boyunca retroperitoneuma, oradan da bağırsak duvarına gaz geçişi.
- Biyokimyasal Teori:
- Bağırsakta aşırı gaz üretimi (laktaz eksikliği, karbonhidrat malabsorpsiyonu) ve gaz difüzyonu sonucu duvar katmanlarında toplanma.
Bu mekanizmalar çoğunlukla birbirini tamamlayıcı olup sekonder PI’de birden fazla faktör rol oynar.
4. Sınıflama
- Primer PI (İdiyopatik): Hastaların çoğu asemptomatik seyredebilir; gaz kistleri genellikle kolon yerleşimlidir.
- Sekonder PI: Altında yatan patolojiye göre infeksiyöz, vasküler, inflamatuar, obstrüktif, ilaç ilişkili (steroid, kemoterapi) gibi alt gruplara ayrılır.
5. Klinik Bulgular
- Belirtiler genel olarak non-spesifiktir:
- Karın ağrısı, meteorismus (gaz şişkinliği), distansiyon, bulantı-kusma, diyare veya kabızlık.
- Semptom şiddeti, altta yatan hastalığın ciddiyetine göre değişir.
- Acil Bulgular:
- Peritonit bulguları, sistemik inflamatuar yanıt (SIRS), hipotansiyon varlığında komplikasyona (ör. intestinal iskemi, perforasyon) işaret eder.
6. Tanı Yöntemleri
- Radyolojik İnceleme
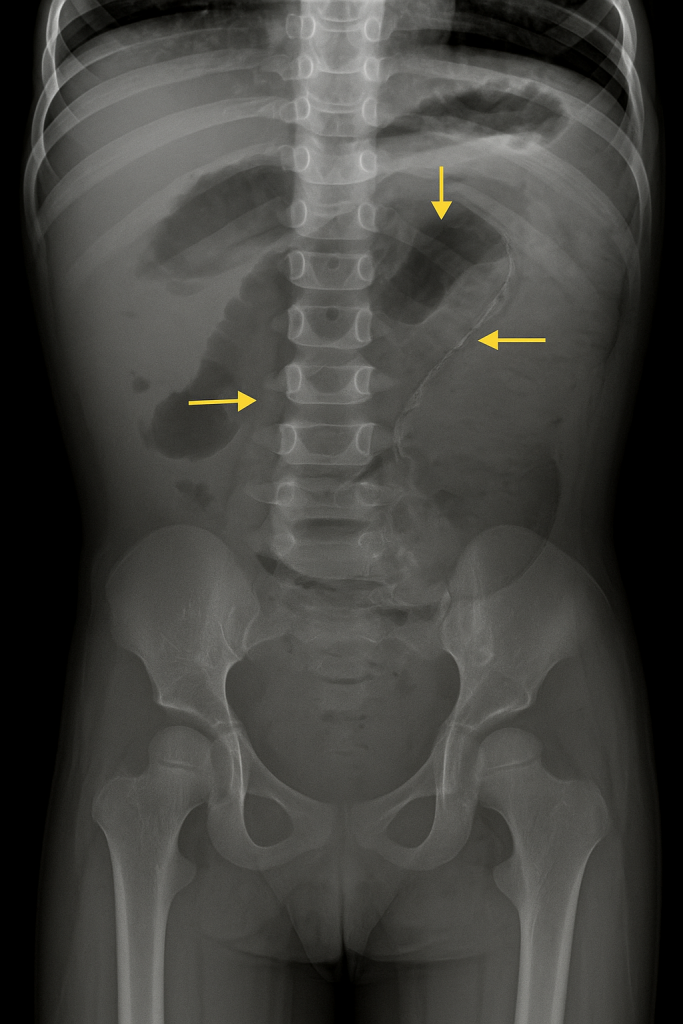
- Düz grafi (X-ışını): Bağırsak duvarı boyunca gaz kesecikleri; “baloncuk benzeri” görünüm.
- Bilgisayarlı Tomografi (BT): En duyarlı yöntem. Kistik gazın lokalizasyonu ve yayılımı (submukoza, subserozal), eşlik eden portal venöz gaz veya periton serbest gazı ayırt edilebilir.
- Sonografi (Ultrason): Gaz artifaktları nedeniyle sınırlı olsa da duvar kalınlaşması, serbest sıvı varlığı değerlendirilebilir.
- Endoskopi ve Histopatoloji
- Endoskopik olarak görülen mukoza altı kistik boşlukların biyopsisi; histolojik incelemede submukoza veya seroza düzeyinde gaz dolu kist yapıları.
- Laboratuvar Testleri
- Bakteriyel infeksiyon şüphesi varsa kan kültürü, laktat seviyesi (intestinal iskemi açısından) ölçümü.
7. Komplikasyonlar
- Perforasyon ve Peritonit: Serbest hava, periton inflamasyonu, acil cerrahi gerektirir.
- Portal Venöz Gaz: Karaciğer hilusunda gaz trombüleri; kötü prognostik işaret.
- Sepsis: Özellikle bakteriyeminin eşlik ettiği vakalarda mortalite yüksektir.
8. Tedavi Yaklaşımları
PI tedavisinde amaç, altta yatan nedenin kontrol altına alınması ve gaz kistlerinin geri erimesinin sağlanmasıdır.
- Konservatif/Tıbbi Tedavi
- Metronidazol: Anaerobik bakteri popülasyonunu baskılayarak gaz üretimini azaltır.
- Hiperbarik Oksijen Tedavisi (HBOT): Yüksek kısmi oksijen basıncı altında gaz kistlerindeki azot solubilitesini artırarak rezorbsiyonu hızlandırır.
- Oksijen Havuzu: Oksijen terapisi (FiO₂ %100) kistik gazın erimesine yardımcı olur.
- Antibiyotik Kombinasyonu: Tetrasiklin grubu ajanlar, rifaksimin gibi bağırsak florasını düzenleyen ilaçlar destekleyici olabilir.
- Cerrahi Müdahale
- Akut abdomen bulguları, peritonit veya intestinal non-perfüzyon varlığında segmental rezeksiyon veya laparoskopik dekompresyon.
- Destekleyici Tedaviler
- Beslenme desteği, intravenöz sıvı-elektrolit dengesinin sağlanması, altta yatan KOAH veya inflamatuar bağırsak hastalığı yönetimi.
9. Prognoz
- Primer PI: Genellikle iyi seyirli, konservatif tedaviye iyi yanıt.
- Sekonder PI: Altındaki patolojinin ciddiyetine bağlı. İskemi, sepsis gibi komplikasyonlarda mortalite %20–50’ye kadar çıkabilir.
Keşif
Pneumatosis intestinalis’in keşif tarihi, tıbbî literatürde oldukça eski dönemlere dayanan bir geçmişe sahiptir. Ancak bu durumun bir hastalık tablosu olarak tanımlanması, morfolojik gözlemden patogenez ve klinik korelasyona uzanan bir evrim göstermiştir.
1. İlk Gözlemler ve Patolojik Tanımlama (18. yüzyıl)
- 1730 – Du Vernoy:
Fransız anatomist Joseph Guichard Duverney’nin öğrencisi olduğu düşünülen ve anatomik incelemeler yapan Jacques-Bénigne Winslow ya da muhtemelen onun çağdaşı Du Vernoy, ilk kez otopsi sırasında bağırsak duvarında gaz içeren kistik yapılar tanımlamıştır. Bu olgular “hava kistleri” olarak adlandırılmış, ancak klinik anlamı henüz bilinmemekteydi.
2. Nosolojik Tanımın Ortaya Çıkışı (19. yüzyıl)
- 1825 – Mayer:
Alman patolog Johann Friedrich Mayer, bu durumu “pneumatosis cystoides intestinalis” terimiyle adlandırarak, gaz içeren kistlerin bağırsak duvarında lokalize olabileceğini belirtmiş, ilk defa bu morfolojik değişikliği özgül bir hastalık kategorisi olarak tanımlamaya yaklaşmıştır. - 1847 – Rokitansky:
Ünlü Avusturyalı patolog Carl von Rokitansky, gastrointestinal sistemin otopsi bulgularında submukozal hava kistlerinin varlığını tekrar tanımlayarak, durumu sistematik patoloji kitaplarında yer alan bir fenomen hâline getirmiştir. Ancak yine de bu durumun klinik anlamı, semptomlarla olan ilişkisi ve etiyolojisi açık değildir.
3. Klinik ve Radyolojik Tanımlama Çağı (20. yüzyıl)
- 1900’ler – İlk klinik vaka raporları:
Bağırsak duvarındaki gaz birikimlerinin, hastalarda karın ağrısı, distansiyon gibi semptomlarla ilişkili olabileceği gözlemlenmiştir. Ancak bu dönemde çoğu vaka, otopsi sırasında saptanmaktadır. - 1946 – Doubilet & Som:
Harvardlı radyolog H. Doubilet ve meslektaşı M. Som, X-ışını incelemeleriyle canlı hastalarda bağırsak duvarındaki gaz kistlerini göstererek, bu durumun radyolojik olarak tanınabileceğini kanıtlamışlardır. Bu gelişme, pneumatosis intestinalis’in tanısında yeni bir dönemi başlatmıştır.
4. Modern Kavramsallaştırma ve Patogenez Araştırmaları (1950–2000)
- 1952 – Jamart:
Belçikalı cerrah J. Jamart, 919 PI olgusunu içeren geniş çaplı bir vaka serisini yayımlayarak hastalığın primer ve sekonder formlarını birbirinden ayıran ilk sistematik sınıflamayı yapmıştır. Bu makale, klinik semptomlar ile radyolojik ve histopatolojik bulgular arasında korelasyon kurma açısından önemlidir. - 1960–1980:
Patofizyolojik teoriler geliştirilmiştir:- Bakteriyel fermentasyon teorisi (Clostridium spp. gibi gaz üreten mikroorganizmalar),
- Mukozal bütünlük bozukluğu teorisi,
- Pulmoner hastalıklarla ilişkili teoriler (alveolar rüptür sonrası gazın mediastinal düzlemden bağırsak duvarına geçişi).
5. Günümüzdeki Durum (21. yüzyıl)
- 2000 sonrası:
Gelişmiş BT teknolojileri sayesinde pneumatosis intestinalis’in subklinik formları daha sık tanınmaktadır. Ayrıca:- Hiperbarik oksijen tedavisinin etkinliği,
- Mikrobiyota ve immün sistem etkileşimi,
- İlaçlara bağlı gelişen PI (özellikle immünsüpresifler, kemoterapötikler) üzerine çok sayıda çalışma yapılmıştır.
İleri Okuma
- Mayer, J.F. (1825). Über eine eigenthümliche Krankheit des Darms. Archiv für Anatomie und Physiologie, 1(1), 31–45.
- Rokitansky, C. (1847). Handbuch der pathologischen Anatomie. Wien: Braumüller.
- Doubilet, H., & Som, M. (1946). Pneumatosis intestinalis: a new roentgen sign. Radiology, 47(3), 242–244.
- Jamart, J. (1952). Pneumatosis cystoides intestinalis: a review of 919 cases. American Journal of Surgery, 84(5), 775–784.
- Ho, L. M., Paulson, E. K., & Thompson, W. M. (2007). Pneumatosis intestinalis in the adult: benign to life-threatening causes. AJR American Journal of Roentgenology, 188(6), 1604–1613.