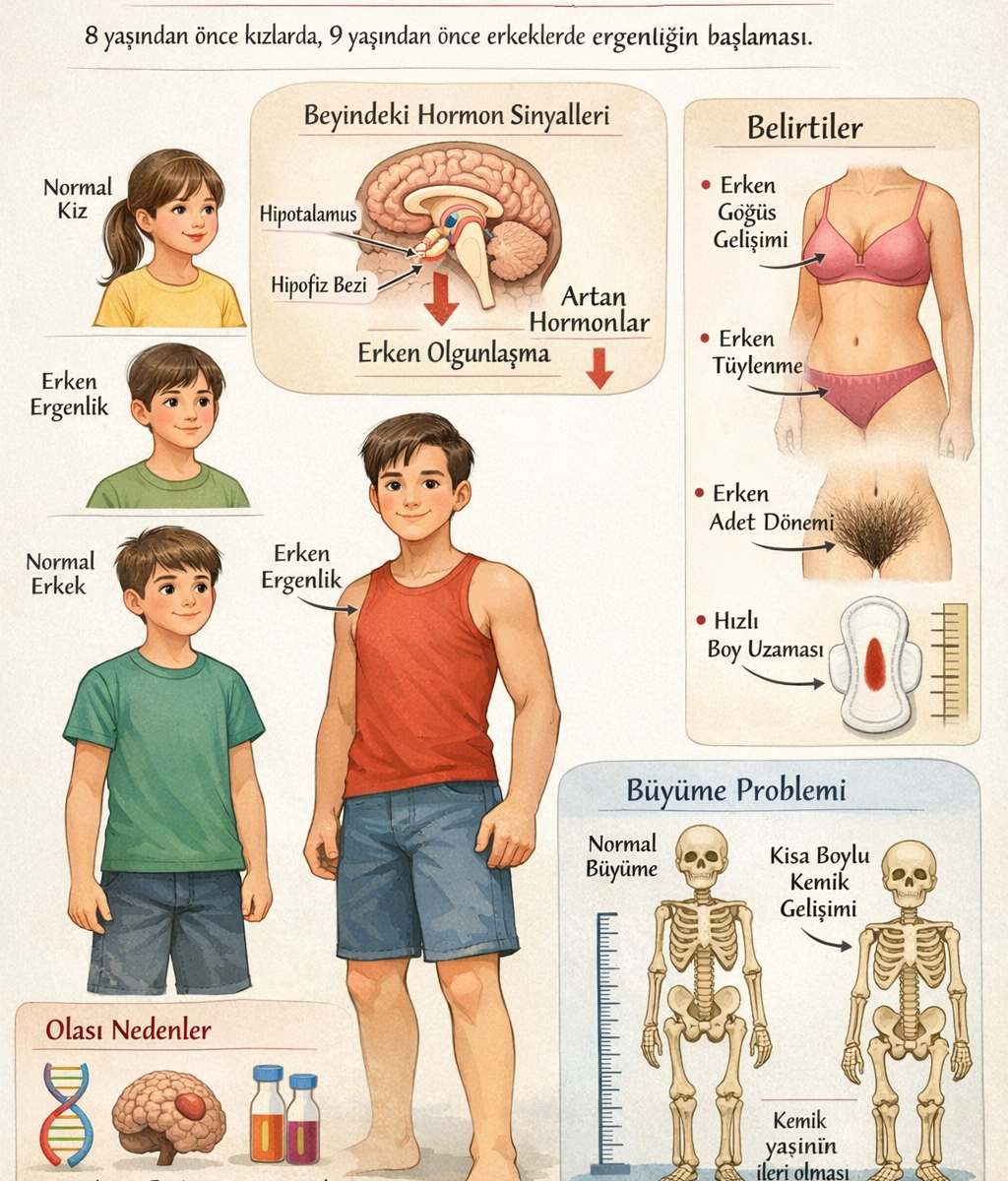
Tanım:
Zamanından evvel ergenlik ya da pubertas praecox, hipotalamo-hipofizer-gonadal (HHG) eksenin fizyolojik zamanlamadan önce aktive olmasıyla ortaya çıkan, sekonder cinsiyet özelliklerinin olağandan erken gelişmesiyle karakterize bir durumdur. (Bkz: Pubertas; Bkz: Praecox)
Bu klinik tablonun değerlendirilmesinde yaş kriteri belirleyicidir:
- Kız çocuklarında, 8 yaşından önce meme gelişimi (telarş), pubik kıllanma (pubarş), aksiller kıllanma ya da menarş (ilk adet kanaması) meydana gelmesi
- Erkek çocuklarında ise 9 yaşından önce testis hacminde artış (>4 mL), penis büyümesi, pubik kıllanma veya ses kalınlaşması gözlenmesi erken ergenlik olarak sınıflandırılır.
Ancak bazı otoriteler, özellikle kız çocuklarında 7 yaşından önceki meme gelişimini (erken telarş) patolojik olarak değerlendirmektedir.
İçindekiler
Klinik Formları
Zamanından evvel ergenlik, etiyopatogenezi doğrultusunda başlıca iki klinik formda incelenir:
1. Gerçek Erken Ergenlik (Pubertas Praecox Vera)
Bu formda, HHG aksı normal pubertal süreçte olduğu gibi ancak zamanından önce aktive olur.
Bulgular gonadotropin bağımlıdır ve sıklıkla şu nedenlere dayanır:
- İdyopatik (en sık neden, özellikle kızlarda)
- Serebral-organik etiyolojiler:
- Hipotalamik hamartomlar, gliomalar, germinomlar
- Menenjit veya ensefalit sonrası gelişen inflamatuvar hasar
- Serebral travmalar veya radyasyona maruz kalma
- Hidrosefali
- Serebral malformasyonlar (örneğin: araknoid kistler)
2. Yalancı Erken Ergenlik (Pseudopubertas Praecox)
Bu formda HHG aksı aktive olmamıştır; ergenlik bulguları gonadotropinden bağımsız olarak ortaya çıkar.
Hormon üretimi genellikle ekzojen veya periferik kaynaklıdır. Başlıca nedenler:
- Östrojen üreten over tümörleri (ör. granüloza hücreli tümörler)
- Adrenal bez tümörleri veya hiperplazi (ör. konjenital adrenal hiperplazi)
- Eksojen hormon maruziyeti (topikal östrojenler, fitoöstrojenler, çevresel endokrin bozucular)
Tanı (Diagnostik Yaklaşım)
Erken ergenliğin ayırıcı tanısı multidisipliner bir yaklaşım gerektirir. Temel tanısal adımlar şunlardır:
1. Klinik Değerlendirme
- Sekonder cinsiyet özelliklerinin başlangıcı, progresyon hızı
- Büyüme hızı ve kemik yaşı (sol el bilek grafisiyle değerlendirilir)
- Nörolojik bulguların varlığı
2. Laboratuvar Testleri
- Bazal hormon düzeyleri:
- LH, FSH, Estradiol (kızlarda), Testosteron (erkeklerde), DHEA-S
- Prolaktin, TSH ve serbest T4 (tiroid fonksiyon bozuklukları dışlanmalı)
- ß-hCG (testiküler ya da germ hücreli tümör şüphesinde)
- GnRH stimulasyon testi:
- Gerçek pubertas praecox’ta LH yanıtı baskılanamaz ve pubertal düzeydedir.
- Yalancı erken ergenlikte yanıt baskılıdır (non-reaktif eksen).
3. Görüntüleme Yöntemleri
- Pelvik Ultrasonografi: Uterus, over hacmi ve yapıları değerlendirilir. Uterusun “matür” görünümde olması pubertal aktivite lehinedir.
- Adrenal bez ultrasonu veya BT/MR: Adrenal patolojilerin dışlanması için
- Kraniyal MRI: Hipotalamo-hipofizer bölgenin değerlendirilmesi, özellikle erkeklerde ya da 6 yaşından önce başlayan puberte olgularında endikedir.
- Vajinal sitoloji: (Nadir kullanılır) Epitelin matürasyon indeksi, östrojenik etkileri gösterebilir.
Tedavi (Terapötik Yaklaşım)
Tedavi yaklaşımı, etiyolojik nedene göre planlanır:
1. Nedene Yönelik Tedavi:
- Tümöral lezyonlar varsa cerrahi eksizyon
- Konjenital adrenal hiperplazi varsa steroid replasmanı
- Eksojen hormon kaynağı varsa maruziyetin kesilmesi
2. Medikal (Konservatif) Tedavi:
- Gonadotropin Salgılatıcı Hormon (GnRH) Agonistleri kullanılır:
- Leuprorelin, Triptorelin, Goserelin
- Ticari isim örneği: Enantone®
- Bu ajanlar HHG aksını desensitize ederek LH ve FSH salımını baskılar, böylece pubertal progresyon durdurulur.
- Tedavi, büyüme potansiyelinin korunması ve psikososyal yükün azaltılması açısından önemlidir.
İzlem
- Tedavi gören hastalarda büyüme hızı, kemik yaşı ve sekonder cinsiyet özellikleri düzenli aralıklarla değerlendirilir.
- Psikolojik destek gerekebilir, zira erken ergenlik çocuğun beden algısı, sosyal ilişkileri ve akademik başarısı üzerinde belirgin etkiler yaratabilir.
Keşif
16. yüzyılın ortalarında, Avrupa’daki bazı doktorlar ve doğa gözlemcileri, sıra dışı bir vakayla karşılaştılar: Henüz 5 yaşındayken âdet gören bir kız çocuğu. Bu olay, dinî çevrelerde “ilahi ceza” ya da “iblisin işi” olarak yorumlanırken, dönemin tıp adamları arasında da tartışmaların fitilini ateşledi. Ancak erken ergenlik olgusu, o dönemde henüz bilimsel bir kavramdan ziyade bir tuhaflık olarak değerlendiriliyordu.
17. ve 18. Yüzyıllar: İstisna mı, Hastalık mı?
İlk sistematik kayıtlar, 17. yüzyıl tıbbında yer aldı. 1670 yılında İngiliz anatomist Thomas Bartholin, 6 yaşında âdet gören bir kız çocuğunu detaylı olarak betimledi. Bu ve benzeri gözlemler, tıp literatüründe “precocious menstruation” (erken menarş) başlığı altında yer bulmaya başladı. Ancak bu dönemlerde henüz pubertal gelişim fizyolojisi tam olarak bilinmiyordu. Erken ergenlik olguları, büyüme anomalileri ya da cinsel “aberrasyonlar” olarak değerlendirilmekteydi.
19. Yüzyıl: Endüstri Devrimi ve Gözlem Artışı
Sanayileşmeyle birlikte kentlerde çocuk sağlığına dair kayıtlar artmaya başladı. Viktorya döneminin çocuk doktorları, özellikle sanayi bölgelerinde, yaşından erken olgunlaşan çocuklarla daha sık karşılaşır oldu. 1850’li yıllarda ilk defa “erken puberte” ile “normal puberte” arasında farklılıklar tanımlanmaya başlandı. Fransız pediatrist Paul Broca, 1861’de “erken ergenlik” ile kafa içi patolojiler arasında bağlantı kurulabileceğini öne sürdü. Bu, tıbbi açıdan büyük bir kırılma noktasıydı.
20. Yüzyıl Başları: Bilimsel Temellerin Atılması
1900’lü yılların başında, iç salgı bezlerinin (endokrin sistem) çalışması araştırılmaya başlandı. Hipofiz ve hipotalamusun endokrin kontrol merkezleri olduğu anlaşılınca, erken ergenlik de ilk kez hormonal bir hastalık olarak görülmeye başladı. 1930’larda, Alman patolog Ernst Scharrer, beyin ile endokrin sistem arasındaki bağlantıyı göstererek hipotalamo-hipofizer eksenin kavramsal temellerini attı. Bu gelişmeler, pubertas praecox’un merkezi ya da periferik kökenli olabileceği anlayışına kapı araladı.
1970’ler ve Sonrası: GnRH ile Gelen Dönüm Noktası
1970’li yıllarda Nobel ödüllü biyokimyacı Andrew Schally, hipotalamustan salınan Gonadotropin-Salgılatıcı Hormon’u (GnRH) keşfetti. Bu molekül, erken ergenlik dahil olmak üzere pek çok pubertal bozukluğun anahtarıydı. GnRH’ın sentetik versiyonları sayesinde, hem tanı testleri geliştirildi hem de tedavi olanakları doğdu. 1980’li yıllardan itibaren GnRH agonistleri, erken ergenlik tedavisinde kullanılmaya başlandı ve hâlen altın standart olarak kabul edilmektedir.
Günümüz: Nörogörüntüleme ve Moleküler Genetik Dönemi
21. yüzyıla girerken, erken ergenlikte görüntüleme teknikleri (özellikle kraniyal MRI) sayesinde beyin tümörleri ya da anatomik anomaliler erken evrede saptanabilir hâle geldi. 2010’lu yıllardan itibaren ise moleküler genetik, erken ergenliğin kalıtsal formlarını aydınlatmaya başladı. Özellikle MKRN3, KISS1, KISS1R ve LIN28B genlerindeki mutasyonların, erken pubertal başlangıçla ilişkili olduğu gösterildi.
İleri Okuma
- Bartholin T (1670). Observationes Anatomicae et Medicae.
- Broca P (1861). Mémoire sur les localisations des fonctions cérébrales. Bulletins de la Société d’anthropologie de Paris.
- Scharrer E (1938). The concept of neurosecretion. Proceedings of the Association for Research in Nervous and Mental Disease, 18: 293–308.
- Marshall WA, Tanner JM (1969). Variations in pattern of pubertal changes in girls. Arch Dis Child, 44(235): 291–303.
- Schally AV, Arimura A (1971). Chemical nature of hypothalamic LHRH. Biochemical and Biophysical Research Communications, 43(2): 393–399.
- Latronico AC, et al. (1998). A mutation in the GPR54 gene causes hypogonadotropic hypogonadism. New England Journal of Medicine, 349(17): 1614–1617.
- Teilmann G, Pedersen CB, Jensen TK, Skakkebaek NE, Juul A (2005). Prevalence and incidence of precocious pubertal development in Denmark: an epidemiologic study based on national registries. Pediatrics, 116(6): 1323–1328.
- Carel JC, Leger J (2008). Precocious puberty. N Engl J Med, 358(22): 2366–2377.
- Palmert MR, Dunkel L (2012). Delayed puberty. N Engl J Med, 366(5): 443–453.
- Abreu AP, et al. (2013). Central precocious puberty caused by mutations in the imprinted gene MKRN3. New England Journal of Medicine, 368(26): 2467–2475.
- Latronico AC, Brito VN, Carel JC (2016). Causes, diagnosis, and treatment of central precocious puberty. Lancet Diabetes Endocrinol, 4(3): 265–274.