Rahim ağzı kanseri, kötü huylu bir dejenerasyonudur. Dünya çapında yaklaşık 500.000 kişinin yıllık insidansı ile servikal karsinom, kadınlarda en yaygın dördüncü kanser ve ikinci en yaygın jinekolojik malign hastalıktır. (Bkz; Serviks) (Bkz; kanser)
İçindekiler
Risk faktörleri
İnsan Papilloma Virüsü (HPV)
İnsan papilloma virüsünün belirli türleriyle enfeksiyon (örneğin, HPV tip 16 ve 18), bugün bildiğimiz gibi, rahim ağzı kanseri gelişimi için açık bir ön koşuldur. Virüs tek neden değil, çeşitli ortak risk faktörlerinin temelidir. HPV, cinsel temas yoluyla bulaşır.
CIN (Servikal intraepitelyal neoplazi)
HPV enfeksiyonu devam ederse, servikal intraepitelyal neoplaziler (CIN) veya ‘Skuamöz İntraepitelyal Lezyonlar’ (SIL) gelişebilir. Prekanseröz bir durumu temsil ederler.
Diğerleri

Histopatoloji
- Histopatolojide, çeşitli doku türlerinin karsinomları ayırt edilebilir:
- Epitelyal tümörler
- Skuamöz hücreli karsinom (vakaların% 90’ında)
- glandüler karsinomlar
- Adenokarsinom (vakaların% 5’inde)
- Diğer tümörler / karışık tümörler (vakaların% 5’inde)
- Adenoskuamöz tümör
- Adenoid kistik tümör
- Adenoid bazal hücre tümörü
- Karsinoid tümör
- Küçük hücreli tümör
- Farklılaşmamış tümör
- endoservikal stromal tümör
- Epitelyal tümörler
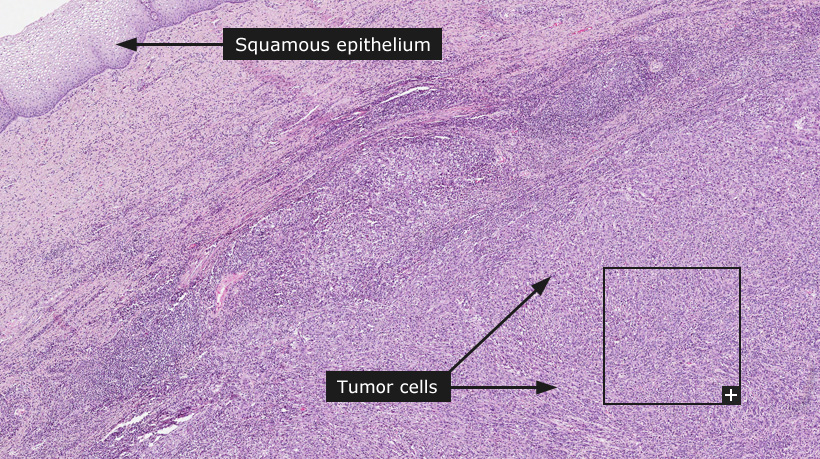
Metastazlaşma
Lenfojenik metastaz, özellikle parametriya ve pelvik lenf düğümlerinde erken ortaya çıkar. Öte yandan, hematojen metastaz nispeten geç ortaya çıkar ve daha sonra öncelikle karaciğeri, akciğerleri ve iskeleti etkiler.
Klinik
- Erken evrelerde rahim ağzı karsinomu veya ön aşamalarında herhangi bir semptom görülmez. Jinekolojik smear (servikal smear, portio smear) şeklinde kanserin erken teşhisi ve sonraki sitoloji bu nedenle son yıllarda giderek daha önemli hale geldi.
- Displazileri erken bir aşamada tespit etme ve tedavi etme olasılığı, rahim ağzı kanserinin artık en yaygın jinekolojik tümör olmadığı anlamına gelir.
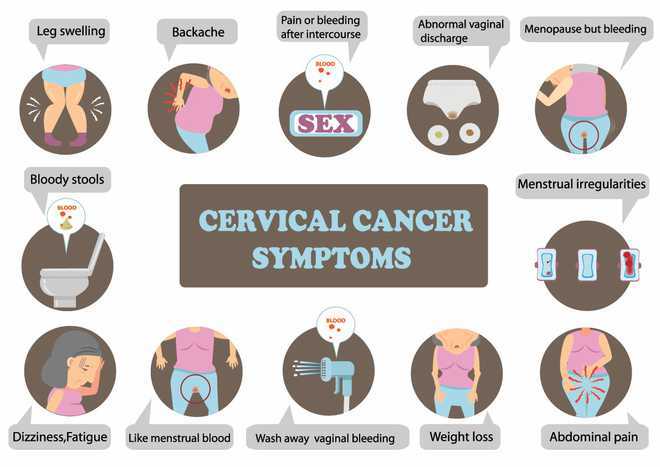
- Aşağıdaki semptomlar, tümörün belirli bir boyutunda ve boyutunda ortaya çıkabilir:
- İntermenstrüel kanama (metrorrhagia)
- Genital flor
- Temas kanaması
- Cinsel ilişki esnasında ağrı
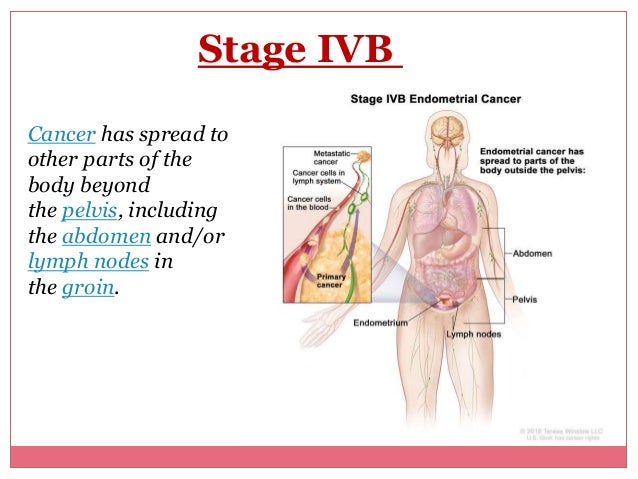
- Uzak metastaz olması durumunda, metastazların bulunduğu yere bağlı şikayetler
Teşhis
- Vajinal muayene
- Kolposkopi
- Smear sonrası histoloji, gerekirse biyopsi sonrası
- kürtaj

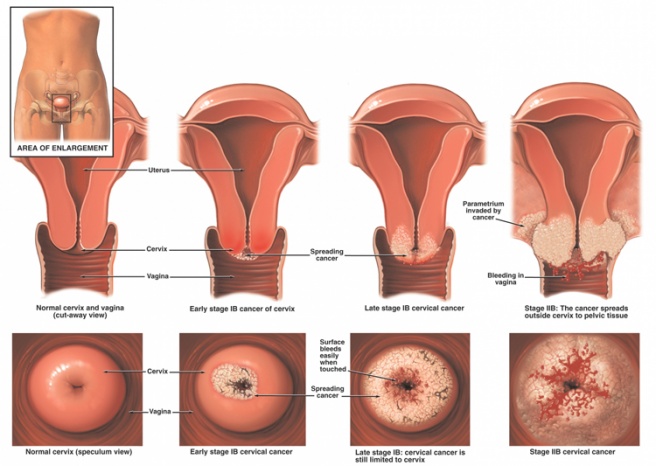
Evreleme
Rahim ağzı kanseri, TNM sınıflandırmasına ve FIGO (Fédération Internationale de Gynécologie et d’Obstétrique) kriterlerine göre sınıflandırılır:
| TNM | FIGO | Tümör sıınır |
|---|---|---|
| TX | – | Birincil tümör değerlendirilemez |
| Tis | 0 | Carcinoma in situ |
| T1 | I | Rahimle sınırlı tümör |
| T1a | IA | Mikroskobik Tanılar |
| T1a1 | IA1 | Tümor ≤ 3 mm derinlikte , ≤ 7 mm genişlikte |
| T1a2 | IA2 | Tümor≤ 3 – 5 mm derinlikte, ≤ 7 mm genişlikte |
| T1b | IB | Makroskopik olarak görünür, < T1a2 |
| T1b1 | IB1 | Tümor > 5 mm derinlikte, ≤ 2 cm genişlikte |
| T1b2 | IB2 | Tümor ≤ 2-4 cm genişlikte |
| T1b3 | IB3 | Tümor > 4 cm genişlikte |
| T2 | II | Rahim, pelvik duvar ve vajinanın ötesinde genişleme |
| T2a | IIA | Parametriyum etkilenmez |
| T2a1 | IIA1 | Tumor ≤ 4 cm genişlikte |
| T2a2 | IIA2 | Tumor > 4 cm genişlikte |
| T2b | IIB | Parametrium istila |
| T3 | III | Pelvik duvara ve / veya vajinanın alt üçte birlik kısmına genişleme, hidronefroz, lenf düğümlerinin tutulumu |
| T3a | IIIA | Vajinanın alt üçte birlik kısmının tutulumu |
| T3b | IIIB | Pelvik duvar tutulumu ve / veya hidronefroz veya böbrek yetmezliği |
| T3c | IIIC | Tümör boyutundan bağımsız olarak pelvis ve / veya paraaortik (ayrıca mikrometastazlar) lenf nodu metastazları |
| T3c1 | IIIC1 | sadece pelviste lenf nodu metastazı |
| T3c2 | IIIC2 | Paraortik lenf nodu metastazları |
| T4 | IVA | İdrar kesesi ve / veya rektuma sızmış |
| M1 | IVB | Uzak metastazlar |

UICC’ye (Union internationale contre le kanser) göre başka bir sınıflandırma yapılabilir.
Tedavi
Rahim ağzı kanserinin tedavisi, tümörün boyutu ve büyüklüğüne, aynı zamanda etkilenen kişinin yaşına ve direncine de bağlıdır.
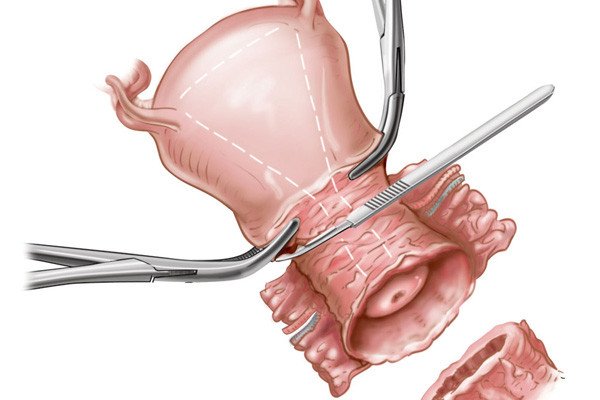
Operatif tedavi
Çok erken aşamalarda, bir konizasyon (FIGO IA1’e kadar) veya trakelektomi (FIGO IB1’e kadar) yeterli olabilir. Zaten ilerlemiş tümörler için standart tedavi, parametri ile aşamaya, vajinanın üst üçte birinin rezeksiyonuna ve paraaortik ve pelvik lenfadenektomiye (Wertheim-Meigs’e göre) bağlı olarak bir histerektomidir.
Radyokemoterapi
Önceki yıllarda tek başına radyasyon tedavisi kullanılmış ve cerrahiye eşdeğer bir yöntem olarak kabul edilmiştir. Çok sayıda çalışmaya göre, kombine radyokemoterapi tek başına radyasyon tedavisine tercih edilmektedir. Burada açıkça daha iyi sonuçlar ve tekrarlama riskinde bir azalma elde edilebilir. Radyokemoterapi, radyasyon ve platin içeren kemoterapötik ajanların (örn. Sisplatin) bir kombinasyonudur.
Artesunate kemoterapi
Artesunate türevi Artenimol’ün rahim ağzı kanseri hastalarında kullanımı şu anda klinik testlerde.
Profilaksi
- Rahim ağzı kanserinin profilaksisi, 2007’den beri Almanya’da bulunan HPV aşıları ile gerçekleştirilir (ticari isimler: Gardasil®, Cervarix®). Aşılama en geç cinsel olgunluğa ulaşmadan, yani cinsel aktivitelere ve virüsle ilişkili ilk temastan önce yapılmalıdır. Aşı, 6 ay içerisinde üç kez i.m. olarak uygulanır. uygulandığında, 10 yıl sonra güçlendirici aşı yapılması önerilir.
- Dört değerlikli aşı, aşılanmış kadınları HP virüs tipleri 6, 11, 16 ve 18’den korur. Değerli olmayan aşı, HPV tip 6, 11, 16, 18, 31, 33, 45, 52 ve 58’e karşı immünize eder. Tam aşılamadan sonra IgG serokonversiyonu % 99-100 olarak verilir. Aşılamanın yaşamın sonraki yıllarında da mantıklı olup olmadığını belirlemek için şu andabaşka klinik deneyler yapılmaktadır. Şimdiye kadar toplanan veriler 26-45 yaş arası kadınlarda aşılamanın etkisinin genç kadınlara göre önemli ölçüde daha az olduğunu göstermektedir.