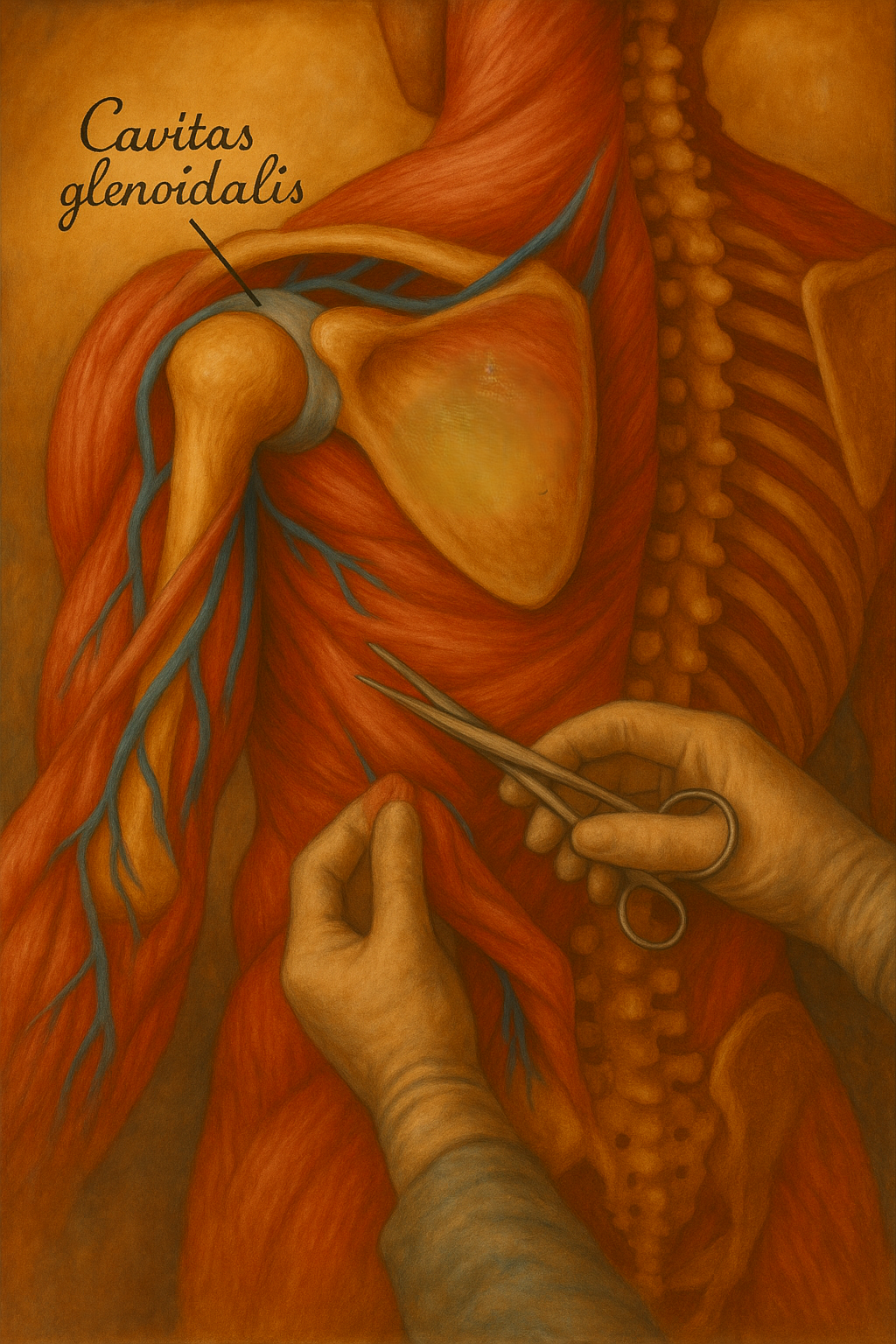
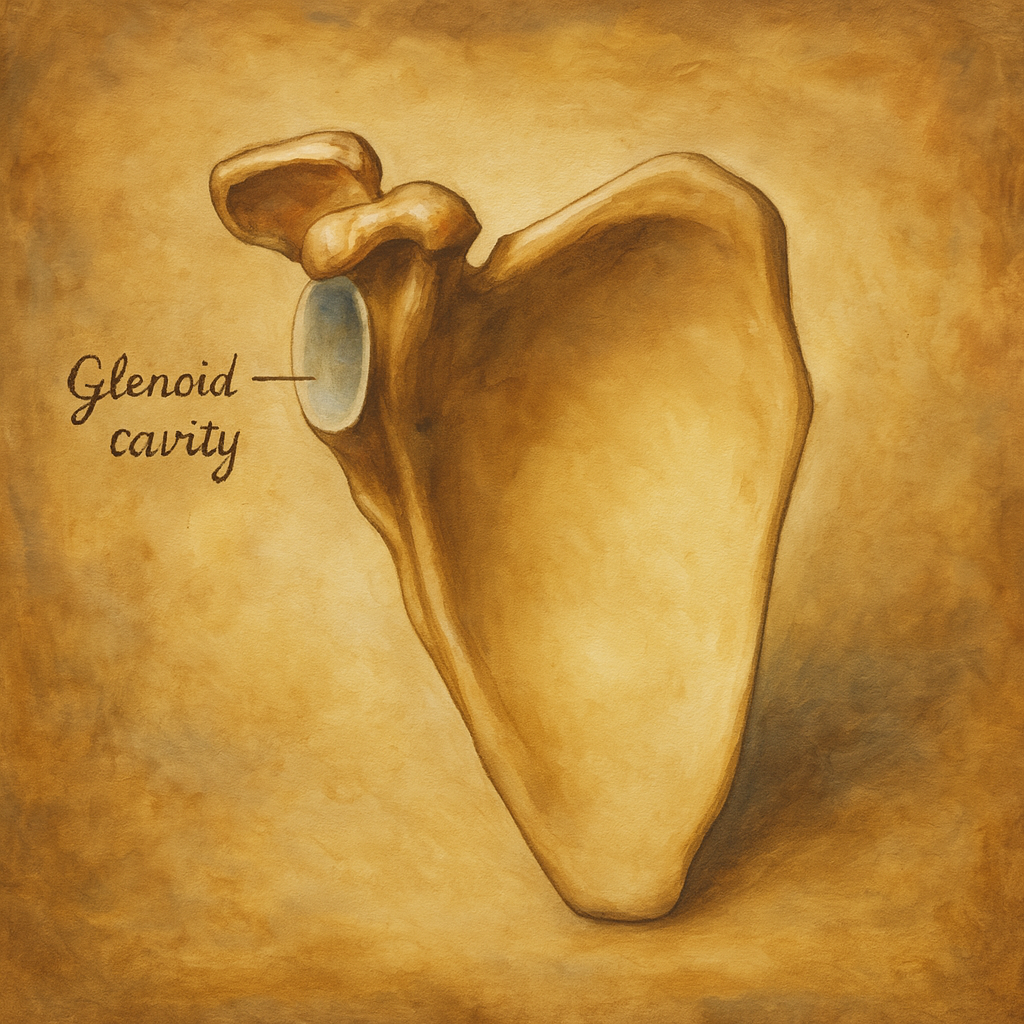
Etimoloji ve Evrimsel Bağlam
“Glenoid” terimi, Yunanca glēnḗ (γλήνη) —“yuva, göz çukuru, eklem çanağı”— ile “-oid” (“-oidea”: benzerlik bildiren ek) birleşiminden türemiştir; tam karşılığı “yuva biçiminde”dir. Omuz kuşağının evriminde glenoidin göreli sığlığı ve skapulanın gövdeye göre konumu, insanlarda üst ekstremitenin çok eksenli hareketliliğini (özellikle elevasyon ve rotasyon kombinasyonlarını) maksimize edecek biçimde seçilim geçirmiştir. Dört ayaklı memelilerde glenoid çoğunlukla ventral-yönelimli ve yük aktarımına elverişliyken, primatlarda ve insanda lateral–hafif retrovert konumlanma ve akromioklaviküler kompleksle birlikte korakoakromiyal kemer, baş üstü kullanıma uygun geniş bir hareket platformu yaratır.
- Glenoid sığ bir çanaktır; stabiliteyi labrum, kapsül/bağlar ve aktif kas kontrolü sağlar.
- Versiyon ve inklinasyon, hem instabilite patomekaniğinde hem de protez/augment seçiminde belirleyicidir.
- Buford kompleksi ve glenoid hipoplazisi gibi varyantlar, patoloji taklidi yapabileceğinden tanısal ve cerrahi kararlarda kritik önemdedir.
- Walch sınıflaması, dejeneratif aşınma paternlerini standardize eder ve cerrahi planlamayı yönlendirir.
- Kritik glenoid kemik kaybında kemik blok stratejileri (örn. Latarjet) yumuşak doku tamirine üstün gelir; RTSA’da taban plâk yerleşimi ve tilt, notching riskini belirler.
Makro-Anatomi
Topografik İlişkiler ve Genel Yerleşim
- Kemik zemin: Glenoid fossa, skapulanın lateral ucunda, collum scapulae’nin kalınlaşmış segmenti üzerinde yer alır. Üstte akromion, önde korakoid çıkıntı, arkada spina scapula ve incisura spinoglenoidalis ile komşudur.
- Şekil: Hafif içbükey, enine uzun oval bir yüzeydir; klinikte saat kadranı referansı ile betimlenir (sağ omuzda 12: süperior, 3: anterior, 6: inferior, 9: posterior).
- Boyutsal ilişki: Humerus başının eklem yüzeyi glenoidden belirgin biçimde büyüktür (yaklaşık 3–4 kat), bu da stabilitenin büyük ölçüde yumuşak doku yapılarına emanet olduğu “sığ yuva” biyomekaniğini doğurur.
Yönelim: Versiyon ve İnklinasyon
- Glenoid versiyonu: Çoğunla hafif retroversiyon (arka yöne bakış) gösterir; bireysel ve patolojik varyasyonlar planlamada kritik önem taşır. Fazla retroversiyon posterior instabilite ve posterior kıkırdak/kemik aşınmalarıyla ilişkilidir.
- Süperior inklinasyon (tilt): Glenoid düzleminin superiora bakış derecesi rotator manşet yüklenmesi, subakromiyal sıkışma ve artroplasti planlamasında belirleyicidir.
Tüberküller ve Kenarlar
- Supraglenoid tüberkül: M. biceps brachii uzun başının tendonu için köken.
- Infraglenoid tüberkül: M. triceps brachii uzun başının kökeni.
- Anterior kenar varyasyonları: Anterosuperiorda fizyolojik bir kesiklenme (glenoid notch) görülebilir; labrum morfolojisini taklit eden yalancı patolojilere dikkat gerekir.
Mikroyapı: Eklem Kıkırdağı, Labrum ve Kapsül-Ligamentöz Kompleks
Eklem Kıkırdağı ve Subkondral Kemik
- Glenoid yüzeyi hiyalin kıkırdakla kaplıdır; yük aktarımı humeral başla karşılıklı kongruensi ve konkavlık-kompresyon mekanizması ile sağlanır.
- Subkondral kemik kalınlığı, özellikle posteroinferior sektörde aşınma paternlerine duyarlıdır.
Glenoid Labrum
- Tanım: Glenoid çevresini saran fibro-kıkırdak halka; soketi derinleştirir, efektif eklem yüzeyini genişletir ve negatif intraartiküler basıncı koruyarak stabiliteye katkı verir.
- Biseps ankrajı: Superior labrum, biceps brachii uzun başı ile bütünleşir (SLAP bölgesi).
- Vaskülarite: Periferik kapsüler yapılar üzerinden sınırlı kanlanma; superior labrum nispeten daha düşük vaskülariteye sahiptir—iyileşme ve cerrahi tamir stratejilerini etkiler.
Kapsül ve Glenohumeral Bağlar
- Kapsül, labrumun dışından humerusa uzanır; belirgin kalınlaşmalar:
- Üst Glenohumeral Ligament (SGHL): Nötr pozisyon ve adduksiyonda süperior stabilite.
- Orta Glenohumeral Ligament (MGHL): Anterior stabiliteye katkı; Buford kompleksinde “kordon-vari” kalın olabilir.
- Alt Glenohumeral Kompleks (IGHL): Anterior ve posterior bantlar ile aksiller poş; abdüksiyon + dış rotasyonda (ABER) anterior bant başlıca kısıtlayıcıdır ve travmatik ön instabilitede en çok etkilenendir.
- Rotator kılıf aralığı (interval): SGHL ve korakohumeral bağ ile tanımlanır; inferosuperior translasyon ve biseps stabilitesinde önemlidir.
- Korakoakromiyal kemer: Korakoakromiyal bağ ve akromion ile baş üstü yüklenmelerde “üst tavan” işlevi görür.
Nörovasküler İlişkiler
- İnervasyon: Eklem kapsülü ve labrum ağırlıkla n. suprascapularis, n. axillaris ve n. pectoralis lateralis dallarınca duyulandırılır; bu dağılım ağrı paternlerini ve blokaj stratejilerini belirler.
- Kanlanma: Çevre yumuşak dokulara a. suprascapularis, a. circumflexa scapulae ve a. circumflexa humeri posterior dalları katkı sağlar; transosseöz kan akımı sınırlıdır.
Gelişim (Embriyoloji ve Ossifikasyon)
- Glenoidin epifizer gelişiminde subkorakoid ossifikasyon merkezi rol oynar; epifizer halka adolesan dönemde kaynaşır.
- Gelişimsel aksaklıklar glenoid displazisi/hipoplazisi ile sonuçlanabilir; bu, saat kadranında alt 2/3’te kemik düzensizlikleri ve labral/kemik yetmezliğiyle seyreder.
Varyant Anatomi
Buford Kompleksi
- Tanım: Anterosuperior labrumun (yaklaşık 1–3 saat) konjenital yokluğu ile kalın, kordon benzeri bir MGHL’in birlikteliği.
- Klinik önem: Görüntülemede Bankart yırtığıyla karışabilir; yanlış tamir kısıtlılık yaratabilir. Cerrahide labrum “eksikliği”nin varyant olduğunu bilmek kritik önemdedir.
“Dişli” (Dentat) Glenoid / Glenoid Hipoplazisi
- Özellikler: Sığ fossa, alt 2/3’te kortikal düzensizlik ve collum scapulae hipoplazisi; posterior instabilite ve uygunsuz yük dağılımı ile ilişkili olabilir.
- İmplant planlaması: Artroplasti/augmentasyon gerekebilir.
Diğer Anteroinferior Varyasyonlar
- Sulkuslar ve çentikler labral girintiyi taklit edebilir; artrografi ve çok-düzlemli MRG ile ayrım güçlenir.
Biyomekanik ve Fizyolojik Fonksiyon
Konkavlık–Kompresyon ve Dinamik Stabilite
- Glenoid “çanağı”nın sığlığı, rotator manşet ve skapulotorasik kontrolün sürekli aktif katkısıyla dengelenir. Manşet kaslarının kompresif vektörü humeral başı glenoid merkezinde tutar.
- Negatif eklem basıncı ve labrumun contalık etkisi mikroinstabiliteyi azaltır.
Yük Aktarımı ve Hareket Eksenleri
- Glenohumeral eklem çok eksenli bir küresel-yuva eklemidir; translasyon ve rotasyonlar, kapsülometrik kısıtlayıcılarla ve kas-sinir geri beslemesiyle hizalanır.
- Skapulohumeral ritim: Yaklaşık 2:1 oranında humeral/skapular katkı ile elevasyon gerçekleşir; glenoid yüzü scapular yukarı rotasyon ve posterior tilt ile “karşılamaya” gelir.
Görüntüleme ve Ölçümler
- Radyografi: AP (Grashey), aksiller ve scapular Y projeksiyonları; glenoid eğimi ve aşınma paternleri için temel.
- BT (3B planlama): Versiyon, inklinasyon ve bony bone loss yüzdesinin nicellenmesi; artroplasti ve kemik blok cerrahileri için altın standart.
- MR/MR Artrografi: Labrum, IGHL, biseps ankrajı ve kıkırdak patolojileri; SLAP spektrumu ve Bankart varyantlarının ayrımı.
- Kantitatif kavramlar: Glenoid kemik kaybının yüzdesi (en iyi-uyum çemberi yöntemleri) ve humeral glenoid track değerlendirmeleri, cerrahi strateji (ör. Latarjet vs. yumuşak doku tamiri) seçiminde belirleyicidir.
Klinik Patoloji Spektrumu
Travmatik ve Atraumatik İnstabilite
- Bankart lezyonu: Anteroinferior labro-kapsüler avülziyon; bony Bankart ile kombine olabilir.
- ALPSA/Perthes/GLAD: Anterior labrumun farklı ayrılma/desenleri; kapsül ve kıkırdak eşlikleri cerrahi taktiği etkiler.
- HAGL/PHAGL: IGHL’in humeral veya glenoidal avülziyonu; ABER travmalarında düşünülür.
- SLAP lezyonları: Superior labrum-biseps kompleksinin zonal yırtıkları; overhead sporcularda ağrı ve performans düşüklüğü ile seyreder.
- Kritik kemik kaybı: Glenoid kemik defekti belirli eşikleri aştığında (klinik olarak “kritik” ve “subkritik” aralıklar), yalnızca yumuşak doku onarımı yetersiz kalabilir; Latarjet veya Eden–Hybinette gibi kemik artırma prosedürleri öne çıkar. Humeral tarafta büyük Hill–Sachs defektleri için remplissage eklenebilir.
Dejeneratif Hastalıklar ve Glenoid Aşınması
- Walch Sınıflandırması: Primer glenohumeral artropatide glenoid morfolojisini tip A (merkezî), tip B (posterior süpürme/arka kayma; B2 iki tepecikli, B3 ileri retroversiyon), tip C (displazi/ileri retroversiyon) ve tip D (anterior kayma) şeklinde alt gruplarına ayırır; implant yerleşimi, augment seçimi ve osteotomi kararlarını yönlendirir.
- Rotator manşet artropatisi: Süperior migrasyon ve asetabularizasyon ile glenoid üst pol yüklenmesi artar; ters protez (RTSA) endikasyonları içinde glenoid taban plağı pozisyonu, inferior aşırı sarkma ve inferior tilt notching riskini azaltır.
İnflamatuvar, Enfeksiyöz ve Diğer
- Romatolojik hastalıklarda labrum/kapsül zayıflığı ve kemik erozyonları, glenoid komponent stabilitesini ve onarım başarısını etkileyebilir.
- Enfeksiyonlarda subkondral tutulum glenoid destek kalitesini düşürür; debridman kapsamı ve rekonstrüksiyon stratejileri buna göre planlanır.
Tedavi ve Cerrahi Planlamada Glenoidin Rolü
Artroskopik ve Açık İnstabilite Cerrahileri
- Labral onarım ve kapsül pblikasyonu: Saat kadranına göre dikiş-ankraj yerleşimi; IGHL restorasyonu özellikle önemlidir.
- Kemik blok prosedürleri: Latarjet (korakoid transferi) anterior kemik stoğu artırır ve “sapan efekti” ile dinamik stabilite sağlar; büyük veya posteriyor defektlerde farklı augmentasyon teknikleri (örn. distal klavikula/iliak krest grefti, Eden–Hybinette) tercih edilebilir.
Artroplasti
- Anatomik TSA: Walch tipine göre augmentli glenoid bileşenleri, peg/keel seçimi, cementasyon ve versiyon düzeltmesi; aşırı düzeltmeden kaçınmak gerekir (kemik stoğu ve yumuşak doku gerilim dengesi).
- Reverse TSA: Taban plak inferior yerleşim ve hafif inferior tilt ile scapular notching azalır; kemik kalitesine göre merkezi vida/peg tespiti ve periferik vidalarla mikroradyal stabilite hedeflenir.
Rehabilitasyon İlkeleri
- Erken dönemde biyolojik iyileşmeyi koruyan koruma fazı, ardından kapsül-labral tamirleri aşırı germez biçimde kademeli mobilizasyon; skapulotorasik kontrol ve rotator manşet güçlendirmesi nüksü azaltır.
Sık Görülen Klinik Senaryolar
- Ön instabiliteyle gelen genç sporcu: Bankart ± bony kayıp taraması; glenoid kemik kaybı eşik üstü ise kemik artırma yönünde plan.
- Posterior omuz ağrısı ve güçsüzlük: Fazla retroversiyonlu Walch B morfoloji olasılığı; BT-planlı versiyon düzeltmeli artroplasti veya posterior augment tartışması.
- Aşırı laksiteli birey: Labrum sağlam olsa da kapsül redundansı ve IGHL gevşekliği; hedefe yönelik kapsüler pblikasyon ve proprioseptif rehabilitasyon.
Özel Notlar ve İnce Anatomik Ayrıntılar
- Saat kadranı rehberi: Cerrahi ve raporlamada standartlaşma için temel (dominant tarafa göre anterior–posterior atıflar değişir).
- Subkorakoid ve spinoglenoid tüneller: N. suprascapularis sıkışmaları, posterolateral ağrı ve cuff güçsüzlüğüyle ilişkilidir; labral kistlerle birlikte görülebilir.
- Labral kanlanma gradyanı: Periferik kapsüler kenardan merkeze azalan patern, tamir tekniklerinde doku kalitesini ve debridman sınırlarını etkiler.
Keşif
Antik çağdan Rönesans’a: “Glenē”nin ad kazanması ve omuzun tasviri
Omuzun “yuvası”na bugün verdiğimiz adın kökü, Antik Yunanca glēnḗ (γλήνη) sözcüğüne uzanır: önce “parlayan yüzey/ayna” ve “göz küresi” çağrışımlarıyla kullanılmış, sonra “yuva/oyuk” anlamına doğru evrilmiş; -oidēs eki ise “-si gibi/-ımsı” nitelemesini katmıştır. Anatomik terminoloji Latinceleştikçe glenoideus ve oradan da “glenoid” biçimi yerleşmiştir. Bu kavramsal yolculuk, yapının tarih boyunca daima “bir şeyi alan, tutan ve yön veren çanak” olarak düşünüldüğünü ima eder.
Romalı–Yunan geleneğinde omuz çıkığına ilişkin tasvirler (özellikle Hipokrat’ta redüksiyon teknikleri) klinik olarak parlaktır; buna karşın skapulanın lateralindeki yüzeysel çanağın ayrıntılı betimi esaslı biçimde Rönesans’ta keskinleşir. Vesalius ile başlayan yeni kadavra anatomi geleneği, omuz kuşağını tek tek kemiklerle ve mekânsal ilişkileriyle yeniden tanımlar; glenoid fossanın ovalimsi, sığ ve kıkırdakla kaplı bir “alıcı yüzey” olduğuna dair betim, erken modern anatomi atlaslarında standart haline gelir.
19. yüzyıl: Mekanik sezgiler ve erken klinik anatomi
Sanayi çağının mekanik dili, omuzu (ve glenoidi) “serbestlik dereceleri yüksek bir eklem” olarak düşünmeyi kolaylaştırdı. Humerus başının glenoidden belirgin büyük oluşu “stabilite–mobilite takası”nın ilk akla gelen örneği sayıldı: statik stabilitenin kemikten ziyade labrum–kapsül–ligament ve dinamik stabilitenin rotator manşet ile sağlandığı fikri, klinik gözlemlerle pekişti. Patolojik gözlemler (tekrarlayan çıkıklar, “kenardan kopma” lezyonları) glenoidin özellikle anteroinferior kenarının özgül önemini işaret ediyordu.
20. yüzyılın ilk yarısı: Bankart paradigması ve “yaralanmanın özü”
Bir omuz defektinin öz lezyonunu tarif ederek tedaviyi temellendirmek… 1920’lerin başında Arthur S. B. Bankart, tekrarlayan anterior omuz instabilitesinde anteroinferior labro-kapsüler avülziyonu (bugün “Bankart lezyonu”) özgün ve kalıcı bir çerçeveye oturttu. Bankart’ın açık cerrahi tekniği—korakoid osteotomisi ve subskapularis yoluyla—stabiliteyi, labrumun glenoid kenarındaki contalık ve IGHL (alt glenohumeral kompleks) sürekliliğini onararak geri kazandırmayı amaçlıyordu. Bu bakış, glenoidin “sadece sessiz bir çanak” değil, instabilite fiziğinin merkezinde yer alan aktör olduğunu kanıtladı.
Görsel çağ: Artroskopinin doğuşu, omuz eklemine bakışın değişmesi
Endo-optiklerin geliştirilmesiyle 20. yüzyılın ilk yarısında eklemlerin içine bakabilme fikri somutlaştı. Burman 1931’de omuz dahil çeşitli eklemlerde kadavra artroskopisini rapor etti; bunu izleyen on yıllar boyunca klinik uygulamaya geçiş ve omuz artroskopisinin “görüntü + girişim” platformuna dönüşmesi, fiberoptik ve minyatür enstrümanlardaki sıçramayla mümkün oldu. Omuzda artroskopik stabilizasyon adımları 1980’ler sonundan itibaren ivme kazandı; Morgan ve Bodenstab gibi öncüler, artroskopik Bankart tamirinin geçerli ve tekrarlanabilir bir yöntem olduğunu erken sonuçlarla gösterdiler. Böylece glenoid kenarı, artık doğrudan optik altında, saat kadranı referansıyla tanımlanabilir bir operatif coğrafya haline geldi.
“Üst kutup” ve çapa: SLAP ile superior labrumun çağdaş anatomisi
1990’da Snyder ve arkadaşlarının “SLAP (Superior Labrum Anterior to Posterior)” lezyonunu sınıflandırması, glenoidin üst kutbunu—biseps uzun başı ankrajıyla birlikte—ayrı bir biyomekanik alt sistem olarak klinik gündeme taşıdı. Overhead sporculardaki ağrı, kilitlenme ve performans kaybına karşı artroskopik tanı–tedavi algoritmaları bu kavramsallaştırma üzerinden olgunlaştı.
Dejenerasyon ve morfoloji: Walch bakışıyla glenoidin yaşlanması
Glenohumeral artrozda kıkırdak aşınması yönlüdür; humerus başının glenoid üzerindeki eksantrik konumlanması, zamanla kemiğin bizzat geometrisini değiştirir. Walch ve çalışma arkadaşları, 1999’da primer artropatide glenoid morfolojisini A–B–C tiplerine ayırarak hem prognoz hem de artroplasti stratejileri için bir ortak dil geliştirdiler (posterior kayma ve iki tepecikli B2 biçimi, displazik/ileri retroversiyonlu C gibi). Bu sınıflandırma, günümüzde augmentli glenoid bileşenleri, versiyon düzeltmesi ve kemik stoğu yönetimi kararlarının mihenk taşıdır.
“Varyant” ile “patoloji”yi ayırmak: Buford kompleksi ve hipoplaziler
Artroskopi ve MRG, konjenital varyantları patolojiden ayırmayı öğretti. Buford kompleksi—anterosuperior labrumun yokluğu ile kordon-vari kalın bir MGHL’in birlikteliği—ilk sistematik tasvirini 1990’lar ortasında aldı; varyantın Bankart yırtığı sanılarak “onarıldığı” durumlar hareket kısıtlılığı doğurabildiğinden, tanınması cerrahi emniyet için kritiktir. Öte yandan glenoid hipoplazisi (“dentat” görünüm) alt 2/3’te kemik düzensizlikleriyle posterior instabilite eğilimini artırabilir ve artroplasti planlamasında augment gereksinimini gündeme getirebilir.
Biyomekanik sentez: “Glenoid track” ve bipolar kemik kaybı
2000’ler, glenoidin kenar kaybı ile humerustaki Hill–Sachs defektinin birlikte düşünülmesi gerektiğini öğreten bir kavşaktı. Yamamoto ve arkadaşlarının “glenoid track” kavramı, humeral defektin glenoid üzerinde izlediği fonksiyonel temas yolunu nicel hâle getirerek “on-track/off-track” ayrımını getirdi; bu sayede hangi hastada yalnızca yumuşak doku onarımı, hangisinde kemik artırımı (ör. Latarjet) gerektiği daha öngörülebilir oldu ve klinik olarak da doğrulandı.
Protez çağında glenoid: Ters protez, taban plaka ve tilt tartışmaları
Rotator manşet artropatisinde ters omuz artroplastisi (RSA) glenoid taban plakasının inferior yerleşimi ve uygun tilt ile skapular “notching” riskini azaltmayı hedefler; ancak son yıllarda, aşırı inferior tiltin implantın medializasyonu üzerinden yeni impingement sorunları yaratabileceği gösterilmiştir. Lateralize tasarımlar ve taban plaka ofset/overhang parametreleri, stabilite–hareket açıklığı–notching dengesini yeniden tanımlar. Glenoidin bugün karşı karşıya olduğu soru, yeniden: Hangi geometri hangi biyomekaniğe hizmet ediyor? Cevap, görüntüleme (3B BT), hasta-özel kılavuzlar ve uzun dönem fonksiyon sonuçlarının birlikte değerlendirilmesini gerektiriyor.
Güncel araştırma ön cepheleri
- Hasta-özel planlama ve augmentler: Walch tipleriyle eşleştirilen üç boyutlu versiyon/inklinasyon düzeltmeleri, kemik stokunu korurken yumuşak doku gerilimini fizyolojik sınırlarda tutmayı amaçlıyor. (PMC)
- Bipolar kaybın karar algoritmaları: On-track/off-track yaklaşımının MRG/BT ile nicel entegrasyonu ve ameliyat içi doğrulamaları (artroskopik ölçüm teknikleri) yaygınlaşıyor. (jshoulderelbow.org)
- RSA optimizasyonu: Taban plaka eğim, yükseklik ve lateralizasyon kombinasyonları; impingement-serbest açıların modellenmesi; glenosfer çapı ve boyun–şaft açısının etkileşimi gibi parametrelerin prospektif çalışmaları sürüyor. (PMC)
Kısa kronoloji (seçilmiş dönüm noktaları)
- 1543 ve sonrası: Rönesans anatomi atlasları glenoid fossayı modern çizgilerle sabitleştirir (Vesalius geleneği).
- 1923–1930’lar: Bankart, tekrarlayan anterior instabilitenin öz lezyonunu (anteroinferior labrum–kapsül avülziyonu) tanımlar; açık cerrahi çağı. (PubMed)
- 1931: Burman, omuz dâhil eklemlerde kadavra artroskopisi raporlar; klinik omuz artroskopisi daha sonraya kalır. (PMC)
- 1980’ler sonu–1990’lar: Artroskopik Bankart tamiri klinik standarda yükselir; dikiş-ankraj ve transglenoid teknikler olgunlaşır. (PubMed)
- 1990: Snyder SLAP lezyonunu ve sınıflamasını tanımlar; superior labrum–biseps kompleksi modern dilde yerini alır. (PubMed)
- 1994–1996: Buford kompleksi varyant olarak tanımlanır; görüntüleme ölçütleri standardize edilir. (ScienceDirect)
- 1999: Walch sınıflaması primer artropatide glenoid morfolojisi için prognostik/cerrahi dil yaratır. (PubMed)
- 2007→: Glenoid track kavramı ile bipolar kemik kaybı yönetiminde “on-track/off-track” dönemi başlar; klinik doğrulamaları yayımlanır. (PMC)
- 2010’lar→2020’ler: RSA taban plaka yerleşimi, tilt ve lateralizasyon üzerine prospektif/biomekanik çalışmalar artar; notching ve stabilite arasında hassas denge aranır. (jshoulderelbow.org)
İleri Okuma
- Rashid, M. S., et al. (2020). The Bankart repair: past, present, and future. Arthroscopy Techniques / Arthroscopy, (PubMed ID: 32621981).
- Iqbal, S., et al. (2013). A History of Shoulder Surgery. The Open Orthopaedics Journal, 7, 305–318. [openorthopaedicsjournal.com]
- Morgan, C. D., & Bodenstab, A. B. (1987/1991). Arthroscopic Bankart suture repair: technique and early results. Arthroscopy, 3, 111–117; 7, 115–117.
- Snyder, S. J., et al. (1990). SLAP lesions of the shoulder. Arthroscopy: The Journal of Arthroscopic and Related Surgery.
- Williams, M. M., Snyder, S. J., Buford, D., et al. (1994). The Buford complex: The “cord-like” middle glenohumeral ligament with absent anterosuperior labrum. Arthroscopy, 10(3), 241–247.
- Tirman, P. F., Feller, J. F., & Janzen, D. L. (1996). The Buford complex: Imaging features of a normal anatomic variant. American Journal of Roentgenology (AJR), 167(6), 1517–1519.
- Walch, G., Badet, R., Boulahia, A., & Khoury, A. (1999). Morphologic study of the glenoid in primary glenohumeral osteoarthritis. Journal of Shoulder and Elbow Surgery, 8(6), 529–536.
- Metzger, P. D., Barlow, B. T., Leonardelli, D., Provencher, M. T., Romeo, A. A., & Cole, B. J. (2013). Clinical application of the glenoid track concept in the management of shoulder instability. Sports Health: A Multidisciplinary Approach, 5(2), 125–132.
- Di Giacomo, G., Itoi, E., & Burkhart, S. S. (2014). Evolving concept of bipolar bone loss and the Hill–Sachs lesion: The glenoid track. Arthroscopy: The Journal of Arthroscopic and Related Surgery, 30(1), 90–98.
- Patel, M., Patel, S., Throckmorton, T. W., & Iannotti, J. P. (2021). Inferior tilt of the glenoid leads to medialization and increases impingement in reverse shoulder arthroplasty. Journal of Shoulder and Elbow Surgery, 30(4), 761–769.
- Yamada, E., Matsumura, N., & Takahara, M. (2024). Baseplate inferior offset affects range of motion in reverse shoulder arthroplasty. JSES International, 8(2), 225–232.
- Moore, K. L., & Dalley, A. F. (1999). Clinically Oriented Anatomy. Lippincott Williams & Wilkins, Philadelphia.
- Neumann, D. A. (2010). Kinesiology of the Musculoskeletal System: Foundations for Rehabilitation. Elsevier Health Sciences, St. Louis.
- Neer, C. S. (1970). Displaced Proximal Humeral Fractures: Classification and Evaluation. Journal of Bone and Joint Surgery (American Volume), 52(6), 1077–1089.
- Walch, G., Badet, R., Boulahia, A., & Khoury, A. (1999). Morphologic study of the glenoid in primary glenohumeral osteoarthritis. Journal of Arthroplasty, 14(6), 756–760.
- Abrams, J. S. (2019). Current Concepts in the Evaluation and Treatment of Shoulder Impingement. Journal of Bone and Joint Surgery (American Volume), 101(14), 1308–1320.
- Itoi, E., Lee, S. B., Berglund, L. J., Berge, L. L., & An, K. N. (2000). The effect of a glenoid defect on anteroinferior stability of the shoulder after Bankart repair: A cadaveric study. Journal of Bone and Joint Surgery (American Volume), 82(1), 35–46.