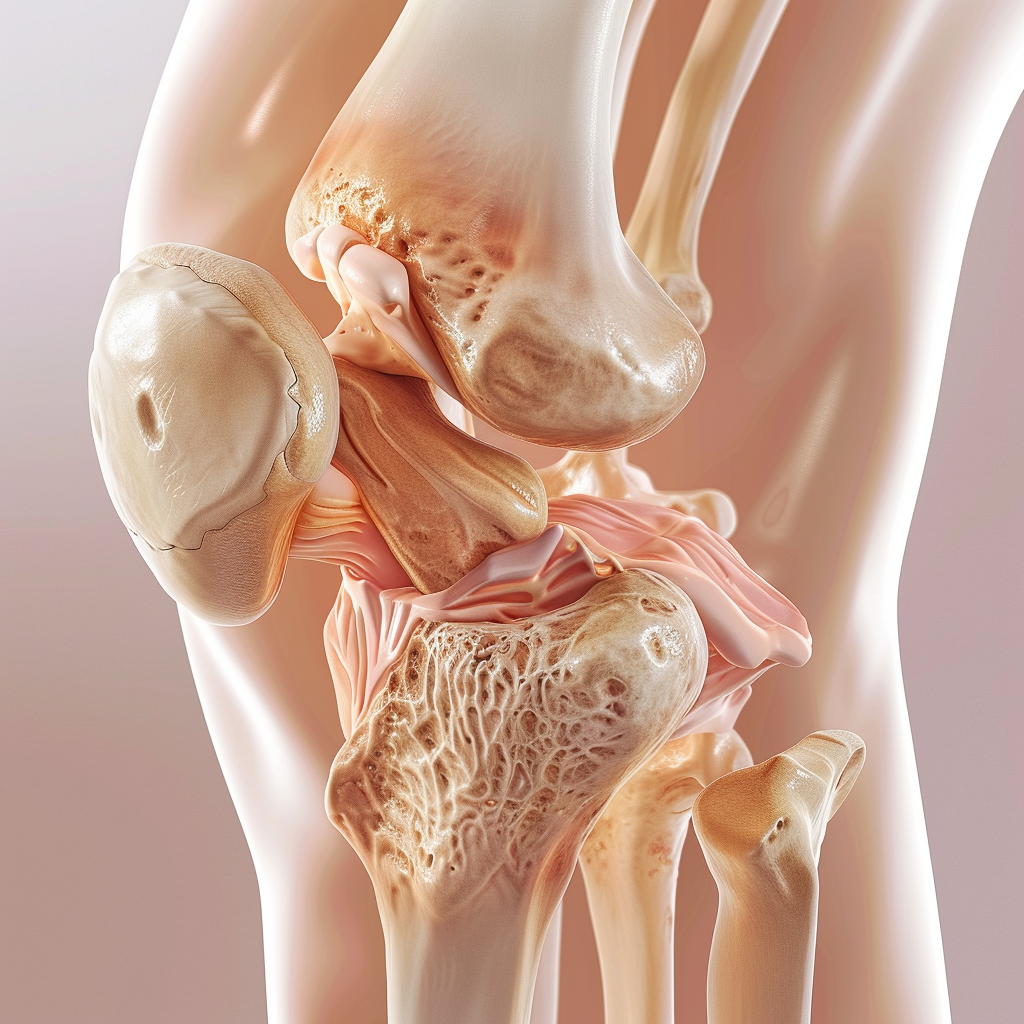
Yaygın olarak diz osteoartriti olarak adlandırılan gonartroz, kıkırdak bozulması, eklem çevresindeki kemiğin büyümesi ve sinovyal iltihaplanma ile karakterize, ağrıya ve eklem hareketliliğinin kısıtlanmasına yol açan dejeneratif bir eklem hastalığıdır. “Gonartroz”un etimolojisi, Yunanca açı veya köşe anlamına gelen “gonia” (γωνία) ve eklem veya eklemlenme anlamına gelen “artroz” (αρθρωσις) kelimelerinden türemiştir, dolayısıyla doğrudan diz eklemini etkileyen hastalığa atıfta bulunur.
Gonartrozun tarihsel anlayışı ve tedavisi zaman içinde önemli ölçüde gelişmiştir. Başlangıçta tedaviler öncelikle konservatifti; ağrının hafifletilmesine ve eklem fonksiyonunun korunmasına odaklanıyordu. 19. yüzyılın sonlarında ve 20. yüzyılın başlarında radyografinin ortaya çıkışı, hastalıkla ilişkili yapısal değişikliklerin daha iyi anlaşılmasına olanak tanıdı ve daha hedefe yönelik tedavilerin geliştirilmesine yol açtı. Eklem debridmanı ve yeniden hizalama prosedürleri gibi cerrahi müdahaleler 20. yüzyılın ortalarında geliştirildi ve bunu 1960’ların sonlarında ciddi gonartroz tedavisinde devrim yaratan total diz artroplastisi izledi.
Gonartrozun patofizyolojisine ilişkin anlayış da, bunun yalnızca aşınma ve yıpranma hastalığı olduğu şeklindeki ilk inançtan, biyomekanik faktörlerin, genetiğin, iltihaplanmanın ve metabolik süreçlerin rollerini içeren daha ayrıntılı bir anlayışa doğru gelişmiştir. Bu, inflamasyonu ve kıkırdak metabolizmasını modüle etmeyi amaçlayan farmakolojik tedaviler ve kilo yönetimi ve egzersize odaklanan yaşam tarzı müdahaleleri dahil olmak üzere daha geniş bir terapötik seçenek yelpazesine yol açmıştır.
- Protez Malzemelerin Evrimi: İlk diz protezleri, ahşap ve metal dahil olmak üzere çeşitli malzemelerden yapılmıştır. Günümüzde titanyum ve polietilen gibi gelişmiş malzemeler kullanılmakta olup diz protezlerinin ömrünü ve işlevselliğini önemli ölçüde artırmaktadır.
- Obezitenin Etkisi: Tarihsel kayıtlar, antik çağlarda gonartrozun daha az yaygın olduğunu, bunun da potansiyel olarak daha düşük yaşam beklentileri ve günümüzde OA için önemli bir risk faktörü olan obezite prevalansının daha düşük olması nedeniyle olduğunu göstermektedir.
- Eski Çareler: Söğüt kabuğunun (aspirinin öncüsü olan salisin içeren) kullanımı gibi eski zamanlarda kullanılan bazı çareler, ağrıyı hafifletmek için NSAID’ler gibi modern tedavilerde de yankılanmaktadır.
- Yakın Zamana Kadar Diz Protezlerinin Nadirliği: Diz sorunları çok eski olmasına rağmen, diz protezi ameliyatı ancak 20. yüzyılın ikinci yarısında sıradan hale geldi ve bu da gonartroz tedavisinde ne kadar yakın zamanda büyük ilerlemeler kaydedildiğini gösteriyor.
- Küresel Yük: Osteoartrit artık dünya çapında en yaygın eklem hastalığıdır ve diz OA’sı yaşlı yetişkinler arasında önde gelen sakatlık nedenidir. Bu, yüzyıllar boyunca büyük sağlık sorunları haline gelen bulaşıcı hastalıklardan kronik koşullara geçişin altını çiziyor.
Gonartrozun Klinik Belirtileri
Gonartroz veya diz osteoartriti, eklem fonksiyonunu giderek bozan bir dizi klinik semptomla kendini gösterir. Bunlar şunları içerir:
- Ağrı: Başlangıçta ağrı, fiziksel aktivite sırasında veya sonrasında ortaya çıkar ancak zamanla sabit hale gelebilir. Tipik olarak diz ekleminde derin, ağrılı bir ağrı olarak tanımlanır.
- Sertlik: Genellikle 30 dakikadan kısa süren, hareketsizlik dönemlerinden sonra sabah sertliği veya sertliği.
- Şişme: Eklem içinde sıvı birikmesi (efüzyon) veya eklem kenarları etrafındaki kemik büyümeleri (osteofit) nedeniyle oluşur.
- Hareketlilik Azalması: Hareket aralığının kısıtlanması, yürüme, merdiven çıkma ve oturma pozisyonundan kalkma gibi günlük aktivitelerin gerçekleştirilmesini zorlaştırır.
- Crepitus: Diz hareket ettirildiğinde sürtünme veya çatırtı hissi veya sesi.
- Deformite: İleri aşamalarda, düzensiz kıkırdak kaybı nedeniyle diz deforme olabilir (örneğin çarpık bacak veya çarpık diz).
Gonartroz Tanısı
Gonartroz tanısı klinik değerlendirme ve görüntüleme çalışmalarına dayanmaktadır:
- Klinik Geçmiş ve Fizik Muayene: Semptomların değerlendirilmesi, diz yaralanması veya aşırı kullanım öyküsü ve ağrı, şişlik, hareket açıklığı ve krepitus varlığına odaklanan fizik muayene.
- Radyografi (X-ışınları): Tanıyı doğrulamak için kullanılan, eklem aralığındaki daralmayı, osteofit oluşumunu ve kemik konturundaki değişiklikleri gösteren birincil görüntüleme tekniği.
- Manyetik Rezonans Görüntüleme (MRI): Tanı için rutin olarak kullanılmasa da, MR kıkırdak, bağ ve eklem efüzyonunun ayrıntılı görüntülerini sağlayabilir.
- Laboratuvar Testleri: Gonartroz için spesifik bir kan testi bulunmamakla birlikte, romatoid artrit gibi diğer durumları dışlamak için testler yapılabilir.
Gonartroz Tedavisi
Gonartroz tedavisi ağrıyı hafifletmeyi, eklem fonksiyonunu iyileştirmeyi ve sakatlığı en aza indirmeyi amaçlar. Farmakolojik olmayan, farmakolojik ve cerrahi seçeneklerin bir kombinasyonunu içerir:
Farmakolojik Olmayan Tedaviler:
- Fizik Tedavi: Diz çevresindeki kasları güçlendirmeye, esnekliği artırmaya ve ağrıyı azaltmaya yönelik egzersizler.
- Kilo Yönetimi: Diz eklemindeki stresi azaltmak için vücut ağırlığının azaltılması.
- Yardımcı Cihazlar: Hareket kabiliyetini artırmak ve ağrıyı azaltmak için baston, destek veya ayakkabı eklerinin kullanılması.
Farmakolojik Tedaviler:
- Analjezikler: Asetaminofen gibi ağrı kesiciler.
- Steroid Olmayan Anti-inflamatuar İlaçlar (NSAID’ler): Ağrıyı ve iltihabı azaltmak için.
- Eklem içi kortikosteroidler: Ağrının geçici olarak giderilmesi için diz eklemine enjeksiyon.
- Hyaluronik Asit Enjeksiyonları: Eklem yağlanmasını iyileştirmek ve ağrıyı azaltmak için.
Cerrahi Tedaviler:
- Artroskopik Cerrahi: Gevşek cisimlerin veya hasarlı kıkırdakların çıkarılması için.
- Osteotomi: Dizin etkilenen kısmındaki baskıyı hafifletmek için kemik yeniden hizalama ameliyatı.
- Total Diz Artroplastisi (TKA): Hasarlı diz ekleminin yapay bir eklemle değiştirilmesidir.
Tarih
Antik Çağlar:
- Antik Mısır (MÖ 1550): Ebers Papirüsü, artrit benzeri semptomların bilinen en eski tıbbi tanımlarından birini içermekte ve şifalı bitkiler ve sıcak kompresler gibi tedaviler önermektedir.
- Hipokrat (MÖ 460-377): “Tıbbın Babası” olarak bilinen Hipokrat eklem hastalıklarını tanımlamış ve semptomları hafifletmek için egzersiz, masaj ve diyet ayarlamaları önermiştir. Yaklaşımı doğal iyileşmeyi ve vücut sıvılarının dengelenmesini vurgulamıştır.
Orta Çağ (5-15. Yüzyıl):
- İbn-i Sina (980-1037): İbn-i Sina, The Canon of Medicine adlı kitabında eklem hastalıklarını ve bunların bitkisel ilaçlar ve fiziksel terapileri içeren tedavilerini tanımlamıştır.
- Bingenli Hildegard (1098-1179): Eklem ağrısı ve iltihabını tedavi etmek için çeşitli bitkilerin ve lapaların kullanımını belgeleyen önemli bir ortaçağ bitki uzmanı.
16.-17. Yüzyıl:
- Andreas Vesalius (1514-1564): Anatomik çalışmaları insan vücudunun daha doğru anlaşılmasını sağlamış ve bu da eklem hastalıklarının tedavisini dolaylı olarak etkilemiştir.
- William Harvey (1578-1657): Kan dolaşımını keşfetmesi, eklem hastalıkları için daha etkili tedavilerin geliştirilmesi için temel bir anlayış sağlamıştır.
18. Yüzyıl:
- John Hunter (1728-1793): Eklem hastalıklarının cerrahi tedavisinin ilk savunucularından biri. Tıbbi uygulamalarda dikkatli gözlem ve deney yapmanın önemini vurgulamıştır.
19. Yüzyıl:
- Jean-Martin Charcot (1825-1893): Nöroloji ve eklem hastalıkları üzerine yaptığı çalışmalarla tanınan Charcot’nun artrit üzerine yaptığı çalışmalar, eklem hastalıklarının patolojisinin daha derinlemesine anlaşılmasını sağlamıştır.
- Wilhelm Conrad Röntgen (1895): Röntgenin icadı eklem hastalıklarının teşhisinde devrim yaratarak eklem yapılarının ayrıntılı olarak görüntülenmesini ve daha iyi teşhis konulmasını sağladı.
20. Yüzyılın Başları:
- Sir Robert Jones (1857-1933): Ortopedik cerrahide bir öncü olan Jones, eklem hastalıkları ve yaralanmalarının tedavisi için teknikler geliştirerek modern ortopedik cerrahinin temellerini attı.
- Eliott G. Brackett (1906): Belgelenmiş en eski diz debridman ameliyatlarından birini gerçekleştirerek gonartroz için cerrahi tedavinin oluşturulmasına yardımcı oldu.
20. Yüzyılın Ortaları:
John Charnley (1960’lar): Total kalça artroplastisine (THA) öncülük etmesiyle tanınan Charnley’in çalışmaları total diz artroplastisinin (TKA) gelişimini de etkilemiştir. Eklem replasmanı teknolojisindeki yeniliklerinin gonartroz tedavisi üzerinde kalıcı bir etkisi olmuştur.
20. Yüzyılın Sonları:
- Freddie Fu (1980’ler-1990’lar): Günümüzde erken evre gonartroz tedavisinde yaygın olarak kullanılan diz yaralanmalarına yönelik artroskopik cerrahi tekniklerinin geliştirilmesine önemli katkılarda bulunmuştur.
- Richard D. Coutts (1990’lar): Diz artroplastisi ve kıkırdak onarımı üzerine yaptığı araştırma ve klinik çalışmalarla diz artritinin anlaşılmasını ve cerrahi tedavisini geliştirmiştir.
İleri Okuma
- Hunter, D.J., & Bierma-Zeinstra, S. (2019). Osteoarthritis. Lancet, 393(10182), 1745-1759.
- Felson, D.T. (2006). Clinical practice. Osteoarthritis of the knee. New England Journal of Medicine, 354(8), 841-848.
- Peat, G., McCarney, R., & Croft, P. (2001). Knee pain and osteoarthritis in older adults: A review of community burden and current use of primary health care. Annals of the Rheumatic Diseases, 60(2), 91-97.
- Cross, M., Smith, E., Hoy, D., Nolte, S., Ackerman, I., Fransen, M., … & March, L. (2014). The global burden of hip and knee osteoarthritis: estimates from the Global Burden of Disease 2010 study.
- Scanzello, C.R., & Goldring, S.R. (2012). The role of synovitis in osteoarthritis pathogenesis. Bone, 51(2), 249-257.
- Lozada, C. J., & Altman, R. D. (2000). Management of osteoarthritis. Historical Perspectives. Medicine and Health, Rhode Island, 83(11), 340-342. This source provides a historical overview of arthritis management, emphasizing the evolution from ancient remedies to modern treatments.
- Bijlsma, J. W., Berenbaum, F., & Lafeber, F. P. (2011). Osteoarthritis: An update with relevance for clinical practice. Lancet, 377(9783), 2115-2126. This review offers insights into the pathophysiology and management of osteoarthritis, with a focus on knee OA, and touches on historical aspects of the disease’s understanding.
- Brandt, K. D., Dieppe, P., & Radin, E. (2009). Etiopathogenesis of osteoarthritis. Medical Clinics of North America, 93(1), 1-24, xi. This article delves into the development of osteoarthritis, including historical perceptions and the evolution of treatment strategies.



Yorum yazabilmek için oturum açmalısınız.