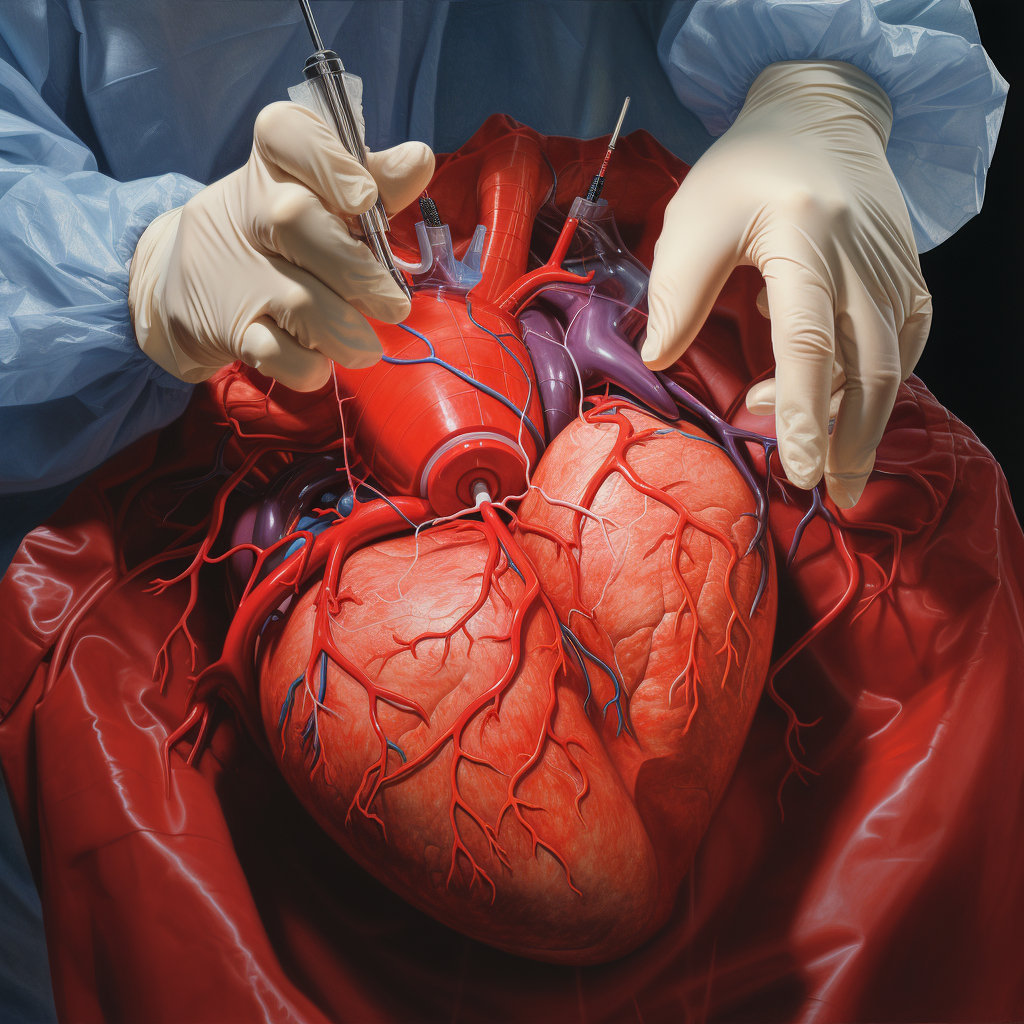
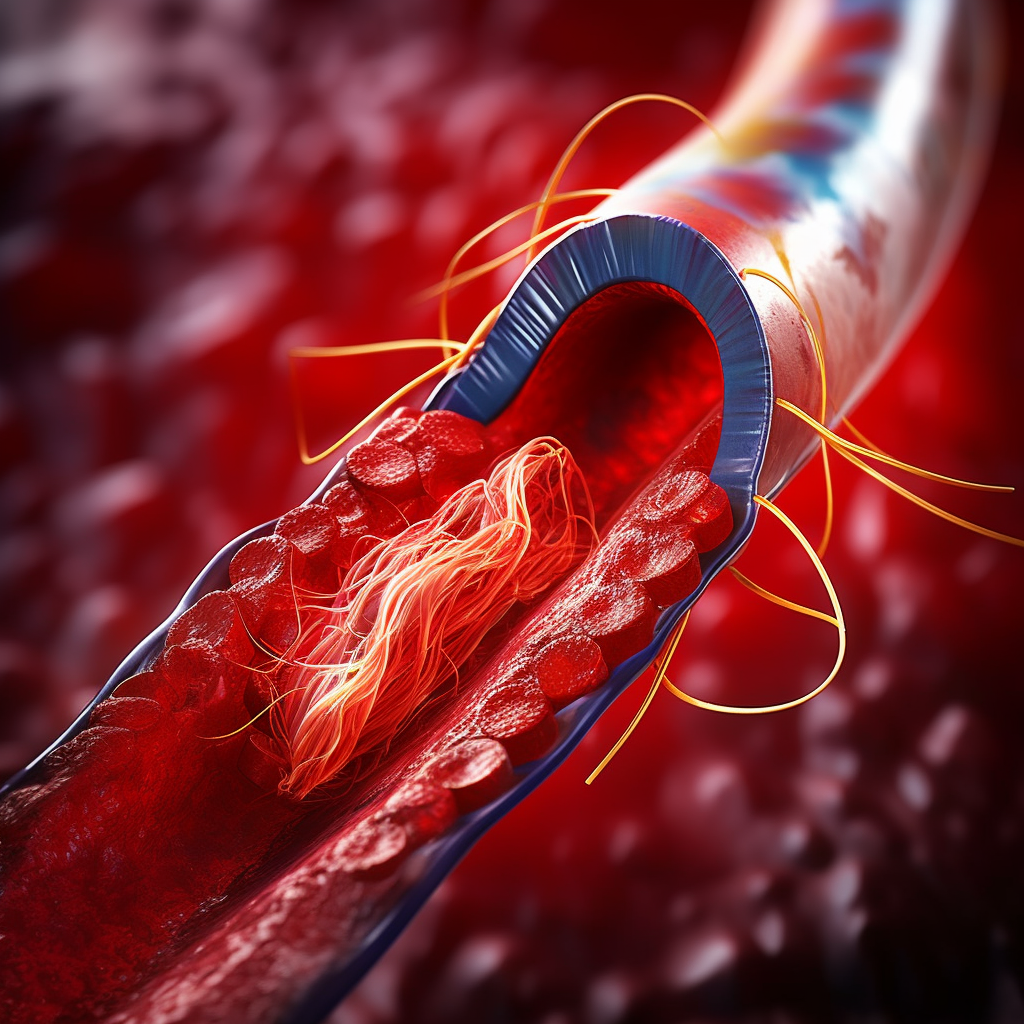
Koroner total oklüzyon
Koroner: Latince taç anlamına gelen “corona” kelimesinden türetilmiştir. Koroner arterler, kalbi “taçlandırdıkları” ve ona kan sağladıklarından dolayı bu şekilde adlandırılmıştır.Toplam Tıkanma: “Toplam” bütünlüğü ifade eder ve “tıkanma” Latince “kapatmak” anlamına gelen “occludere” kelimesinden gelir. CTO’lar girişimsel kardiyolojide son sınırlardan birini temsil ediyor. KTO’ların perkütan tedavisinin geçmişi koroner anjiyoplastinin ilk yıllarına kadar dayanmaktadır. CTO perkütan koroner … Devamını oku