İçindekiler
Etimolojik köken ve adlandırma
“Valsalva” eponimi, 17. yüzyıl sonu–18. yüzyıl başında Bologna okulunda çalışan İtalyan hekim ve anatomi bilgini Antonio Maria Valsalva’ya dayanır. Terim, modern tıpta bir kişinin kapalı glottise (ya da pratikte kapalı ağız ve burunla oluşturulan çıkışa) karşı zorlayıcı ekspirasyon yapmasıyla ortaya çıkan fizyolojik yanıtlar bütününü ve bu girişimin tanı–tedavideki kullanımını ifade eder. “Manevra”, “girişim” ya da “deney” gibi karşılıklar, aynı temel eylemi farklı klinik bağlamlarda vurgular: kulak–burun–boğazda östaki tüpü açıklığının sınanması, kardiyolojide otonom reflekslerin değerlendirilmesi veya akut supraventriküler taşikardide vagal yanıtın tetiklenmesi gibi.
Tarihsel gelişim: otolojiden kardiyovasküler fiziolojiye
Valsalva’nın adı en çok insan kulağına ilişkin ayrıntılı incelemesi ile anılır; erken modern dönemde otolojik anatomi ve fizyoloji, solunum yolları–nazofarenks–orta kulak ilişkisini kavramsallaştırmanın ana sahalarından biriydi. Bu bağlamda “kulak trompetine (östaki tüpü) hava gönderme” düşüncesi, işitme bozukluklarını açıklama ve orta kulak havalanmasını tartışma çabalarıyla iç içe gelişti. 19. yüzyılda otolojinin kurumsallaşmasıyla birlikte, Adam Politzer’in geliştirdiği “politzerizasyon” tekniği, nazofarenksten orta kulağa hava iletimi fikrini standardize ederek Valsalva benzeri basınç eşitleme girişimlerinin klinik repertuvarını genişletti.
- yüzyılın ilk yarısından itibaren Valsalva manevrası, yalnızca KBB pratiğinde değil, kardiyovasküler fizyolojinin deneysel dili içinde de merkezi bir konuma yerleşti. İntratorasik basınç değişikliklerinin venöz dönüş, kalp debisi, arteriyel kan basıncı ve kalp hızı üzerindeki etkilerinin fazlara ayrılarak incelenmesi, baroreseptör refleksinin insan üzerinde güvenli ve tekrarlanabilir biçimde sınanmasını mümkün kıldı. Böylece manevra; otonom sinir sistemi değerlendirmesinde, hemodinamik rezervin tartışılmasında ve belirli üfürüm paternlerinin ayırıcı tanısında (özellikle sol ventrikül çıkış yolu obstrüksiyonuna duyarlı üfürümler) klasik bir araç haline geldi.
2010’lu yıllarda ise acil tıpta “modifiye Valsalva” yaklaşımlarıyla, manevranın postür değişikliği ve hızlı pasif bacak kaldırma gibi ek bileşenlerle vagal etkinliğinin artırılabileceği gösterildi; bu, geleneksel tekniğin fizyolojik mantığını korurken klinik başarımını yükseltmeyi hedefleyen bir evrim olarak görülebilir.
Evrimsel-biyolojik bağlam: basınç, dolaşım ve reflekslerin korunumu
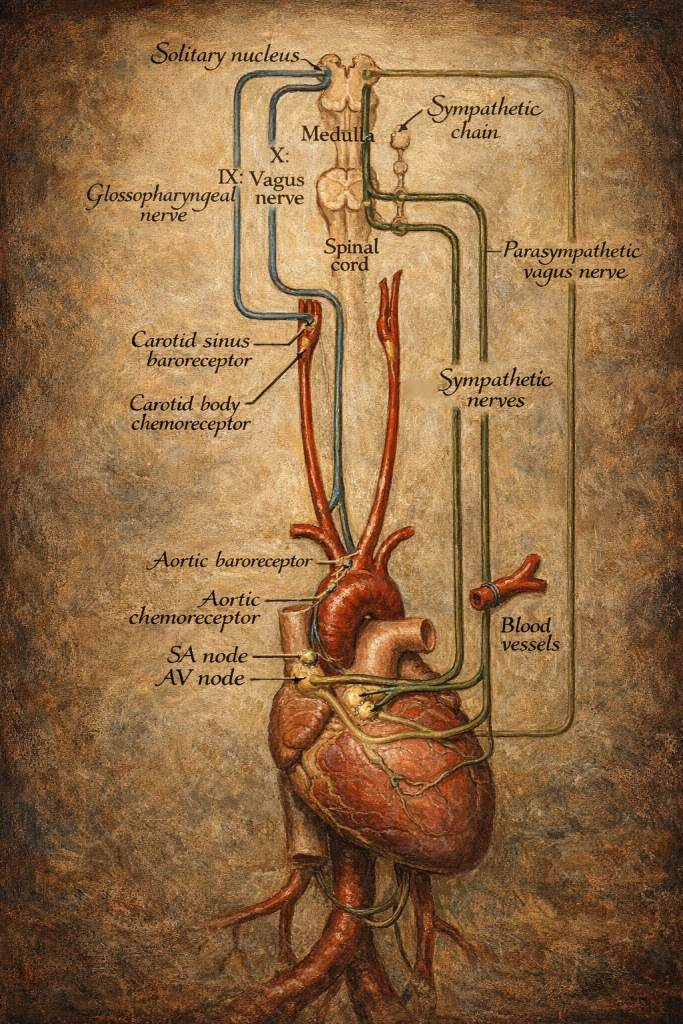
Valsalva manevrasının “yapay” bir klinik test gibi görünmesine rağmen, dayandığı mekanizmalar derin evrimsel kökleri olan homeostatik reflekslerdir. Omurgalılarda dolaşımın yerçekimine karşı korunması, ani intravasküler hacim dalgalanmalarına yanıt verilmesi ve beyin-perfüzyonunun sürdürülmesi, baroreseptör–otonom efektör ekseni üzerinden sağlanır. Bu eksen; arteriyel basınç sensörleri (karotis sinüsü ve aort yayı), beyin sapı entegrasyonu ve sempatik/parasempatik çıkışlarla işler. Valsalva manevrası, bu sistemin “tasarlanmış” değil “keşfedilmiş” bir özelliğini klinik ölçekte görünür kılar: kapalı çıkışa karşı zorlayıcı ekspirasyon gibi davranışlar, doğada ve gündelik yaşamda da (ıkınma, ağır kaldırma, öksürük, bazı nefesli çalgılar) kendiliğinden ortaya çıkar. İnsan biyolojisi, bu tekrarlayan basınç streslerine karşı, kısa vadeli perfüzyon kaybını telafi eden reflekslerle donatılmıştır; ancak bu reflekslerin sınırları aşıldığında senkop, aritmi provokasyonu ya da basınçla ilişkili doku hasarı görülebilir.
KBB bağlamındaki basınç eşitleme de benzer biçimde, çevresel basınç değişimlerine uyumun bir parçasıdır. Orta kulağın havalanması ve timpanik membranın optimal titreşim özelliklerini koruması, östaki tüpünün aralıklı açılıp kapanmasına bağlıdır. Uçuş, dalış, hızlı irtifa değişimi gibi durumlarda, insanın “kasıtlı basınç manevraları” geliştirmesi, biyolojik bir gereksinimin davranışsal bir uzantısı olarak düşünülebilir.
Güncel bilimsel anlayış: temel fizyoloji ve fazlar
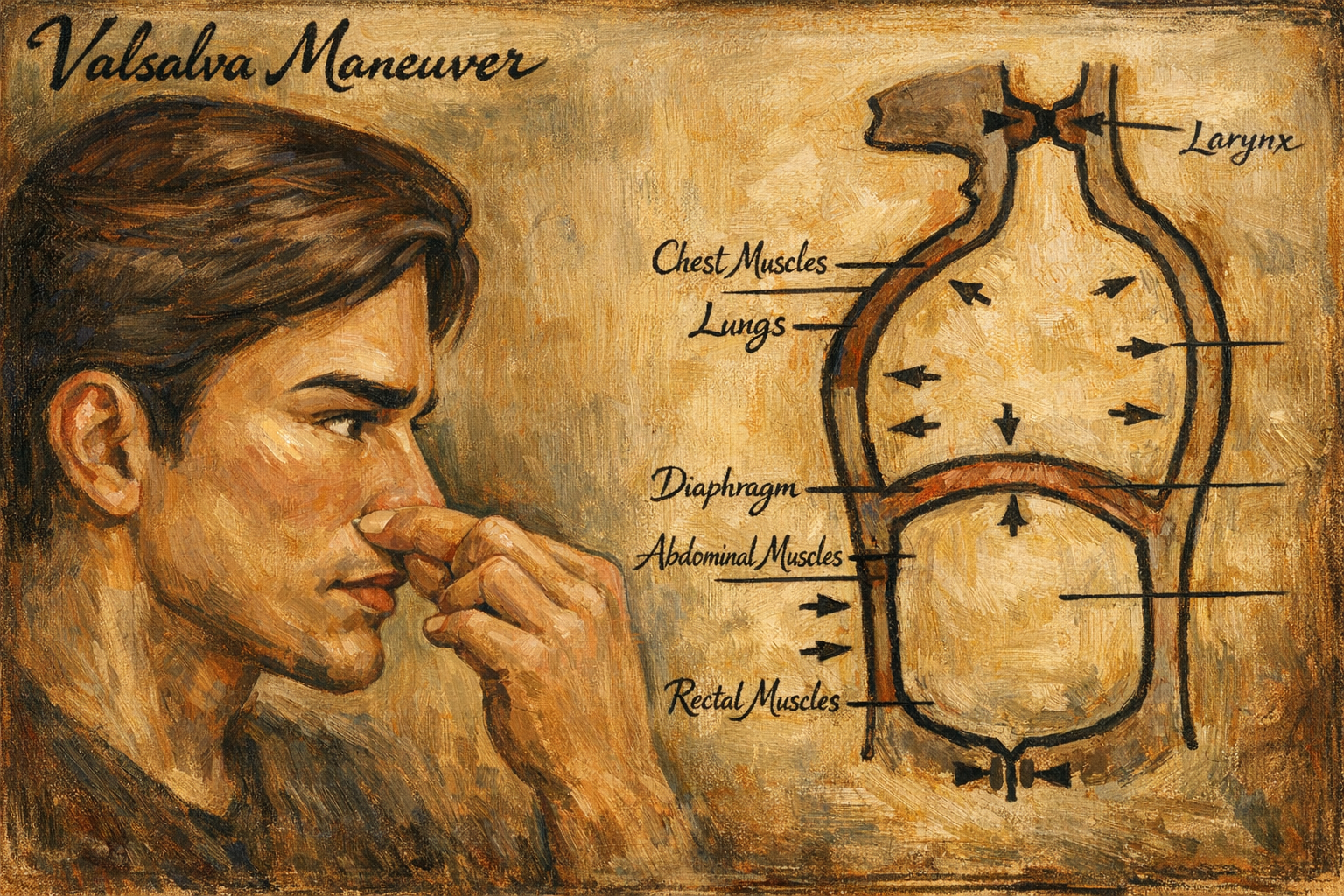
Valsalva manevrası, klasik olarak dört faz üzerinden açıklanır; her faz, intratorasik basınç–venöz dönüş–arter basıncı–kalp hızı etkileşiminin farklı bir momentini temsil eder. Klinik pratikte manevra genellikle 10–15 saniyelik zorlanma ve ardından gevşeme ile yapılır; hemodinamik yanıtın ayrıntısı ise kişinin volüm durumu, damar tonusu, yaş, ilaçlar ve otonom bütünlük gibi değişkenlerle belirgin biçimde değişir.
Faz I (başlangıç basınç etkisi): Zorlanmanın hemen başında intratorasik basınç yükselir ve torasik aort dahil intratorasik damarlar dıştan sıkışmaya uğrar. Bu mekanik etkiyle arteriyel basınç kısa süreli yükselme eğilimi gösterebilir. Kalp hızı genellikle bu kısa pencereye barorefleks aracılığıyla hafifçe yanıt verir.
Faz II (sürdürülmüş zorlanma; erken ve geç bileşenler): İntratorasik basınç yüksek kalırken, vena kava ve sağ atriyuma dönüş azalır; venöz dönüş düşer, sağ ventrikül dolumu azalır ve birkaç atım gecikmeyle sol ventrikül dolumu/atım hacmi etkilenir. Sonuçta arter basıncı düşme eğilimine girer (erken Faz II). Bu düşüş, baroreseptör deşarjını azaltarak sempatik aktivasyon ve periferik vazokonstriksiyonu artırır; böylece geç Faz II’de basınç kısmen toparlanabilir ve kalp hızı artar. Bu bölüm, otonom refleks bütünlüğünün en “yük taşıyan” test alanıdır: yeterli sempatik yanıt yoksa basınç düşüşü belirginleşir ve presenkop/senkop riski artar.
Faz III (gevşemenin başlangıcı): Zorlanma bittiğinde intratorasik basınç hızla normale yaklaşır; intratorasik damarların dış basısı kalkar ve kısa süreli bir basınç düşüşü daha görülebilir. Bu faz genellikle çok kısadır ancak bazı bireylerde belirginleşebilir.
Faz IV (rebound ve aşırı toparlanma): Venöz dönüş, intratorasik basıncın normale dönmesiyle hızla artar; Faz II’de gelişmiş vazokonstriksiyon hâlâ sürüyorsa, artan kardiyak dolum ve periferik direnç birlikte arter basıncında aşırı yükselme oluşturabilir. Baroreseptörler bu yükselmeye güçlü yanıt vererek vagal aktiviteyi artırır ve kalp hızında belirgin yavaşlama görülebilir. Otonom testlerde “Valsalva oranı” gibi ölçütler, özellikle bu fazlardaki RR aralığı değişimlerinden türetilir.
Bu fazlar, Valsalva manevrasının neden hem bir hemodinamik stres testi hem de bir refleks bütünlük testi olduğunu açıklar: manevra bir yandan “mekanik” olarak venöz dönüşü azaltır, diğer yandan organizmanın buna verdiği “nöral” telafi yanıtlarını görünür kılar.
Östaki tüpü ve orta kulak fizyolojisi: basınç eşitlemenin mekaniği
Valsalva manevrasının KBB’deki etkisi, torasik hemodinamikten bağımsız gibi görünse de aynı temel prensiple çalışır: kapalı çıkışa karşı oluşturulan basınç, nazofarenkste basıncı yükseltir; östaki tüpü yeterince açılabiliyorsa, bu basınç orta kulağa iletilir ve timpanik membranın iki tarafındaki basınç farkı azalır. Östaki tüpü istirahatte çoğu kişide kapalıdır; yutkunma, esneme gibi eylemlerle kısa süreli açılır. Valsalva ile nazofarenks basıncının artırılması, tüpün açılma eşiğini aşmayı kolaylaştırabilir.
Ancak burada kritik nüans şudur: basınç eşitleme nazik ve kontrollü olmalıdır. Özellikle orta kulakta sıvı varlığı, akut inflamasyon veya timpanik membran zayıflığı gibi durumlarda aşırı basınç, ağrıya, barotravmaya veya daha nadiren membran hasarına yol açabilir. Bu nedenle, klinik değerlendirmede Valsalva yalnızca “yapıldı/yapılamadı” ikiliğine indirgenmez; hastanın semptomu, otoskopi bulgusu ve risk profiliyle birlikte yorumlanır.
Otonom sinir sistemi değerlendirmesi: barorefleks ve ölçütler
Kardiyovasküler otonom testlerde Valsalva manevrası, parasempatik (kardiyovagal) ve sempatik (adrenerjik) bileşenlerin birlikte değerlendirilebildiği ender girişimlerden biridir. Klinik nörofizyoloji ve diyabetik otonom nöropati değerlendirmelerinde yaygın kullanılan ölçütlerden biri Valsalva oranıdır; temel mantığı, manevra sırasında oluşan taşikardik yanıt ile manevra sonrasında ortaya çıkan bradikardik yanıtın karşılaştırılmasına dayanır. Bu oran tek başına tanı koydurucu olmaktan ziyade, yaşa göre referanslarla ve aynı bataryadaki diğer testlerle birlikte yorumlandığında değer kazanır. Ayrıca modern otonom laboratuvarlarında yalnızca kalp hızı değil, atım-atım kan basıncı dalga şekli, basınç toparlanma zamanı ve fazlara özgü morfolojik özellikler de değerlendirilerek adrenerjik yanıt daha ayrıntılı nicelenebilir.
Klinik kullanım alanları: disiplinlere göre sistematik yaklaşım
Kulak-burun-boğaz (Otoloji)
- Tanısal kullanım: Östaki tüpü açıklığı ve orta kulak havalanması hakkında işlevsel ipucu sağlar; uygun koşullarda timpanik membranın hareketi gözlenebilir.
- Terapötik kullanım: Özellikle kronik ventilasyon bozukluğu eğiliminde, seçilmiş hastalarda orta kulak basınç regülasyonunu destekleyici davranışsal bir teknik olarak önerilebilir.
- Politzerizasyon ile ilişki: Valsalva’nın başarısız olduğu veya yeterli olmadığı olgularda, nazofarenksten kontrollü hava verilmesine dayalı politzerizasyon tarihsel olarak bir alternatif yol oluşturmuştur.
Dalış, havacılık ve basınç değişimi ortamları
Dalgıçlar ve uçuş personeli/seyahat edenler açısından Valsalva, orta kulak basıncını çevresel basınca yaklaştırmanın en bilinen yöntemidir. Bununla birlikte, dalış tıbbı literatürü “zorlayarak Valsalva”nın risklerine özellikle dikkat çeker: östaki tüpü açılmıyorsa basıncı daha da artırmak, orta/ iç kulakta barotravma riskini yükseltebilir. Bu nedenle basınç eşitleme, ağrı başladığında “güç kullanmak” yerine inişi durdurmak, yutkunma–çene hareketleri gibi daha fizyolojik açılma manevralarıyla denemek ve gerektiğinde aktiviteyi sonlandırmak ilkeleriyle öğretilir.
Kardiyoloji ve acil tıp: supraventriküler taşikardi ve vagal manevralar
Valsalva manevrası, hemodinamik olarak stabil dar QRS taşikardilerde ilk basamak vagal girişimler arasında yer alır. Amaç, barorefleks ve intratorasik basınç dalgalanması üzerinden vagal tonusu artırarak AV düğüm iletimini geçici olarak yavaşlatmak ve AV düğüm bağımlı yeniden giriş taşikardilerinde ritmi sonlandırmaktır. “Modifiye Valsalva” protokollerinde, manevra sonrası hızla supin pozisyona alınma ve bacakların pasif kaldırılması gibi eklemelerle venöz dönüşün ve barorefleks yanıtın güçlendirilmesi hedeflenmiş, klinik başarı oranlarının yükseldiği bildirilmiştir. Bu yaklaşım, farmakolojik tedaviye (örneğin adenozin) geçmeden önce daha etkili bir non-invaziv seçenek sunabilir.
Oskültasyon ve dinamik üfürüm değerlendirmesi
Valsalva, intravasküler dolumu azaltarak bazı üfürümlerin şiddetini değiştirir. Özellikle sol ventrikül çıkış yolu obstrüksiyonu dinamiği olan hipertrofik kardiyomiyopatide, azalan ventrikül dolumu obstrüksiyonu artırabildiğinden üfürüm belirginleşebilir. Bu “dinamik” yanıt, tek başına tanı koydurmaz; ancak ekokardiyografi ve klinik bağlamla birlikte değerlendirildiğinde ayırıcı tanıya katkı sağlayabilir.
Anjiyoloji ve damar cerrahisi
Valsalva sırasında artan intratorasik basınç ve venöz dönüşteki geçici değişimler, venöz kapak fonksiyonunun değerlendirilmesinde ve reflü varlığının provokasyonunda kullanılabilir. Özellikle alt ekstremite venlerinde ultrasonografik inceleme sırasında Valsalva, venöz çap ve akım paternlerinde kısa süreli değişiklikler oluşturarak kapak yetmezliğine ilişkin bulguları görünür kılabilir. Bunun standardizasyonu, hastanın işbirliği, manevranın yeterliliği ve eşzamanlı ölçüm tekniğinin deneyimiyle yakından ilişkilidir.
Jinekoloji ve pelvik taban değerlendirmesi
Valsalva, intraabdominal basıncı artırarak pelvik organ prolapsuslarının klinik muayenede belirginleşmesini kolaylaştırır. Sistosel, rektosel veya apikal prolapsus şüphesinde, istirahatte sınırlı görünen bulgular Valsalva ile ortaya çıkabilir. Aynı ilke, stres tipi üriner inkontinansın provokasyon testlerinde de kullanılabilir; ancak yorum, muayene koşulları ve standardizasyon nedeniyle her zaman çok-disiplinli bir yaklaşım gerektirir.
Obstetrik: ıkınma stratejileri ve tartışmalı alan
Doğumun ikinci evresinde “yönlendirilmiş ıkınma” pratikleri, biyomekanik olarak Valsalva benzeri bir pres bileşeni içerir. Burada tartışma, presin maternal hemodinami, fetal oksijenlenme, pelvik taban yüklenmesi ve doğum süresi üzerindeki etkilerinin net dengesiyle ilgilidir. Güncel yaklaşım, tek bir “doğru” pres tekniğinden ziyade; annenin konforu, obstetrik riskler ve fetusun durumu doğrultusunda bireyselleştirilmiş stratejilere yönelme eğilimindedir.
Uygulama tekniği: standart ve modifiye yaklaşımlar
Standart Valsalva klinikte genellikle şu bileşenlerle tarif edilir: hasta normal bir inspirasyonun ardından, ağız ve burun çıkışını kapatarak 10–15 saniye süreyle “sertçe üfler” gibi zorlanır. Otonom test laboratuvarlarında ise hedeflenen intratorasik basınç düzeyi (örneğin belirli bir mmHg basıncı manometrede sürdürme) standardizasyon için kullanılabilir.
Modifiye Valsalva özellikle acil serviste SVT sonlandırma amacıyla, zorlanma evresini takiben hızlı postür değişikliği ve bacakların kaldırılmasıyla barorefleks yanıtı güçlendirmeyi amaçlar. Bu modifikasyonun fizyolojik gerekçesi, gevşeme sonrası venöz dönüşün daha da artırılarak Faz IV “rebound” basınç yükselişinin belirginleştirilmesidir; böylece vagal yanıt daha güçlü tetiklenebilir.
Güvenlik, riskler ve kontrendikasyonlar
Valsalva manevrası “basit” görünse de, basınç temelli bir girişim olduğu için belirli durumlarda risk doğurabilir:
- Orta kulak enfeksiyonu ve akut otolojik inflamasyon: Basınç iletimi ağrıyı artırabilir, barotravma riskini yükseltebilir ve mevcut patolojiyi kötüleştirebilir. Bu nedenle akut orta kulak iltihabı bağlamında kaçınma ilkesi klinik olarak anlamlıdır.
- Senkop eğilimi ve ileri otonom yetmezlik: Faz II’de belirgin hipotansiyon gelişebilir; özellikle volüm eksikliği, yaşlılık, vazodilatör ilaçlar veya otonom nöropati varlığında presenkop/senkop riski artar.
- Bazı kardiyovasküler durumlar: Hemodinamik rezervi sınırlı hastalarda ani preload değişimleri tolere edilemeyebilir; klinik uygulamada manevra, hastanın genel durumu ve riskleri gözetilerek yaptırılır.
- Dalışta aşırı zorlayarak eşitleme: Östaki tüpü açılmıyorsa basıncı artırmak, orta veya iç kulakta hasar riskini yükseltir; eğitimde “zorlamama” ilkesi vurgulanır.
Güvenli uygulama, çoğu bağlamda “maksimum güç” değil “yeterli ve kontrollü basınç” ilkesine dayanır; manevra sırasında ağrı, baş dönmesi, belirgin rahatsızlık veya nörolojik semptom gelişmesi durumunda girişim sonlandırılır ve klinik değerlendirme yapılır.
Keşif
1) Ön-sahne: Basınçla “görünmeyeni” anlamaya çalışan anatomistler (16. yüzyıl)
Hikâye, adı çoğu zaman Valsalva’nın gölgesinde kalan ama aslında kapıyı ilk aralayan bir başka İtalyan anatomi geleneğiyle başlar. Rönesans anatomi okullarında, insan bedeninde “hava yolları” ile “işitme organı” arasında bir bağlantı olabileceği seziliyordu. Bu sezgiyi somutlaştıran kişi, 16. yüzyılda Bartolomeo Eustachi oldu: nazofarenks ile orta kulağı birleştiren kanalı tarif ederek, ileride “östaki tüpü” diye adlandırılacak yapının anatomik gerçekliğini görünür kıldı. O dönemin imkânlarıyla bu kanalın fizyolojik rolü bütünüyle çözülemese de, bir fikir filizlenmişti: kulak yalnızca pasif bir algılayıcı değil, çevresel basınçla sürekli pazarlık hâlindeki bir sistemdi.
Bu ilk perde önemlidir; çünkü Valsalva manevrasını mümkün kılan entelektüel zemin şudur: orta kulağın basıncı, dış dünyayla bir biçimde “eşitlenmek” zorundadır ve bunun bir yolu olmalıdır. Valsalva’nın katkısı, işte bu “yolu” davranışsal bir girişim olarak tarif etmesiyle başlayacaktır.
2) Bologna’da bir merak biçimi: Antonio Maria Valsalva ve 1704 (17.–18. yüzyıl eşiği)
- yüzyıl sonu–18. yüzyıl başı Avrupa’sında anatomi, yalnızca yapıları tarif etmek değil; işlevi, yani “neden böyle” sorusunu yanıtlamak için de giderek daha deneysel bir nitelik kazanıyordu. Bu ortamda, Antonio Maria Valsalva Bologna’da hem klinisyen hem anatomi hocası olarak çalıştı; hocası Marcello Malpighi’nin mikroskobik anatomiye açtığı kapıdan, kulak fizyolojisine uzanan bir yol tuttu. Valsalva’nın asıl hedefi “adını taşıyacak bir manevra” icat etmek değildi. Onun derdi, kulak hastalıklarının inatçı klinik sorunlarını çözebilecek pratik bir yöntem bulmaktı: orta kulakta biriken materyalin boşalması, tüpün açıklığının anlaşılması, basınç dengesinin kavranması.
1704’te yayımladığı De aure humana tractatus içinde tarif ettiği şey, bugün adlandırdığımız biçimiyle, kişinin burun deliklerini ve ağzını kapatarak içeriye doğru “hava zorlaması” ve bunun kulaktaki etkilerini gözlemesidir. Valsalva’nın dünyasında bu, bir laboratuvar deneyinden çok, anatomi ile klinik sezgiyi birleştiren bir “işlev sınaması”ydı: östaki tüpü açıksa, basınç orta kulağa iletilir; değilse, aktarım gerçekleşmez. Böylece, görünmeyen bir kanalın açıklığı, hastanın yaptığı basınç girişimiyle dolaylı olarak anlaşılabilir.
Valsalva’nın bu tarifi, iki açıdan dönüştürücüydü. Birincisi, beden fizyolojisinin yalnızca hekim tarafından “dışarıdan” gözlenmediği, hastanın da aktif bir katılımcı olduğu bir sınama fikrini güçlendirdi. İkincisi, basıncı bir “etkin araç” olarak konumlandırdı: hava, yalnız solunum için değil, anatomik boşlukların havalanması ve drenajı için de iş görebilirdi.
Valsalva’nın metinleri ve biyografik mirası, öğrencisi Giovanni Battista Morgagni tarafından 18. yüzyıl ortalarında derlenip yayımlanarak daha geniş bir tıp dünyasına taşındı. Morgagni’nin patolojik anatomiye verdiği yön düşünüldüğünde, Valsalva’nın manevrasının da bir tür “işlev–yapı köprüsü” olarak benimsendiğini hayal etmek zor değildir: bir yapının açıklığı, işlevle sınanır; işlevdeki bozulma, yapısal bir probleme işaret edebilir. (PMC)
3) “Sıradan” bir davranışın tehlikeli olabileceğini fark etmek: Weber kardeşler ve 19. yüzyıl
- yüzyılda fizyoloji, ölçümle büyüdü. Nabız, kan basıncı, solunum; bunlar artık yalnızca niteliksel gözlemler değil, nicel değişkenlerdi. Bu yüzyılın ortasında Eduard Friedrich Weber ve Ernst Heinrich Weber’in “zorlanma sırasında bayılma” olgusunu rapor etmeleri, Valsalva benzeri basınç girişimlerinin yalnızca kulakta değil, dolaşımda da dramatik etkiler yaratabileceğini gösteren erken bir uyarı işlevi gördü. Buradaki entelektüel kırılma şudur: Aynı manevra, bir alanda (kulakta) yararlı bir basınç eşitleme tekniği iken, başka bir alanda (dolaşımda) sınırları zorlayabilir; demek ki bu basit davranış, “çok sistemli” bir fizyolojik düğmeye basmaktadır. (Biotechnologie-Information)
4) Kulaktan göğse: 20. yüzyılda hemodinamiğin sahneye çıkışı ve Hamilton dönüm noktası (1930’lar)
- yüzyılın ilk yarısı, dolaşım fizyolojisini mekanik bir sistem gibi modellemeye başlayan bir dönemdir: kalp bir pompa, damarlar elastik kanallar, basınç ve akım ölçülebilir. Bu dönemde Valsalva manevrası, “kulak testi” olmaktan çıkıp, intratorasik basıncın dolaşımı nasıl yönettiğini açığa çıkaran bir fizyolojik pencereye dönüştü.
Bu pencerenin çerçevesini belirginleştiren temel adım, 1936’da Hamilton ve çalışma arkadaşlarının manevraya eşlik eden kardiyovasküler yanıtı sistematik biçimde fazlara ayırmasıyla atıldı. Bugün tıp öğrencilerinin “dört faz” diye ezberlediği şema, aslında dönemin titiz gözlemciliğinin ürünüdür: zorlanmanın başlangıcındaki kısa basınç yükselişi, venöz dönüşün azalmasına bağlı basınç düşüşü ve telafi, bırakma anındaki geçici çöküş ve nihayet “rebound” basınç yükselişi. Bu fazlama, yalnız açıklayıcı bir model değildi; klinikte otonom reflekslerin anlaşılması için bir dil yarattı. Artık hekimler, “bu hastada barorefleks zayıf mı?” sorusunu, Valsalva yanıtının hangi fazında ne olduğuna bakarak tartışabilir hale geliyordu. (PMC)
5) İnce ayar çağı: 1960–1990 arası, barorefleksin matematiği ve dalga şekillerinin dili
Hamilton’ın fazları bir harita sunduysa, sonraki on yıllar bu haritayı ayrıntılandırdı. 1960’larda dolaşım ölçüm teknikleri gelişirken, basınç-akım ilişkisi daha iyi nicelendirildi; Valsalva, “standardize edilebilir” bir stresör olarak farklı popülasyonlarda kıyaslanabilir hale gelmeye başladı. 1970’ler ve 1980’ler, özellikle baroreseptör refleksinin sinirsel bileşenlerini daha rafine biçimde değerlendiren yaklaşımların öne çıktığı yıllardır: kalp hızı değişkenliği, refleks duyarlılık kavramları, faz II’deki sempatik telafi ile faz IV’teki vagal yanıtın ayrıştırılması gibi. Bu dönemde Valsalva manevrası, nöroloji ve endokrinoloji (özellikle diyabetik otonom nöropati) alanlarında da “sistemik bir test” kimliği kazandı.
1990’lara gelindiğinde, normal değerlerin popülasyonlara göre değişkenliği ve yaş etkisi daha iyi anlaşılmış; Valsalva oranı ve basınç toparlanma zamanı gibi parametrelerin yorumlanması için daha derli toplu çerçeveler üretilmişti. (Europe PMC)
6) Klinik yatağın başında bir “dinamik araç”: üfürümler, çıkış yolu obstrüksiyonu ve modern ekokardiyografi (2000’ler)
- yüzyılın sonu ve 21. yüzyılın başı, muayene bulgularını görüntüleme teknikleriyle birleştirme dönemidir. Valsalva manevrası bu bağlamda iki yönlü bir değer kazandı.
Bir yandan, kardiyak oskültasyonda preload’u azaltarak belirli üfürümlerin şiddetini değiştirmesi, özellikle hipertrofik obstrüktif kardiyomiyopati gibi dinamik obstrüksiyon durumlarında ayırıcı tanıya yardımcı oldu. Diğer yandan, ekokardiyografi laboratuvarlarında Valsalva’nın “etkili yapılması” sorunu öne çıktı: hastanın gerçekten yeterli intratorasik basınç üretip üretmediği, görüntülenen gradiyentlerin güvenilirliğini etkileyebilirdi. Bu nedenle standartlaştırılmış, hedefe yönelik Valsalva uygulamaları ve eğitim stratejileri geliştirildi; manevra, yalnızca “yap” denilen bir hareket değil, kalibre edilmeye çalışılan bir fizyolojik müdahale haline geldi. (Mayo Clinic Proceedings)
7) Acil tıpta bir sıçrama: REVERT çalışması ve “modifiye Valsalva” (2015)
Valsalva manevrasının çağdaş hikâyesindeki en dramatik dönemeçlerden biri 2015’tir. Supraventriküler taşikardi ataklarında vagal manevralar uzun zamandır ilk basamak yaklaşım olarak biliniyordu; ancak başarı oranları değişkendi ve uygulama pratikleri heterojendi. 2015’te yayımlanan REVERT randomize kontrollü çalışması, basit ama zekice bir fikri klinik etkiye çevirdi: zorlanma fazından hemen sonra hastayı hızla supin pozisyona alıp pasif bacak kaldırma ile venöz dönüşü artırmak, faz IV’teki barorefleks yanıtı güçlendirerek ritmin sinüse dönme olasılığını belirgin biçimde artırabiliyordu. Böylece “modifiye Valsalva”, klasik manevranın fizyolojik mantığını koruyup, onu daha tekrarlanabilir ve etkin bir acil servis aracına dönüştürdü. (PubMed)
Bu noktada anlatı, yalnızca bir tekniğin iyileştirilmesi değildir; bilimsel merakın tipik bir örneğidir: “Madem faz IV’te rebound yanıt işe yarıyor, bunu nasıl güçlendiririz?” sorusu, hemodinamiğin kavramsal modeliyle (fazlar) pratik klinik tasarımın (postür ve bacak kaldırma) birleştiği bir çözüm üretmiştir.
8) Konsolidasyon ve çeşitlenme: 2016–2024 arası meta-analizler, protokoller ve alan genişlemesi
REVERT sonrası yıllar, tekniğin farklı ortamlarda sınandığı ve kıyaslandığı bir dönem oldu. Çeşitli sistematik derlemeler ve meta-analizler, modifiye yaklaşımın standart Valsalva’ya göre daha yüksek başarıyla ilişkili olduğuna dair birikimi güçlendirdi; aynı zamanda yan etkiler, uygulanabilirlik ve hasta eğitimi gibi pratik sorular daha görünür hale geldi.
Bu dönemde Valsalva’nın kullanım alanı da genişledi: yalnız aritmi sonlandırma değil, venipunktur sırasında ağrı algısının azaltılması gibi daha “periferik” klinik sorulara yönelik uygulamalar araştırıldı; anestezide intraoperatif kullanım biçimleri, cerrahi alanın görünürlüğünü artırmak ya da hemostatik değerlendirmelere katkı sağlamak gibi başlıklarda yeniden ele alındı. Valsalva böylece tek bir disipline ait olmaktan çıkıp, “basınçla fizyolojiyi manipüle etme”nin genel bir aracı haline geldi. (ScienceDirect)
9) En güncel perde: prehospital cihazlar, çocuk popülasyonları ve ağ-analizleri (2025 ve sonrası)
Son yıllarda iki eğilim özellikle dikkat çekiyor.
Birinci eğilim, modifiye Valsalva’nın hastane dışına taşınmasıdır. Ambulans hizmetlerinde stabil SVT olgularında modifiye Valsalva’nın protokollere girmesi, tekniğin “öğretilebilir” ve “saha koşullarında uygulanabilir” bir müdahale olarak olgunlaştığını gösterir. Bunun bir uzantısı olarak, Valsalva Assist Device gibi basınç üretimini standardize etmeyi hedefleyen basit cihazların prehospital kullanımını değerlendiren pragmatik çalışmalar yürütülmüştür. Buradaki bilimsel motivasyon nettir: eğer başarı oranı sahada artarsa, gereksiz hastane nakilleri ve acil servis yükü azalabilir; aynı zamanda invaziv/ilaç tedavisine geçiş ihtiyacı düşebilir. (annemergmed.com)
İkinci eğilim, popülasyon ve teknik çeşitliliğinin artmasıdır. Çocuklarda paroksismal SVT’de standart ve modifiye Valsalva’nın karşılaştırıldığı çalışmalar, pediatrik yaş grubunda uygulanabilirlik, tolerans ve memnuniyet gibi parametreleri gündeme taşır. Ayrıca yalnız iki tekniği kıyaslayan çalışmalar değil, birden fazla vagal manevrayı aynı çerçevede değerlendiren ağ meta-analizleri de yayımlanmıştır; bu yaklaşımlar, standardize Valsalva, modifiye Valsalva, karotis sinüs masajı ve diğer nefes temelli tekniklerin göreli etkinliğini daha bütüncül biçimde karşılaştırmayı amaçlar. (PMC)
Bu modern perde, Valsalva manevrasının tarihsel yolculuğundaki ana temayı tekrar eder: Basit bir davranış, doğru fizyolojik kavrayış ve ölçüm kültürüyle birleştiğinde, giderek daha güvenli, daha standardize ve daha etkili bir klinik araca dönüşür. Valsalva’nın kulak boşluğuna hava “yürütme” fikriyle başlayan çizgi; Hamilton’ın faz haritası, barorefleksin nicel dili, modern acil tıp denemeleri ve saha cihazlarıyla birlikte bugün hâlâ canlı bir araştırma alanı üretmeye devam eder.
İleri Okuma
- Antonio Maria Valsalva (1704) De aure humana tractatus. Typis Constantini Pisarii ad S. Michaelem prope Archigymnasium, Bologna.
- Hamilton, W.F., et al. (1936) Hemodynamic characterization of the Valsalva response. Journal of the American Medical Association.
- Greenfield, J.C. Jr. (1967) Pressure-Flow Studies in Man During the Valsalva Maneuver. Circulation.
- Ewing, D.J. (1985) The value of cardiovascular autonomic function tests. Diabetes Care. PubMed ID: 4053936.
- Nishimura, R.A., Tajik, A.J. (2004) The Valsalva Maneuver—3 Centuries Later. Mayo Clinic Proceedings.
- Mudry, A. (2004) Adam Politzer (1835–1920) and the Eustachian tube. Otology & Neurotology. PubMed ID: 15107733.
- Appelboam, A., et al. (2015) Postural modification to the standard Valsalva manoeuvre for emergency treatment of supraventricular tachycardias (REVERT): a randomised controlled trial. The Lancet, 386(10005), 1747–1753. DOI: 10.1016/S0140-6736(15)61485-4.
- Pstras, L., et al. (2016) The Valsalva manoeuvre: physiology and clinical examples. Acta Physiologica, 217(2), 103–119.
- Jacobs, N., Bossy, M., Patel, A. (2017) The life and work of Antonio Maria Valsalva (1666–1723) – Popping ears and tingling tongues. Journal of the Intensive Care Society.
- Fughelli, P., et al. (2019) Antonio Maria Valsalva (1666–1723). Circulation Research.
- Brugada, J., et al. (2020) 2019 ESC Guidelines for the management of patients with supraventricular tachycardia. European Heart Journal, 41(5), 655–720. PubMed ID: 31504425.
- Cheshire, W.P., et al. (2021) Electrodiagnostic assessment of the autonomic nervous system: A consensus approach. Clinical Neurophysiology.
- Srivastav, S., Jamil, R.T., Zeltser, R. (2023) Valsalva Maneuver. StatPearls, NCBI Bookshelf.
- O’Neill, O.J. (2023) Ear Barotrauma. StatPearls, NCBI Bookshelf.
- Lu, Z., et al. (2024) Efficacy and safety of modified Valsalva maneuver for paroxysmal supraventricular tachycardia. Journal of International Medical Research.
- Peng, G., et al. (2024) Diagnosis and Management of Paroxysmal Supraventricular Tachycardia. Derleme/klinik çerçeve.
- Appelboam, A., et al. (2025) Evaluation of Out-of-Hospital Use of a Valsalva Assist Device. Annals of Emergency Medicine.
- Immanuel, S.S., et al. (2025) Pursuit of Optimal Vagal Maneuvers in Stable Supraventricular Tachycardia: A Network Meta-Analysis. PubMed.
- Magor, N.R.E., et al. (2025) Efficacy of modified versus standard Valsalva maneuvers on clinical outcomes in children with PSVT. BMC Pediatrics.
- Divers Alert Network (DAN) (n.d.) Ear injuries and equalization in diving. Dive Medical Reference.

Yorum yazabilmek için oturum açmalısınız.