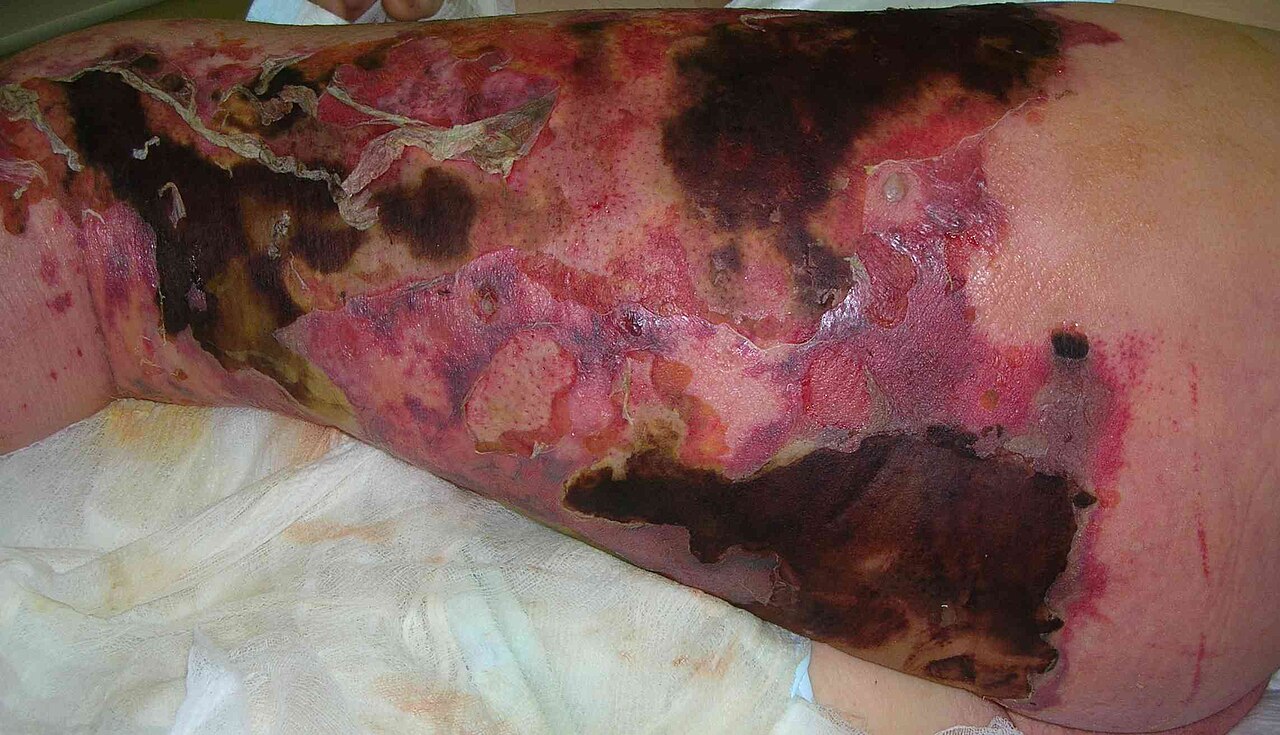
Nekrotizan fasiit
Sinonim: Fasciitis necroticans, Necrotizing fasciitis, necrotising fasciitis, NF, flesh-eating disease, flesh-eating bacteria,flesh-eating bacteria syndrome, nekrotisierenden Fasziitis
- Bkz; Fasciitis & Bkz; necroticans
- Çok hızlı bakteri kaynaklı, deri altı veya fasya enfeksiyon hastalığıdır.
Kızıl
ICD10 kodu: A38
- Kızıl özellikle 3-7 yaş aralığında ki çocuklarda görülen bakteriyel bir enfeksiyon hastalığıdır.
- Adını genelde hastanın vücudunda, özellikle dil, yüz, koltuk altları ve kasık bölgesinde kırmızı lekeler oluşturmasından alır.
- Kızıl hastalığı, grup A β-hemolitik streptokoklar ile enfeksiyonları izleyen ekzantematik bir hastalıktır. Özellikle 3 ile 10 yaş arasındaki çocuklar etkilenir.
Neden?
- A streptokokların çeşitli farklı tiplerinin kızıl ateşe ve bununla ilişkili kızarıklığa neden olduğu bilinmektedir. Kızıl hastalığı, bulaşıcı A streptokokları kızıl toksinleri (eritrojenik toksinler) üretebildiğinde ortaya çıkar.
- 13’e kadar farklı kızıl toksini bilinmektedir, bunlardan 3’ü (SpeA, SpeB ve SpeC) klinik olarak ilgilidir – bu nedenle, prensipte, kızıl hastalığı birkaç kez mümkündür. Bu nedenle hastalıktan sonra var olan herhangi bir bağışıklık, her durumda sorumlu olan kızıl ateş toksini ile sınırlıdır.

Belirtiler
- Patojenler, damlacık enfeksiyonu ile yutak içine emilir ve 2-5 günlük bir kuluçka döneminden sonra ilk hastalık belirtilerine neden olur.
- Bu sözde prodromal aşama şu şekilde karakterize edilir:
- Pürülan iltihaplanmadan bir ila iki gün sonra, yakın aralıklı, toplu iğne başı büyüklüğünde, yoğun kırmızı renkli ve hafif kabarık çiçeklenme ile makulopapüler bir ekzantem ortaya çıkar. Boyun, ense ve sırttan gövde, ekstremiteler ve yüze yayılma eğilimindedir. Ön inceleme bölgeleri koltuk altları ve kasıklardır. Yüzde serbest kalan ağız-çene üçgeni (‘perioral solgunluk’) dikkat çekicidir. Ayrıca mukoza zarlarının bir enantemi de vardır.
- Kızıl hastalığı seyrinde düzenli olarak dilde karakteristik değişiklikler meydana gelir. İlk başta dil beyazla kaplıdır. Daha sonra kaplama kaybolur ve dil hafifçe şişmiş ve yoğun bir şekilde kırmızı (‘ahududu dili’) görünür.
- Kızıl hastalığı, impetigo contagiosa veya A streptococci’nin neden olduğu diğer hastalıklar bağlamında pürülan bademcik iltihabı olmasa bile daha az gelişir.

Kızılın en tipik belirtisi nedir?
Kızılın en tipik belirtisi vücutta görülen kızarıklıktır. Döküntü tipik olarak göğüs ve karında başlar ve daha sonra boyun, yüz ve ekstremiteler gibi vücudun diğer bölgelerine yayılır. Döküntü tipik olarak parlak kırmızıdır ve dokunulduğunda zımpara kağıdı gibi kaba bir his verir. Ayrıca yüksek ateş, boğaz ağrısı, şişmiş bademcikler, baş ağrısı ve şişmiş bezler gibi başka semptomlar da eşlik edebilir.
Kızıl hastalığı olan tüm bireylerin karakteristik döküntü geliştirmeyeceğini ve semptomların şiddetinin ve sunumunun kişiden kişiye değişebileceğini not etmek önemlidir. Sizde veya çocuğunuzda kızıl hastalığı olabileceğinden şüpheleniyorsanız, doğru teşhis ve uygun tedavi için bir sağlık uzmanına danışmanız önemlidir.
Komplikasyonlar
- İmmünolojik bir komplikasyon olarak, enfeksiyon sonrası kızıl ateş, ağırlıklı olarak kalp, böbrekler ve eklemlerde (Scarlatina rheumatica) etkilenen romatizmal ateşe neden olabilir.
- Romatizmal ateş
- Küçük kore de oluşabilir. Daha az yaygın olarak, hastalığın bir sonucu olarak miyokardit, endokardit veya glomerülonefrit gelişir.
- Glomerülonefrit (genellikle iyi prognoz)
- Kızıl ateşin özellikle şiddetli formlarında (Scarlatina septica, Scarlatina fulminans), kızıl toksinleri nekrotizan iltihaplanmaya, mukozal kanamaya, kalp hasarına, uyanıklık bozukluklarına ve belirgin hiperpireksiye yol açabilir.
- Zehirli kızıl hastalığı

Diğer formları
- Değiştirilmiş bir kursu olan bazı özel kızıl ateş formları şunlardır:
- Scarlatina levis (veya Scarlatina levissima), kızıl ateşin neredeyse asemptomatik bir formu olup, yine de enfeksiyon sonrası komplikasyonlara yol açabilmektedir.
- Scarlatina petechialis, ciltte ve mukozada nokta şeklinde kanama
- Scarlatina typhosa, hastalık sırasında bilinç bozukluğu ile birlikte
- Scarlatina variegata, atipik kızamık benzeri döküntü ile ilişkili bir form
- Scarlatina puerperalis, yara enfeksiyonunun bir parçası olarak ortaya çıkan kızıl ateş (örneğin lohusalık sırasında)
Teşhis
- Teşhis klinik olarak konulmalıdır.
- Boğaz sürüntüsü ve ardından kültür, streptokokların saptanmasını sağlar.
- Streptococcal A antijenleri, bir dizi hızlı test ile hızlı ve kolay bir şekilde tespit edilebilir.
- Seyir: 2-4 hafta sonra idrar kontrolü
ayırıcı tanı
| Kızıl | Kızamık | Kızamıkçık | |
|---|---|---|---|
| Başlangıç | Yüksek ateş, boğaz ağrısı (anjina tonsillaris) | Yüksek ateş, şiddetli öksürük, muhtemelen boğaz ağrısı | Orta derecede ateş, hafif klinik tablo |
| Döküntü | Aşağıdan yukarıya doğru ince benekli döküntü (ağız-çene-üçgeni normal) | Yukarıdan aşağıya doğru kaba benekli, birleşen döküntü (retroaurikülerden başlar) | Boyunda / göğüste sadece hafif, birbirine karışmayan döküntü |
| Özel | Ahududu dili | Koplik’in yanak yaması | Şiddetli ense lenf düğümü şişmesi |
Ek olarak, Kawasaki sendromu kızıldan ayırt edilmelidir. Bu aynı zamanda yüksek ateş, kızarıklık ve ahududu diliyle kendini gösterir, ancak aynı zamanda konjunktivit ile ilişkilidir ve antibiyoza yanıt vermez.
Tedavi
- Kızıl, penisilin V veya eritromisin p.o. en az bir hafta süreyle verilir. Kızıl hastalığı için ilk kez gelişen yeterli antibiyotik tedavisi, komplikasyon olasılığını azaltır ve bu nedenle aynı zamanda en iyi profilaksidir.
- Fenoksimetilpenisilin = Ospen 400 = 400.000 IU / 5 ml
- Süre: 10 gün
- Bebekler: 3 x 150.000 IU/gün
- Küçük çocuklar: 3 x 300.000 IU/gün
- Okul yaşındaki çocukları: 3 x 1,2 milyon IU / gün
- Aylık intramüsküler depo benzatin-benzilpenisilin enjeksiyonları ile profilaksi, romatizmal ateş öyküsü olan hastalarda endikedir.
Aşı
Kızıl hastalığına karşı aşıya şu anda izin verilmemektedir. Geçmişte aşılar vardı, ancak patojenler antibiyotik tedavisine iyi yanıt verdiği için geliştirilmeleri daha fazla araştırılmadı.
Tarih
Muhtemelen eski zamanlarda zaten var olan kızıl ateş, antibiyotiklerin kullanılmaya başlanmasından önce bulaşıcı bir hastalık olarak son derece tehlikeliydi. 9. yüzyılda Avrupa’ya yayıldı. İlk morfolojik açıklamalar, 1556’da Giovanni Filipo Ingrassia of Palermo (Rossania olarak) ve 1578’de Jean Coyttard (mor ateş) tarafından belgelenmiştir.

Kızıl ateşin zararsız formunun (febris scarlatina) tanımı 1676’da İngiliz Thomas Sydenham tarafından yapılmıştır.

Uzun süredir tartışmalı olan etiyoloji, 1924’te Amerikalı araştırma çifti Gladys ve George Dick tarafından büyük ölçüde açıklığa kavuşturuldu, ardından Dick testi (intrakutanöz toksin enjeksiyonundan sonra kızarık cilt için pozitif) olarak adlandırıldı.

- Kızıl hastalığı, özellikle Doğu Avrupa’nın gelişmekte olan ülkelerinde düzenli olarak tekrar yükseliyor.
- 3 Nisan 2009’da İngiltere’de de kızıl hastalığı salgını rapor edildi. Hastalığın görülme sıklığı son 20 yıldaki rakamları aşıyor. Son derece tehlikeli kızıl hastalığı (Scarlatina maligna) için yüksek ölüm oranı bildirildi ve ulusal bir acil durum uyarısı yayınlandı.

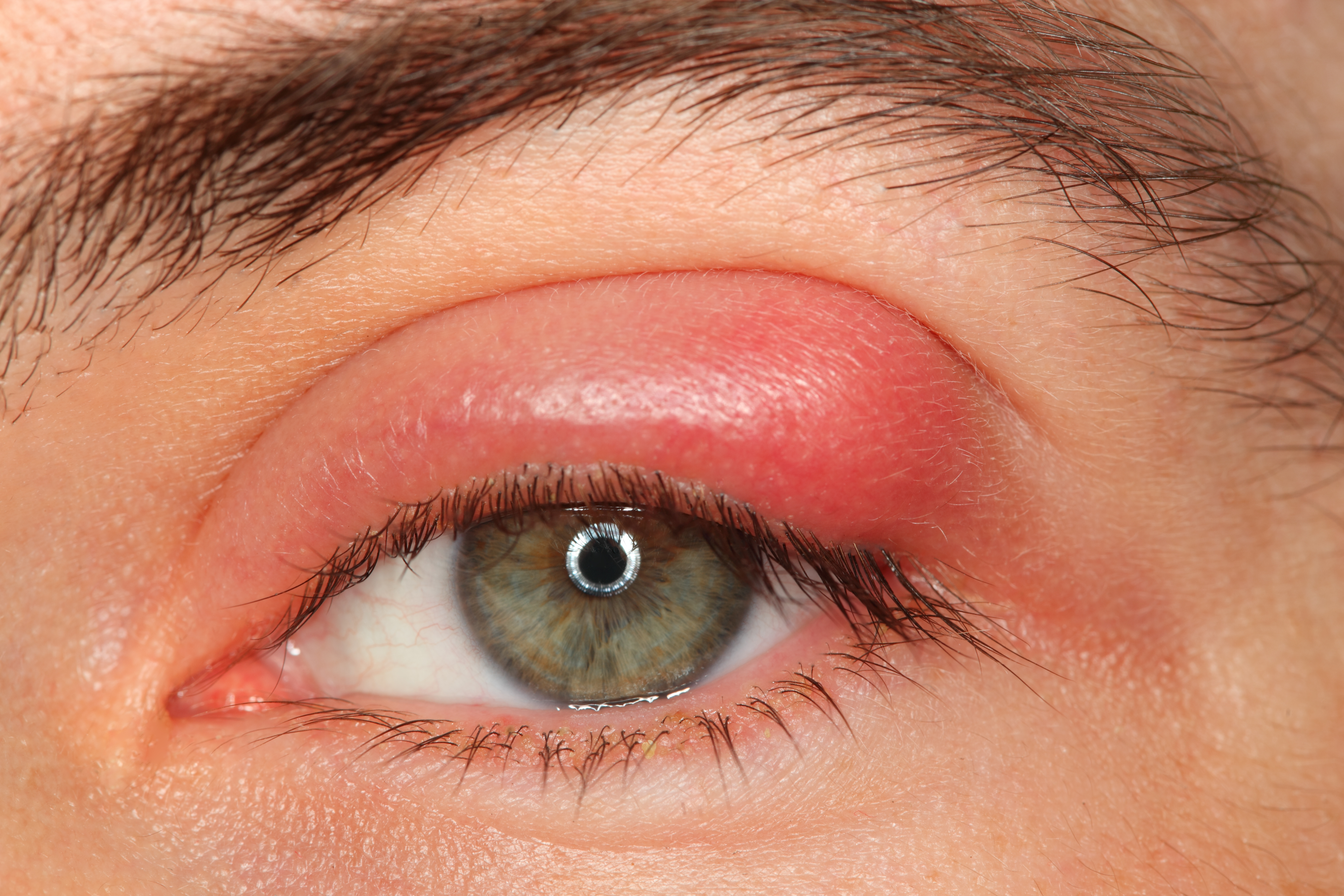
Chalazion
Sinonim: arpacık
Latincede; arpacık anlamına gelir.
Göz kapağındaki yağ bezlerinin (genellikle enfeksiyon sonucu) tıkanmasıyla oluşur. Çekirdek büyüklüğünden fındık büyüklüğüne kadar ulaşabilir.
Küçük ve ağrısız arpacıkların kendiliğinden geçmeleri beklenir. Bir hafta süreyle göz kapağının üzerine uygulanan sıcak kompres ile toplanan sert sıvının yumuşayarak tıkanıklığın açıldığı görülür.
Enfeksiyon durumlarında ise ilave olarak antibiyotik damla ve krem verilebilir. Büyük hacimli arpacıklar ise iyileşmemesi durumunda ameliyat ile alınabilir.

Tonsilit
Tonsillit, boğazdaki lenfoid dokuların, özellikle de palatin bademciklerin, geniz eti ve lingual bademciklerin iltihaplanmasıyla karakterize, yaygın ancak potansiyel olarak karmaşık bir tıbbi durumu temsil eder. Yaygın olarak palatin bademciklerle ilişkilendirilse de bademcik iltihabı, çeşitli sunumları, etiyolojileri ve tedavileri kapsar ve etkili yönetim için incelikli bir anlayış gerektirir.
Tonsillit Sınıflandırması
Tonsillit, süresi, yeri, klinik görünümü ve ciddiyeti de dahil olmak üzere çeşitli boyutlara göre kategorize edilebilir:
- Süreye Göre:
- Akut Tonsillit: Ani başlangıçlı, genellikle viral kökenlidir.
- Kronik Tonsillit: Tekrarlayan ataklara yol açan kalıcı, sıklıkla bakteriyel inflamasyon.
- Konuma göre:
- Tek Taraflı Tonsillit: Bir bademcik tutulumu.
- Bilateral Tonsillit: Her iki bademcik iltihabı.
- Klinik sunum:
- Soğuk Angina: Kızarıklık ve şişlik ile belirgindir.
- Foliküler Angina: Bademcik kriptalarındaki lekelerle karakterizedir.
- Lacunar Angina: Fibrinöz kaplamalarla birlikte kızarıklıkla tanımlanır.
- Önem Derecesine Göre:
- Basit Tonsillit: Önemli komplikasyonu olmayan temel inflamasyon.
- Pürülan Tonsillit: Daha ciddi bir enfeksiyona işaret eden irin varlığı.
- Nekrotizan Tonsillit: Ciddi bir enfeksiyonu temsil eden doku ölümü meydana gelir.
Etiyoloji
Tonsillit öncelikle bulaşıcı bir durumdur; akut form ağırlıklı olarak adenovirüsler gibi virüslerden kaynaklanır ve kronik form genellikle bakteriyel enfeksiyonlardan kaynaklanır. Anahtar patojenler şunları içerir:
- Beta hemoliz yapan Streptokoklar, özellikle Streptococcus pyogenes.
- Stafilokok türleri.
- Pnömokok.
- Haemophilus influenzae.
- Moraxella catarrhalis.
- Neisseria gonorrhoeae.
Kronik bademcik iltihabı sıklıkla hem anaerobik hem de aerobik patojenleri içeren karışık enfeksiyonlardan kaynaklanır.
Klinik Belirtiler
Komplike olmayan bademcik iltihabı öncelikle boğaz ağrısı, şişmiş ve kırmızı bademcikler, yutma güçlüğü ve lenf düğümlerinin şişmesi gibi lokalize semptomlarla kendini gösterir. Şiddetli vakalarda ateş, baş ağrısı, yorgunluk ve skarlatiniform ekzantem gibi sistemik semptomlar görülebilir.
Komplikasyonlar
Komplikasyonlar enfeksiyonun yayılmasından veya bağışıklık reaksiyonlarından kaynaklanabilir ve peritonsiller apse, retrofaringeal apse, sepsis, romatizmal ateş, endokardit, miyokardit, perikardit ve glomerülonefrit gibi durumlara yol açabilir.
Tonsillit Tanısı
Tonsillit tanısı öncelikle fizik muayene sırasında gözlemlenen klinik tabloya bağlıdır. Belirgin belirtiler arasında boğaz ağrısı, kırmızı ve şişmiş bademcikler, yutma güçlüğü ve bazı durumlarda bademcikler üzerinde irini gösteren gözle görülür beyaz veya sarı lekeler bulunur. Klinik tanıyı doğrulamak için çeşitli tanı testleri kullanılabilir:
- Hızlı Streptokok Testi: Bu test, boğaz çubuğu kullanarak bademcik iltihabının yaygın bir nedeni olan A grubu Streptokok bakterisinin varlığını hızlı bir şekilde tanımlar.
- Bakteri Kültürü: Bakteri kültürü için enfeksiyondan sorumlu spesifik bakterileri tanımlayabilen bir boğaz çubuğu da kullanılır. Bu test özellikle hızlı streptokok testinin negatif olması durumunda faydalıdır.
- Antikor Tespiti: Antistreptolisin O (ASO) titre testi, streptokok bakterilere karşı antikorları ölçer; bu da yakın zamanda geçirilmiş veya devam eden bir enfeksiyona işaret eder. Ancak antikor düzeylerinin yalnızca ilk enfeksiyondan haftalar sonra artabileceğini unutmamak önemlidir.
Genellikle bademcik iltihabı şiddet ölçeği veya bademcik hipertrofisi derecelendirme ölçeği olarak adlandırılan bademcik iltihabına yönelik derecelendirme sistemi, bademcik genişlemesinin kapsamını ve bunun hava yolu üzerindeki etkisini değerlendirmek için kullanılır; bu, uygun tedavi planının teşhis edilmesine ve belirlenmesine yardımcı olabilir. Bu ölçek, klinik ortamlarda tekrarlayan bademcik iltihabı veya kronik bademcik hipertrofisi olan hastaların değerlendirilmesi için sıklıkla bademcik ameliyatının düşünülmesi bağlamında özellikle yararlıdır.
Tonsillit Derecelendirme Ölçeği
Bademcik iltihabı veya bademcik hipertrofisi için en sık kullanılan derecelendirme ölçeği aşağıdaki gibidir:
- Derece 0: Bademcikler çıkarılmış veya sütunların ötesinde görülemiyor.
- Derece 1: Bademciklerin %25’ten azının orofaringeal girişe girmesi.
- Derece 2: Bademciklerin %25 ila %50 oranında orofaringeal girişe doğru uzanması.
- Derece 3: Bademciklerin %50 ila %75’i orofaringeal girişe doğru uzanmaktadır.
- Derece 4: Bademciklerin %75’ten fazlasının orofaringeal girişe doğru uzanması veya orta hatta buluşması, aynı zamanda “öpüşen bademcikler” olarak da bilinir.
Bu derecelendirme sistemi, bademcik iltihabı şiddetinin klinik değerlendirmesine yardımcı olur ve tedavi kararlarını etkileyebilir. Örneğin, yüksek dereceli bademcik hipertrofisi (derece 3 ve 4) olan hastalar, obstrüktif uyku apnesi, yutma güçlüğü veya tekrarlayan bademcik iltihabı atakları gibi daha belirgin semptomlar yaşayabilir ve bu nedenle bademcik ameliyatından yararlanma olasılıkları daha yüksek olabilir.
Ayırıcı tanı
Tonsillit için ayırıcı tanı, semptomlarını taklit edebilen ancak farklı etiyolojileri ve potansiyel komplikasyonları olan çeşitli durumları kapsar. Yanlış teşhis, uygunsuz tedaviye ve ciddi vakalarda ciddi sağlık sonuçlarına yol açabilir. Göz önünde bulundurulması gereken temel koşullar şunlardır:
- Angina Plaut-Vincenti: Belirli bakterilerin neden olduğu tek taraflı, nekrotizan bademcik iltihabı.
- Enfeksiyöz Mononükleoz: Çoğunlukla Epstein-Barr virüsünün neden olduğu, benzer boğaz ağrısı ve şişlikle ortaya çıkan bir hastalıktır.
- Difteri: Boğazın mukoza zarlarını etkileyen ciddi bir bakteriyel enfeksiyondur.
- Birincil Sifilitik Etki: Oral lezyonları da içerebilen sifilizin ilk ortaya çıkışı.
- Herpangina: Coxsackievirus’ün neden olduğu, ağızda küçük keseciklere ve ülserlere yol açan.
- Agranülositoz: Nötrofil sayısında önemli bir azalma, enfeksiyonlara karşı duyarlılığın artmasına neden olur.
- Bademcik Kanseri: Nadirdir ancak ciddi doğası nedeniyle ayırt edilmesi önemlidir.
- Tüberküloz: Vücudun diğer kısımlarının yanı sıra bademcikleri de etkileyebilen bakteriyel bir enfeksiyon.
Tedavi
Bademcik iltihabına yönelik tedavi stratejileri, altta yatan nedene (viral veya bakteriyel) ve semptomların şiddetine göre uyarlanır:
Akut Tonsillit için:
- Antibiyotikler: Öncelikle bakteriyel bir enfeksiyon doğrulanırsa, penisilin standarttır.
- Analjezikler: Ağrı ve ateşi yönetmek için asetaminofen veya ibuprofen gibi.
- Boğaz Durulamaları ve Gargaralar: Boğaz rahatsızlığını hafifletmek için dezenfektanlar içerir.
- Antiseptik Solüsyonlar: Bakteri yükünü azaltmak için doğrudan bademcik bölgesine uygulanır.
- Mukozal Anestezikler: Ağrının semptomatik olarak giderilmesi için.
- Dinlenme: İyileşme için gereklidir.
- Boyun Sargıları: Soğuk, nemli sargılar semptomatik rahatlama sağlayabilir.
Kronik Tonsillit için:
- Kalıcı vakalar, tanımlanan patojene göre uyarlanmış antibiyotik tedavisini gerektirebilir.
- Tonsillektomi: Tekrarlayan veya tıbbi tedaviye yanıt vermeyen kronik enfeksiyonlarda bademciklerin cerrahi olarak çıkarılması düşünülür.
İleri Okuma
- Windsor, A., & Putnam, G. (2020). “Management of sore throat and indications for tonsillectomy: A systematic review.” British Journal of General Practice, 70(693), e301-e311.
- Mitchell, R. B., Archer, S. M., Ishman, S. L., Rosenfeld, R. M., Coles, S., Finestone, S. A., … & Walsh, S. A. (2019). “Clinical practice guideline: Tonsillectomy in children (update).” Otolaryngology–Head and Neck Surgery, 160(1_suppl), S1-S42.
- Brook, I. (2011). “The role of antibiotics in the treatment and prevention of acute and recurrent tonsillitis.” Infection and Drug Resistance, 4, 197-204.
- van Staaij, B. K., van den Akker, E. H., van der Heijden, G. J., Schilder, A. G., & Hoes, A. W. (2004). “Effectiveness of adenotonsillectomy in children with mild symptoms of throat infections or adenotonsillar hypertrophy: open, randomised controlled trial.” BMJ, 329(7467), 651.
- Regoli, M., Chiappini, E., Bonsignori, F., Galli, L., & de Martino, M. (2011). “Update on the management of acute pharyngitis in children.” Italian Journal of Pediatrics, 37(1), 10.
- Choby, B. A. (2009). “Diagnosis and treatment of streptococcal pharyngitis.” American Family Physician, 79(5), 383-390.
- Brodsky, L. (1989). Modern assessment of tonsils and adenoids. Pediatric Clinics of North America, 36(6), 1551-1569.
- Paradise, J. L., Bluestone, C. D., Bachman, R. Z., et al. (2002). Efficacy of tonsillectomy for recurrent throat infection in severely affected children. New England Journal of Medicine, 310(11), 674-683.
- Friedman, M., Wilson, M., Lin, H. C., & Chang, H. W. (2009). Updated systematic review of tonsillectomy and adenoidectomy for treatment of pediatric obstructive sleep apnea/hypopnea syndrome.
Antimikotik
Antifungal İlaçlar: Genel Bakış ve Sınıflandırma
Antimikotikler olarak da bilinen antifungal ilaçlar, mantarların neden olduğu enfeksiyonları tedavi etmek için kullanılan ilaçlardır. Mikoz olarak bilinen mantar enfeksiyonları vücudun çeşitli bölgelerini etkileyebilir ve genellikle bağışıklık sistemi zayıf olan bireylerde daha yaygındır. Bu ilaçlar etki mekanizmalarına, uygulama yollarına ve spesifik mantar organizmalarına karşı aktivite spektrumlarına göre farklı gruplara ayrılırlar.
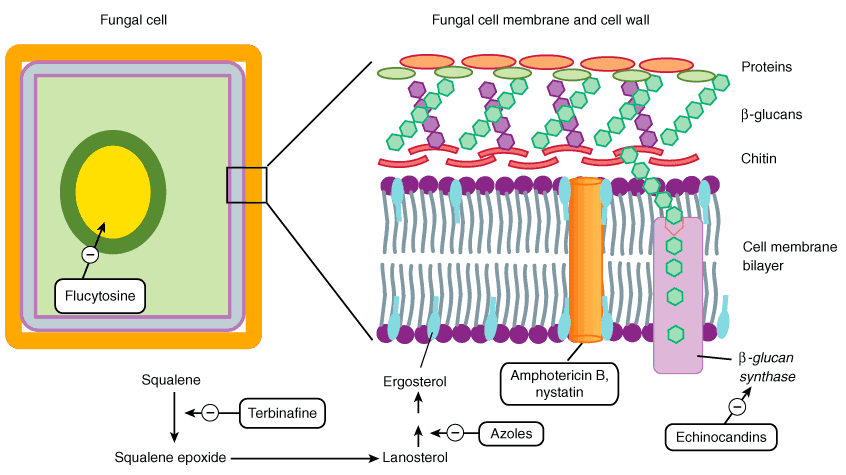
Antifungal Ajanların Sınıflandırılması
Etki Mekanizması
- Mantar öldürücü: Mantar hücrelerini doğrudan öldüren antifungal ajanlar.
- Fungistatik: Mantarların büyümesini ve çoğalmasını engelleyerek bağışıklık sisteminin enfeksiyonu temizlemesini sağlayan ajanlar.
Uygulama yolu
- Lokal Antifungaller: Deri veya mukozal yüzeyler gibi lokalize enfeksiyonları tedavi etmek için topikal olarak uygulanır.
- Sistemik Antifungaller: Kan dolaşımına ulaşarak ve vücuda yayılarak yaygın veya derin yerleşimli enfeksiyonları tedavi etmek için oral veya intravenöz olarak uygulanır.
Etkinlik Spektrumu
- Geniş Spektrumlu Antifungaller: Çok çeşitli mantar türlerine karşı etkilidir.
- Dar Spektrumlu Antifungaller: Belirli mantar organizmalarını veya sınırlı mantar türlerini hedefler.
Yaygın Antifungal İlaç Sınıfları ve Örnekleri
Alilaminler
- Mekanizma: Mantar hücre zarı sentezinde gerekli olan skualen epoksidaz enzimini inhibe eder.
- Örnekler:
- Terbinafin** (Lamisil®) – atlet ayağı ve tırnak mantarı gibi dermatofit enfeksiyonları için yaygın olarak kullanılır.
- Naftifine** – deri enfeksiyonları için topikal antifungal.
Benzilaminler
- Mekanizma: Alilaminlere benzer şekilde skualen epoksidazı inhibe eder.
- Örnek:
- Butenafin – öncelikle dermatofit enfeksiyonları için kullanılır, bazı bölgelerde (örn. İsviçre) yaygın olarak bulunmaz.
Azol Antifungaller
- Mekanizma: Mantar hücre membranının temel bir bileşeni olan ergosterol sentezini inhibe eder.
- Örnekler:
- Flukonazol – Candida enfeksiyonları için yaygın olarak kullanılır.
- İtrakonazol – sistemik enfeksiyonlar dahil olmak üzere çeşitli mikozlar için etkilidir.
- Vorikonazol – daha ciddi vakalarda, özellikle Aspergillus enfeksiyonları için kullanılır.
Polienler
- Mekanizma: Mantar hücre zarındaki ergosterole bağlanarak hücre ölümüne yol açan gözenekler oluşturur.
- Örnekler:
- Amfoterisin B** (Fungizone®) – genellikle ciddi sistemik enfeksiyonlar için kullanılır ancak önemli yan etkileri vardır.
- Nystatin (Mycostatin®) – öncelikle ağız boşluğu ve gastrointestinal sistemdeki Candida enfeksiyonları için.
- Pentamisin – cilt enfeksiyonları için kullanılır.
Ekinokandinler
- Mekanizma: Mantar hücre duvarının önemli bir bileşeni olan β-glukan sentezini inhibe eder.
- Örnekler:
- Anidulafungin (Ecalta®) – kandidemi ve diğer invazif Candida enfeksiyonları için etkilidir.
- Caspofungin (Cancidas®) – özellikle bağışıklık sistemi baskılanmış hastalarda sistemik mantar enfeksiyonları için yaygın olarak kullanılır.
- Mikafungin** (Mycamine®) – Candida ve Aspergillus türlerine karşı kullanılan başka bir sistemik antifungal.
Morfolin Türevleri
- Mekanizma: Ergosterol sentezine müdahale ederek fungal hücre membran bütünlüğünü etkiler.
- Örnek:
- Amorolfine (Loceryl®) – onikomikoz (tırnak mantarı) için topikal tedavi.
Hidroksipiridon Türevleri
- Mekanizma: Farklı yollarla hücre duvarı ve membran bütünlüğünü bozar.
- Örnek:
- Siklopiroks** – yüzeysel deri enfeksiyonları için etkilidir.
Boyalar
- Mekanizma: Bilinmiyor, ancak geleneksel olarak antifungal özellikleri için kullanılıyor.
- Örnek olarak:
- Mercanköşk** – cilt ve mukoza zarı enfeksiyonları için kullanılır.
Yağ Asitleri
- Mekanizma: Hücre zarını değiştirerek işlevi bozar.
- Örnek:
- Undesilenik asit** (Undex®) – yüzeysel enfeksiyonlar için yaygın olarak kullanılır.
Pirimidinler
- Mekanizma: Mantar DNA sentezini inhibe eder.
- Örnek:
- Flucytosine** (Ancotil®) – sistemik enfeksiyonlar için diğer antifungallerle birlikte kullanılır.
Tiyokarbamatlar
- Mekanizma: Alilaminlere benzer şekilde skualen epoksidazı inhibe eder.
- Örnek olarak:
- Tolnaftate (Undex®) – dermatofit enfeksiyonları için kullanılır.
Oksaborol
- Mekanizma: Lösil-tRNA sentetazı bloke ederek fungal protein sentezini inhibe eder.
- Örnek:
- Tavaborol – öncelikle onikomikoz için kullanılır.
Griseofulvin
- Mekanizma: Mikrotübül oluşumunu bozarak mantar hücre bölünmesini engeller.
- Dermatofit enfeksiyonlarında kullanılır, özellikle deri, saç ve tırnak enfeksiyonlarına karşı etkilidir.
Endikasyonları ve Yaygın Uygulamaları
Antifungal ilaçlar, enfeksiyonun şiddetine ve türüne bağlı olarak çeşitli mantar enfeksiyonlarında uygulanmaktadır:
- Dermatofitoz (atlet ayağı, saçkıran, tırnak mantarı): Genellikle topikal allilaminler veya azoller ile tedavi edilir.
- Kutanöz ve Mukozal Kandidiyaz (oral pamukçuk, vajinal pamukçuk): Azoller veya nistatin ile tedavi edilir.
- Sistemik Mikozlar (örn. kandidemi, aspergilloz): Sistemik azoller, ekinokandinler veya amfoterisin B gibi polienlerle tedavi edilir.
Bu antifungal ajanlar, bağışıklık sistemi baskılanmış hastalardaki enfeksiyonların tedavisinde ve invazif mantar hastalıklarıyla ilişkili morbiditenin azaltılmasında çok önemlidir.
İleri Okuma
- Odds, F. C. (1987). Antifungal agents: their diversity and clinical utility. Microbiological Sciences, 4(6), 238–243.
- Silver, L. L., & Bostian, K. A. (1993). Discovery and development of new antibiotics: the problem of antibiotic resistance. Antimicrobial Agents and Chemotherapy, 37(3), 377–383.
- Denning, D. W., et al. (1997). Azole antifungals: Mechanism of action and resistance. Journal of Antimicrobial Chemotherapy, 40(4), 611–618.
- Pfaller, M. A., & Diekema, D. J. (2007). Epidemiology of invasive candidiasis: a persistent public health problem. Clinical Microbiology Reviews, 20(1), 133–163.
- Maertens, J. A., et al. (2008). Echinocandins in antifungal prophylaxis and therapy. Journal of Antimicrobial Chemotherapy, 61(1), 114–122.
- Perfect, J. R., et al. (2010). Clinical practice guidelines for the treatment of candidiasis: 2009 update by the Infectious Diseases Society of America. Clinical Infectious Diseases, 50(5), 503–535.
- Lewis, R. E. (2011). Overview of antifungal therapy in immunocompromised patients. Clinical Therapeutics, 33(12), 1559–1575.
- Pappas, P. G., et al. (2016). Clinical practice guideline for the management of candidiasis: 2016 update by the Infectious Diseases Society of America. Clinical Infectious Diseases, 62(4), e1–e50.
- Hoang, T. H., et al. (2021). Allylamine antifungals: A review of pharmacology, efficacy, and safety. Drugs in Context, 10, 1–12.
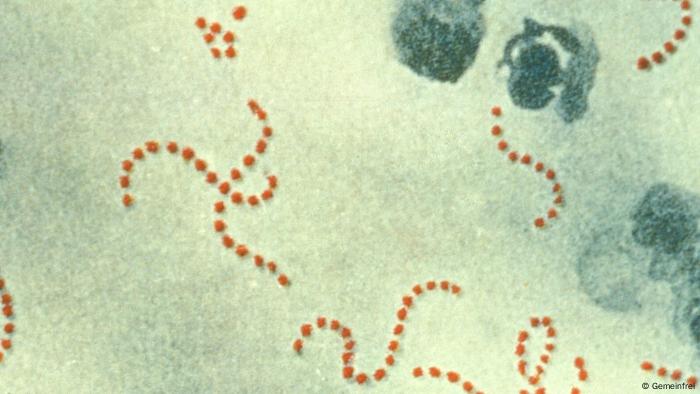
Streptococcus pyogenes
- iltihap yapan streptokok.
 (Bkz; Streptococcus) (Bkz; pyogenes)
(Bkz; Streptococcus) (Bkz; pyogenes) - A grup bir streptokoktur.
- Gram pozitifdir.

pyogen
fungistatik
-myces
Sinonim: -mykes, -mike.
Latincede, ‘mantar’a ait anlamında kullanılır.’