Sinonim: annectō, annectere (annectō’nun şimdiki zamanda mastar halidir),
Latincede ad- ve nectō‘dan meydana gelen bir fiildir. Ben bağlarım, düğümlerim, birleştiririm veya eklerim anlamlarına gelir.
Tıp terimleri sözlüğü
Sinonim: gonad-, γονᾱ́ (gonā́).
Antik Yunancadaki γίγνεσθαι (gígnesthai, “doğmak”) kelimesinden türemiştir. Antik Yunancadaki γονή (gonḗ) kelimesinin anlamları:

Histolojik tabloya göre, farklı yumurtalık kanseri türleri ayırt edilebilir:
Almanya’da her yıl yaklaşık 9.000 yeni vaka kaydedilmektedir. Ölüm oranı yılda 5.500 kadındır. Geç teşhis genellikle yüksek ölüm oranının sebebidir. Çoğu kadında, hastalığın başlangıcı 45 yaşındadır, 60-70’lerde hastalığın zirvesi gözlemlenir.
Yumurtalık kanserinin kökeni tam olarak anlaşılamamıştır. % 90’ı düzensiz olarak ortaya çıkar. Bir neden, yumurtlama sırasında yüzey epitelinde kistlerin ve büyüme süreçlerinin oluşabileceği tekrarlanan hasar gibi görünmektedir. Bu nedenle, sık yumurtlama döngüleri yumurtalık kanseri gelişimi için bir risk faktörü iken, uzun vadede yumurtlamayı baskılayan faktörler hastalığa karşı koruma sağlar.
Vakaların yaklaşık% 5’inde genetik bir neden belirlenebilir; BRCA1 ve BRCA2 genlerindeki mutasyonlar en yaygın olanıdır. Bu genler ayrıca meme kanserinin gelişiminde rol oynar.
Erken dönemdeki hastalar genellikle semptomsuzdur. Herhangi bir belirti genellikle çok belirsizdir. Yumurtalık kanserlerinin % 70’inden fazlası III. Ve IV. Evreye kadar teşhis edilmez. Belirtiler:

Yumurtalık kitleleri için Uluslararası Yumurtalık Tümörü Analizi (IOTA) grubu ultrason kuralları, yumurtalık kitlelerini iyi huylu, kötü huylu veya sonuçsuz kitleler olarak sınıflandıran basit bir ultrason bulguları setidir. Bu kurallar klasik over kitlesi olmayan (ör. korpus luteum, endometrioma, dermoid kist) patognomonik görüntüleme özelliklerine sahip kitleler için geçerlidir.
Basit ultrason özellikleri kullanılarak kitleler iyi huylu veya kötü huylu olarak sınıflandırılabilir. Her iki grupta da sınıflandırılamayan yumurtalık kitleleri (yumurtalık kitlelerinin %25’i) ‘sonuçsuz’ olarak sınıflandırılır (iyi ve kötü huylu özelliklerin hiçbiri yoktur veya her ikisi de yoktur) ve yumurtalık görüntüleme uzmanı tarafından daha fazla değerlendirilmesi önerilir.
Bir yumurtalık lezyonu bu özelliklerden en az birine sahipse ve malign özelliği yoksa güvenle iyi huylu olarak kabul edilebilir:
Bir yumurtalık lezyonu bu özelliklerden en az birine sahipse ve iyi huylu özellikleri yoksa, güvenle malign olarak kabul edilebilir:
Tedavi ve prognoz; Kurallar uygulanabildiğinde (kütlelerin %75’i), subjektif uzman değerlendirmesine benzer şekilde %90’lık bir duyarlılık ve %95’lik bir özgüllük vardır.

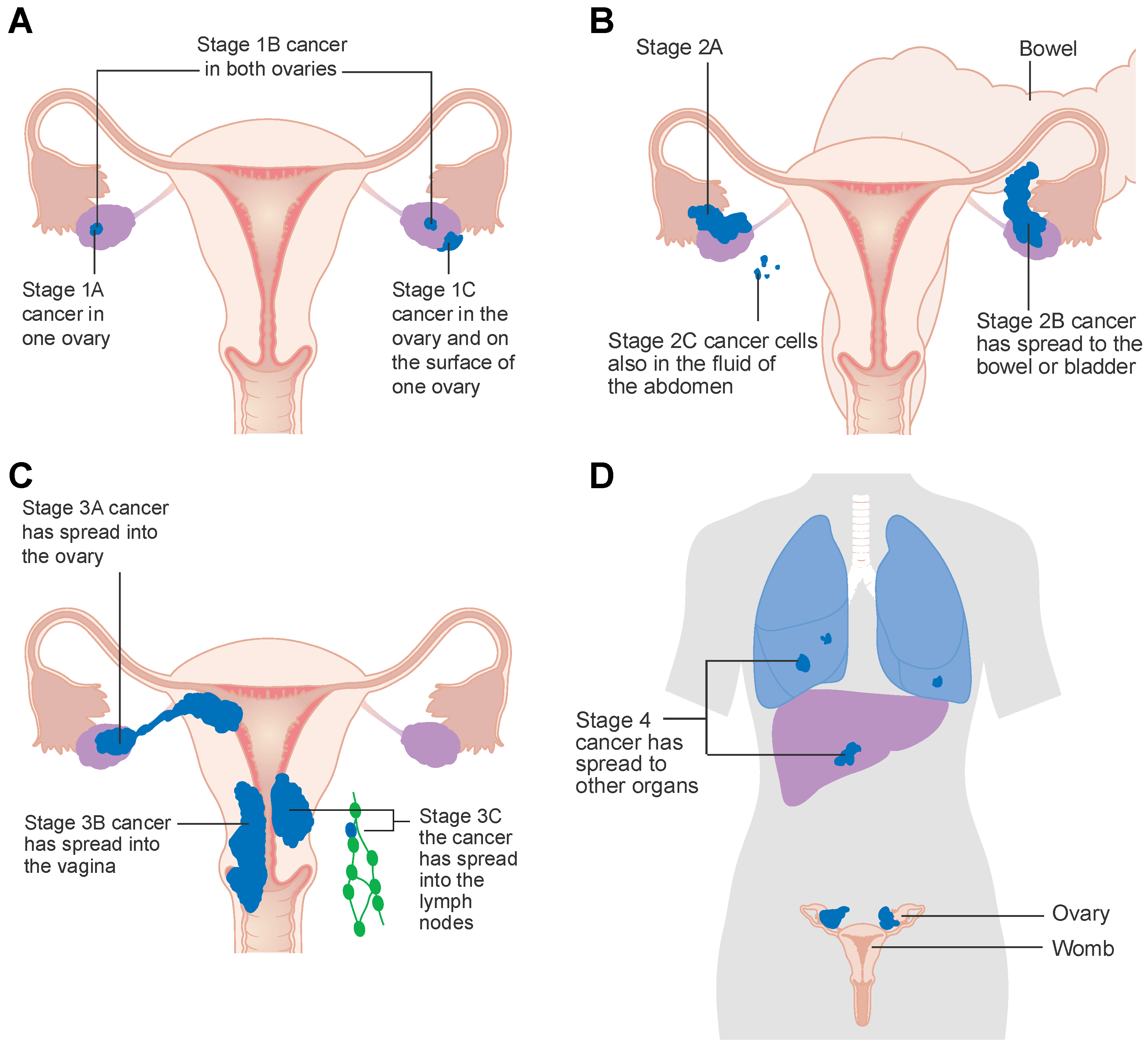
Evreleme, TNM sınıflandırmasına ve FIGO sistemine dayanmaktadır. Bireysel aşamaların her biri alt kategoriler I-III’e ayrılmıştır.
Yumurtalık kanseri intraperitoneal olarak pelvise ve karın boşluğuna yayılabilir. Tümör hücreleri periton sıvısı içinde dağılır ve en yaygın olarak peritonu ve diyaframı etkiler.
Lenfojenik yayılma meydana gelir;
Esas olarak postmenopozda, jinekolojik malignitelerde önde gelen ölüm nedeni, anlamlı bir tarama mevcut değil, çok spesifik olmayan semptomlar (pelvik ağrı, kabızlık, karın çevresinde artış, iştahsızlık, daha sonra assit.
Tedavi: radikal cerrahi, (neo-) adjuvan CHT.
Yumurtalık kistleri, bir yumurtalığın içinde veya yüzeyinde sıvı dolu keseler veya ceplerdir. Nispeten yaygındırlar ve çeşitli nedenlerle ortaya çıkarak farklı kist türlerine yol açabilirler. Bu kistlerin etiyolojisini ve patogenezini anlamak, doğru tanı ve yönetim için esastır.
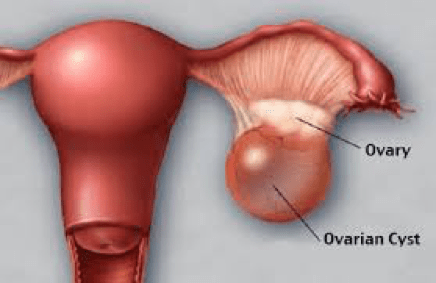
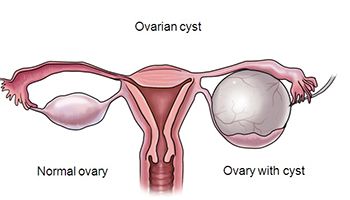
Fonksiyonel yumurtalık kistleri genellikle asemptomatiktir ve pelvik muayeneler veya görüntüleme çalışmaları sırasında tesadüfen bulunur. Bununla birlikte, semptomlar ortaya çıktığında, bunlar şunları içerebilir:
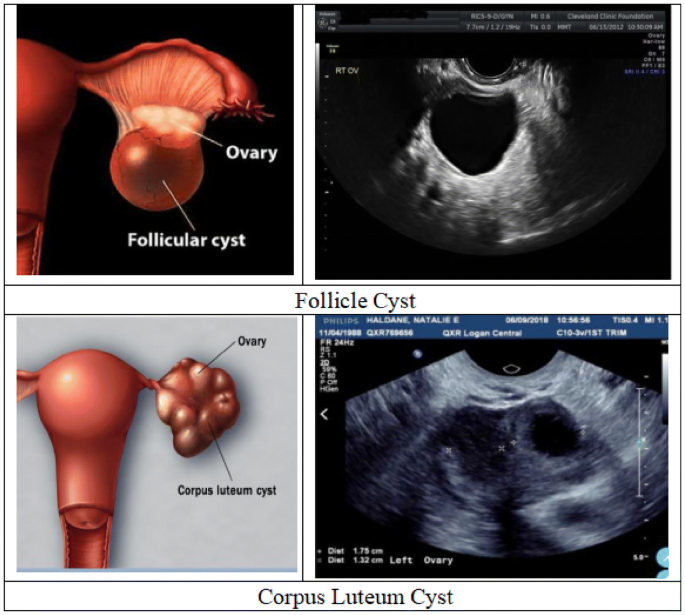
Yumurtalık kistlerinin etiyolojisi ve patogenezinin anlaşılması, uygun yönetim ve tedavi için hayati önem taşımaktadır. Birçok kist iyi huylu ve kendi kendini sınırlayıcı olsa da, acil tıbbi müdahale gerektiren komplikasyonlar ortaya çıkabilir.

Yumurtalık kistlerinin keşfi ve anlaşılması, etiyolojisi, patogenezi ve tedavisi hakkındaki bilgilerde önemli ilerlemelere işaret eden çeşitli kilometre taşlarıyla zaman içinde önemli ölçüde gelişmiştir. İşte yumurtalık kisti keşfi tarihindeki bazı önemli kilometre taşları:

Latincedeki ōvum (“yumurta”) kelimesinden türemiştir.
Latincedeki ovō kelimesinin anlamları ise;
Yumurtalıklardan yumurta hücresi atımıdır. (Bkz; Ovul–asyon)
Yumurtlama, adet döngüsünün yumurtlama evresinde patlamaya hazır olan yumurtalık folikülünden döllenmemiş bir yumurtanın periyodik olarak dışarı atılmasıdır. Bu terim Latince “küçük yumurta” anlamına gelen ovulum kelimesinden türetilmiştir.
Yumurtlama, hipotalamus, hipofiz bezi ve yumurtalıklar arasında hareket eden hormonal bir düzenleyici sistem tarafından kontrol edilir. Yumurtlama, yumurtanın fallop tüpünde bir sperm tarafından döllenmesi için ön koşuldur.

Yumurtlama çeşitli faktörlerden etkilenebilir veya bozulabilir. Bunlar arasında yaş, stres, diyet, ilaçlar veya üreme organlarının hastalıkları yer alır. Yumurtlama yapay olarak da uyarılabilir veya engellenebilir. Örneğin, hap veya RİA gibi hormon preparatları yumurtlamayı önleyebilir ve böylece gebeliği önleyebilir. Tersine, hormon enjeksiyonları veya tabletleri birkaç folikülün olgunlaşmasını teşvik edebilir ve böylece hamilelik şansını artırabilir. Buna süperovülasyon denir.
Yumurtlama çeşitli yöntemlerle tespit edilebilir veya tahmin edilebilir. Bunlar arasında örneğin bazal vücut ısısı yöntemi, servikal mukus testi veya idrarla ovülasyon testi yer alır. Bu yöntemler doğum kontrolü için olduğu kadar aile planlaması için de kullanılabilir. Yumurtlama, bazı kadınlarda karnın alt kısmında hafif bir ağrı olarak kendini hissettirir ve buna biraz kanama eşlik edebilir. Buna mittelschmerz adı verilir.
Yumurtlama kadın döngüsünün önemli bir parçasıdır ve hem fizyolojik hem de davranışsal etkileri vardır. Örneğin, cinsel istek yumurtlama zamanında artar ve hormonlar ve feromonlardan etkilenir. Yumurtlama birçok hayvan türünde de gözlemlenebilir ve bazen özel karakteristiklere sahiptir. Örneğin, spontane veya indüklenmiş ovulasyonu olan hayvanlar ve çoklu veya mevsimsel ovulasyonu olan hayvanlar vardır.
Yumurtlama sırasında graaf folikülü Graaf folikülü yani en büyük üçüncül folikül olgunlaşan folikül grubu. Folikülün kasılması miyofibroblastlardan oluşan teka eksterna, olgunlaşmanın ikinci aşamasında olan oositi, çevresindeki zona pellusida ve korona radiata ile birlikte folikülden dışarı atar. Daha sonra uterus tüpü tarafından emilir. Yumurta daha sonra yaklaşık 24 saat boyunca döllenme yeteneğine sahiptir.

Yumurtlama şu şekilde tetiklenir LH tarafından yumurtlamadan 10-12 saat önce üretilen -peak hipofiz bezi yumurtlamadan 10-12 saat önce hipofiz bezinden salgılanır. LH salgılanması da aşağıdaki hormonların salınımı ile tetiklenir GnRH içinde hipotalamus hipotalamusta.
Folikül yırtıldığında, granüloza hücreleri gruplar halinde östradiol salgılar ve bu da cinsel isteği artırabilir. Buna ek olarak, östradiol vajinal salgı kopülin konsantrasyonunun artması. Bunlar feromon benzeri maddeler koku alma kadının doğurganlığına dair koku sinyali verir ve testosteron seviyesinde artışa neden olur.