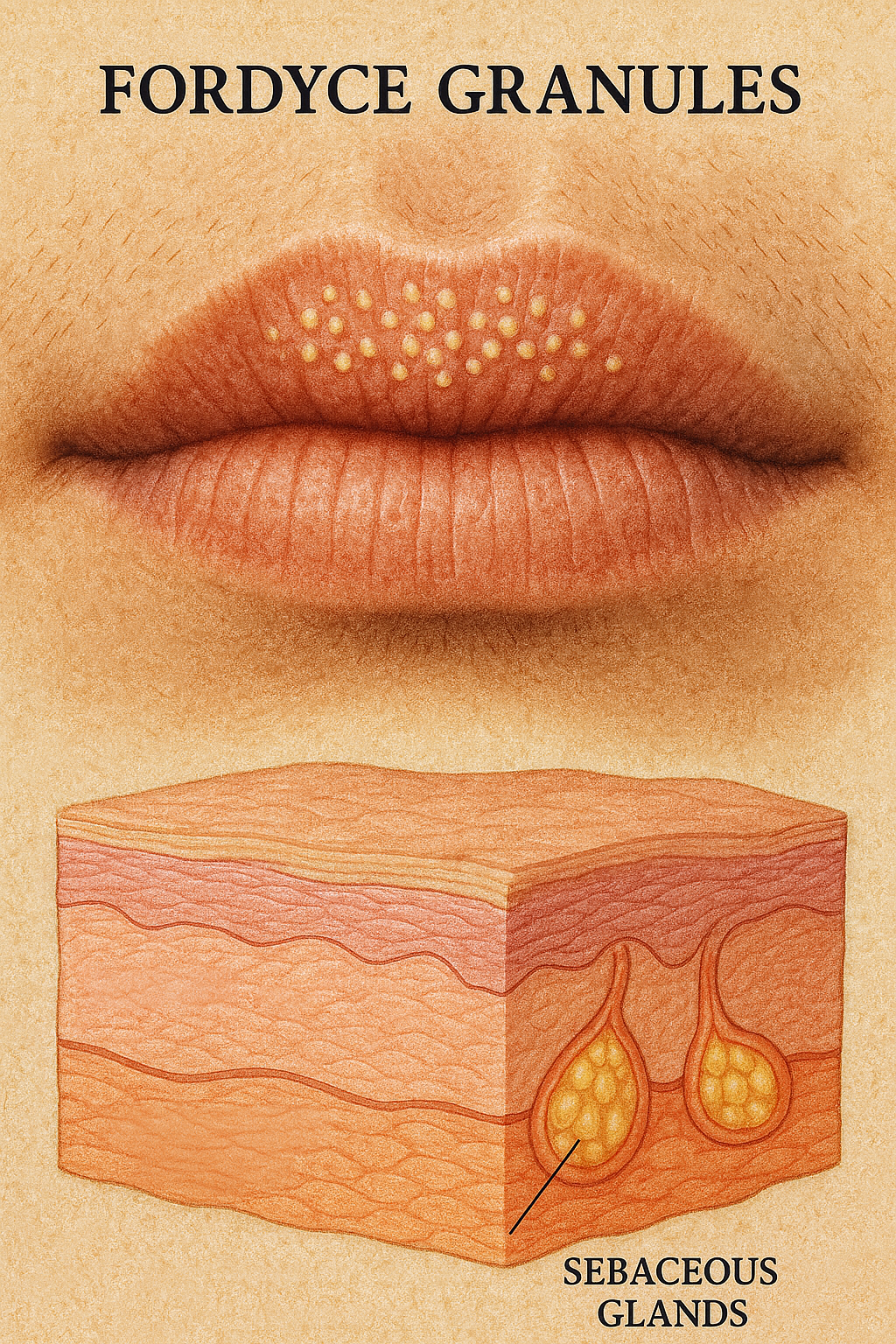
PASI skoru
Kavramın adı ve etimolojik kökeni PASI skoru, dermatoloji literatüründe yerleşik biçimiyle Psoriasis Area and Severity Index ifadesinin kısaltmasıdır. Terim, üç bileşenin bir araya getirilmesiyle oluşur: psoriasis (sedef hastalığı), area (tutulan alan) ve severity (şiddet); bunların tümünü tek bir nicel değerde birleştiren bir index (indeks) yaklaşımını ifade eder. “Skor” sözcüğü klinik pratikte çoğu zaman “indeks” ile … Devamını oku