B-lenfositlerindeki “B” gerçekten de kuşlarda B hücrelerinin ilk kez tanımlandığı bir organ olan bursa of Fabricius’tan kaynaklanmaktadır. Bu organ kloak yakınında bulunur ve kuş türlerinde B-lenfositlerinin gelişimi ve olgunlaşmasında çok önemli bir rol oynar.

B-Lenfositlerinin Kökeni ve İsimlendirilmesi
- Fabricius’un bursası: 1950’lerde ve 1960’larda, kuşlar, özellikle de tavuklar üzerinde yapılan çalışmalar, bağışıklık hücrelerinin, adını İtalyan anatomist Hieronymus Fabricius‘tan alan Fabricius bursası olarak bilinen bir organda olgunlaştığını ortaya koymuştur. Bu bağışıklık hücreleri daha sonra kökenlerini belirtmek için B-lenfositleri veya B hücreleri olarak adlandırıldı.
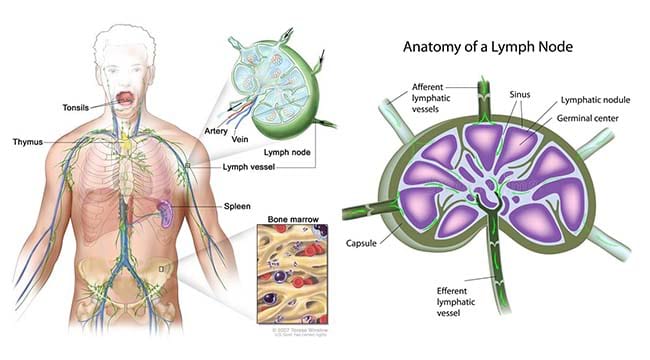
- İnsan Bağlamı ve Kemik İliği: İnsanlar da dahil olmak üzere memelilerde Fabricius bursası mevcut değildir. Bunun yerine, B-lenfositleri kemik iliğinde gelişir ve olgunlaşır ve “B” bazen bu bağlamda “kemik iliği” anlamına gelecek şekilde yorumlanır. Bununla birlikte, “B hücresi” terimi kuş araştırmalarında yalnızca Fabricius bursasından kaynaklandığından, bu yeniden yorumlama esas olarak anlaşılması için uygundur.
Bağışıklık Sisteminde Gelişim ve İşlev
B-lenfositleri adaptif bağışıklık sisteminin merkezi bir bileşenidir ve burada oldukça özelleşmiş bir role sahiptirler:
Olgunlaşma ve Farklılaşma:
- B hücreleri kemik iliğinde (memelilerde) veya Fabricius bursasında (kuşlarda) olgunlaşır ve titiz seçim süreçlerinden geçer. Bu süreç, B hücrelerinin yabancı antijenleri tanıyabilmesini sağlarken, otoimmün tepkileri önleyen kendi antijenlerinden kaçınmasını sağlar.
- B hücreleri olgunlaştıktan sonra kanda ve lenf düğümleri ve dalak gibi lenfoid dokularda dolaşarak antijenlerle karşılaşmaya hazır hale gelirler.
Antijen Tanıma ve Bağışıklık Yanıtındaki Rolü:
- B hücreleri, yüzeylerinde her biri tek bir antijene özgü benzersiz B hücre reseptörleri (BCR’ler) ile donatılmıştır. Bir B hücresi, BCR’siyle eşleşen bir antijenle karşılaştığında, antijene bağlanarak B hücresinin aktive olması ve çoğalması için sinyal verir.
- Aktivasyonun ardından B hücreleri plazma hücrelerine veya bellek B hücrelerine farklılaşır:
- Plazma Hücreleri: Bunlar antikor üreten fabrikalardır ve karşılaşılan antijene özgü büyük miktarlarda antikor (immünoglobülin) salgılarlar. Antikorlar kanda ve lenfte dolaşarak antijenlere bağlanır ve onları diğer bağışıklık hücreleri tarafından yok edilmek üzere işaretler.
- Hafıza B Hücreleri: Bu hücreler ilk enfeksiyondan uzun süre sonra da varlığını sürdürür ve aynı antijenle tekrar karşılaşıldığında hızlı ve güçlü yanıtlar verir. Bu yetenek, immünolojik hafızanın ve aşı etkinliğinin temelini oluşturur.
Antikor Üretimi ve Antijen Sunumu:
- B hücreleri, spesifik antijenlere bağlanabilen Y şekilli proteinler olan antikorları üretir. Antikorlar bağlandıktan sonra patojenleri yok edilmek üzere işaretler veya aktivitelerini doğrudan nötralize eder.
- B hücreleri ayrıca yüzeylerindeki antijen parçalarını işleyip göstererek ve bunları T hücrelerine sunarak antijen sunan hücreler (APC’ler) olarak da hareket edebilir. Bu etkileşim, patojenlere karşı daha geniş ve daha etkili bir savunmayı koordine ederek adaptif bağışıklık tepkisini güçlendirir.
Bağışıklık Sistemine Temel Katkılar
- Hümoral Bağışıklık: B hücreleri, antikorlar da dahil olmak üzere vücut sıvılarında bulunan maddeleri içeren bağışıklık yönü olan *humoral bağışıklığın* merkezidir. Bu bağışıklık, esas olarak T hücrelerini içeren hücre aracılı bağışıklıktan farklıdır.
- Özgünlük ve Uyarlanabilirlik: Lenfoid foliküllerde *somatik hipermutasyon* ve afinite olgunlaşması olarak bilinen bir süreç sayesinde, B hücreleri spesifik antijenleri tanıma yeteneklerini geliştirir. Bu adaptasyon süreci, bir bağışıklık yanıtı sırasında üretilen antikorların patojene son derece spesifik olmasını sağlar.
- Türler Arası Alaka: Fabricius bursası kuşlara özgü olsa da, B hücresi gelişimi, antijen tanıma ve antikor üretimi ilkeleri insanlar da dahil olmak üzere tüm omurgalılar için geçerlidir. Kuşlarda B hücrelerinin incelenmesi, immünoloji için geniş çapta geçerli olan adaptif bağışıklık konusunda önemli bilgiler sağlamıştır.
B Hücrelerinin İmmünolojik Rolünün Özeti
B-lenfositler, patojenleri tanıma, antikor üretme ve immünolojik hafızayı koruma konularında uzmanlaşmış adaptif bağışıklık sisteminin temel taşıdır. Vücudu çeşitli patojenlere karşı savunmak ve hafıza hücreleri aracılığıyla uzun vadeli bağışıklığı desteklemek için gerekli olan oldukça spesifik bir bağışıklık yanıtı mekanizmasını temsil ederler. Fabricius bursasından gelen tarihsel isimlendirme, immünoloji araştırmalarının benzersiz kökenlerini ve karşılaştırmalı çalışmaların insan bağışıklığını anlamadaki önemini vurgulamaktadır.
Keşif
B-lenfositlerin** (B hücreleri) keşfi ve anlaşılması, immünolojide kayda değer atılımlarla zaman içinde gelişmiştir. İşte B hücresi araştırmalarındaki önemli dönüm noktalarının akıcı bir anlatımı:
1. Kuş İmmünolojisindeki Kökenler ve Fabricius’un Bursa’sı (1950’ler)
B hücrelerinin keşfi, immünologların kloak yakınında *bursa of Fabricius* adı verilen bir organı gözlemledikleri tavuklar üzerinde yapılan çalışmalarla başladı. Adını İtalyan anatomist Hieronymus Fabricius’tan alan bu yapının, kuşlarda bağışıklık gelişiminde merkezi bir rol oynadığı tespit edildi.
İmmünologlar bursanın çıkarılmasının, daha sonra B-lenfositleri olarak tanımlanan bazı bağışıklık hücrelerinin oluşumunu engellediğini keşfettiler. Bu gözlem B hücresi araştırmalarının başlangıcını oluşturmuş, bilim insanları bursanın kuşlarda antikor üretimi için çok önemli olduğunu fark etmiştir. B-lenfositlerdeki “B” bu organı ifade eder ve bu adlandırma daha sonra B hücrelerinin kemik iliğinde geliştiği insanlara kadar uzanacaktır.
2. B Hücrelerinin Tanımlanması ve Antikor Üretimindeki Rolleri (1960’lar)
Kuşlar üzerinde yapılan çalışmalara dayanarak immünologlar memelilerde antikor üreten hücreleri incelemeye başladılar. Bu hücrelerin bursa yerine kemik iliğinde olgunlaştığını ve enfeksiyonlarla savaşan antikorların üretilmesinden sorumlu olduğunu buldular.
B hücrelerinin *humoral bağışıklığın* (bağışıklığın vücut sıvılarındaki antikorları içeren yönü) merkezinde olduğunun keşfi immünolojiyi dönüştürdü. B hücreleri, son derece spesifik antikorlar üretme ve geçmiş enfeksiyonların hafızasını tutarak uzun süreli bağışıklık sağlama yetenekleriyle tanındı.
3. Klonal Seçilim Teorisi (1957)
İmmünolog *Frank Macfarlane Burnet*, bağışıklık tepkisi anlayışını yeniden tanımlayacak bir kavram olan *klonal seleksiyon teorisini* önerdi. Her B hücresinin tek bir antijene özgü benzersiz reseptörler taşıdığını ve bu antijenle karşılaştığında hücrenin çoğalarak hedeflenen yanıtı verebilecek bir hücre “klonu” ürettiğini öne sürdü.
Bu teori, bağışıklık sisteminin spesifik patojenleri nasıl hedefleyebileceğini açıklamış ve adaptif bağışıklığın anlaşılması için temel oluşturmuştur. Klonal seçilim teorisi, B hücrelerinin antikor üreten plazma hücrelerine ve gelecekteki enfeksiyonlara hızlı yanıt vermek için vücutta kalan hafıza B hücrelerine nasıl farklılaştığına dair içgörü sağlamıştır.
4. B Hücresi Reseptörlerinin Keşfi (1970’ler)
Araştırmacılar, B hücrelerinin yüzeyindeki *B hücre reseptörlerini (BCR’ler)* keşfederek, bu hücrelerin spesifik antijenleri doğrudan tanımasını ve bunlara bağlanmasını sağladı. BCR’ler son derece spesifiktir ve her B hücresi bir antijen için benzersiz bir reseptör ifade eder.
BCR’lerin tanımlanması, B hücrelerinin patojenleri nasıl tanıdığının ve bunlara nasıl yanıt verdiğinin anlaşılmasını sağlamıştır. BCR’ler patojen yüzeyindeki antijenleri bağlayarak B hücresine aktive olması ve farklılaşması için sinyal gönderir. Bu keşif, her B hücresinin benzersiz bir patojeni hedef aldığı adaptif bağışıklık yanıtının özgüllüğünü vurgulamıştır.
5. Somatik Hipermutasyon ve Afinite Olgunlaşmasını Anlamak (1980’ler)
1980’lerde bilim insanları *somatik hipermutasyon* ve afinite olgunlaşması süreçlerini ortaya çıkararak B hücrelerinin antikor özgüllüklerini artırmalarını sağladı. Bir B hücresi aktive edildiğinde, DNA’sı hedeflenen mutasyonlara uğrayarak antikorun spesifik antijenine uyumunu iyileştirir.
Bu keşifler, antikorların patojenleri tanıma ve etkisiz hale getirme yeteneklerini geliştirerek zaman içinde nasıl daha etkili hale geldiklerini açıklamıştır. Somatik hipermutasyon ve afinite olgunlaşması, B hücrelerinin bir seçilim sürecinden geçerek enfeksiyonlarla savaşmak için gerekli olan yüksek afiniteli antikorlarla sonuçlandığı lenf düğümlerindeki *germinal merkezlerde* gerçekleşir.
6. Otoimmünitede B Hücrelerinin Rolü (1990’lar)
1990’larda yapılan araştırmalar, B hücrelerinin bazen yanlışlıkla vücudun kendi dokularına saldırarak otoimmün hastalıklara yol açabileceğini ortaya koydu. Lupus ve romatoid artrit gibi hastalıklar, kendi antijenlerine karşı antikor üreten işlevsiz B hücreleriyle ilişkilendirildi.
Bu buluş, B hücrelerinin hem koruyucu hem de patolojik bağışıklık tepkilerinde rol oynadığını göstererek B hücrelerinin anlaşılmasını genişletti. B hücreleri ve otoimmünite arasındaki bağlantı, otoimmün hastalıkları tedavi etmek için spesifik B hücresi popülasyonlarını baskılayan veya düzenleyen hedefe yönelik tedavilere yönelik araştırmaları teşvik etmiştir.
7. Terapötik Gelişmeler: Monoklonal Antikorlar ve B Hücresi Hedefli Tedaviler (2000’ler)
2000’li yılların başında *monoklonal antikor tedavilerinin* geliştirilmesi, tedavi için B hücrelerinin hedeflenmesinde bir dönüm noktası olmuştur. Rituximab** gibi ilaçlar B hücrelerini seçici olarak hedefleyecek şekilde tasarlandı ve otoimmün hastalıklar ve belirli kanser türleri için tedavilere yol açtı.
Monoklonal antikor tedavileri, B hücresi odaklı tedaviler için yeni olanaklar yarattı. B hücresi aktivitesini seçici olarak tüketerek veya modüle ederek, bu tedaviler lenfoma ve romatoid artrit gibi hastalıklar için etkili tedaviler sundu ve B hücrelerini immünoterapide önemli bir hedef haline getirdi.
8. CAR-T Hücre Tedavisinin Ortaya Çıkışı (2010’lar)
2010’larda, *kimerik antijen reseptörü T-hücresi (CAR-T) tedavisi*, B hücresi malignitelerini, özellikle de B hücresi lösemi ve lenfoma gibi kanserleri hedef alan yenilikçi bir yaklaşım olarak ortaya çıktı. CAR-T terapisi, hastanın kendi T hücrelerinin belirli B hücresi belirteçlerini hedef alacak şekilde mühendisliğini içerir.
CAR-T terapisi, kişiselleştirilmiş tıpta yeni bir sınırı temsil etmekte ve aksi takdirde zorlu kanserleri tedavi etmek için hücresel mühendisliği immünoloji ile birleştirmektedir. Terapötik hedefler olarak B hücresi belirteçlerinin önemini vurgulamakta ve bağışıklık temelli tedavilerdeki ilerlemelere örnek teşkil etmektedir.
9. B Hücresi Hafızası ve Aşılama Üzerine Görüşler (2020’ler)
Son araştırmalar, geçmiş enfeksiyonları hatırlayarak ve yeniden maruz kalındığında daha güçlü yanıt vererek uzun vadeli bağışıklık sağlayan *hafıza B hücrelerini* anlamaya odaklanmıştır. COVID-19 üzerine yapılan çalışmalar, hafıza B hücrelerinin enfeksiyon veya aşılamanın ardından kalıcı bağışıklığa nasıl katkıda bulunduğunu vurgulamıştır.
B hücresi hafıza araştırmalarındaki ilerlemeler aşı geliştirmeyi güçlendirmiş, hafıza B hücreleri sağlam ve uzun süreli bağışıklık oluşturmada önemli bir rol oynamıştır. Bu araştırmadan elde edilen bilgiler, özellikle yeni ortaya çıkan bulaşıcı hastalıklara karşı güçlü ve kalıcı bağışıklık tepkileri ortaya çıkaran aşıların tasarlanmasında uygulanmaktadır.
İleri Okuma
- Owen, J. J. T., & Cooper, M. D. (1975). Development of the immune system in the embryo. Nature, 258(5534), 589–594.
- Yancopoulos, G. D., Blackwell, T. K., Suh, H., Hood, L., & Alt, F. W. (1986). Introduced T-cell receptor variable region gene segments in normal and mutated immunoglobulin genes. Nature, 319(6055), 846–848.
- Berek, C., & Milstein, C. (1987). Mutation drift and repertoire shift in the maturation of the immune response. Immunological Reviews, 96(1), 23–41.
- Janeway, C. A., & Travers, P. (2001). Immunobiology: The Immune System in Health and Disease. New York: Garland Science.
- Cooper, M. D., & Alder, M. N. (2006). The evolution of adaptive immune systems. Cell, 124(4), 815–822.