Sinonim: İnsan bağışıklık yetmezliği virüsü.
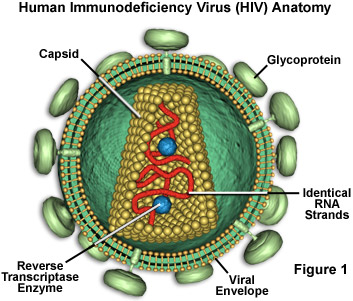
- Genomu tek zincirli pozitif polarlı RNA’dır. (+)ssRNA
- Primer virüs enfeksiyonu, virüse karşı hayat boyunca direnç sağlar.
- Hastalığın bulaşıcılığı sperm sıvısı ve vajinal sekresyon, kanla, anne sütü ve diğer vücut sıvıları ile mümkündür.
- Hastalığın bulaşma yolu; korunmasız cinsel ilişki, damar yoluyla alınan uyuşturucularda ortak kullanılan iğneler, nosokomial v.s.
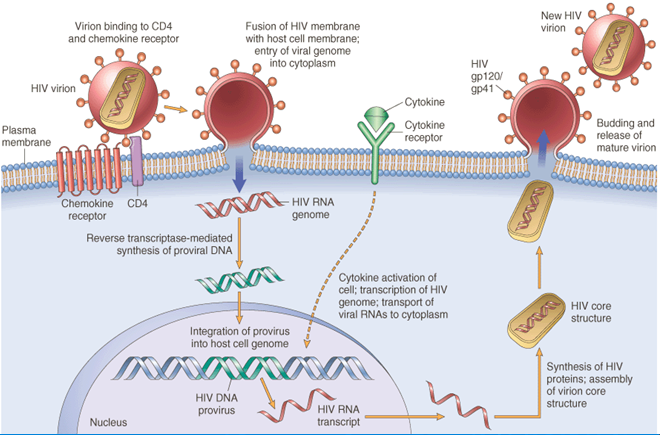
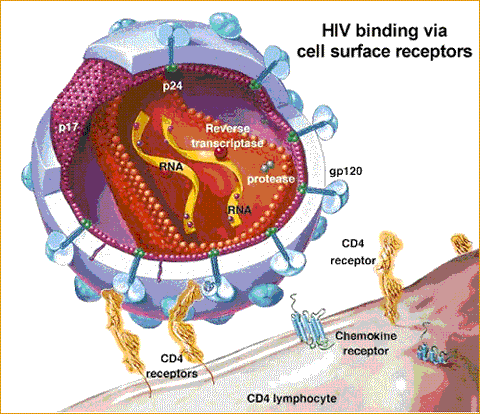
- T-yardımcı hücreleri ve monositlerin yüzeyünde bulunan cd4 rezeptörüne bağlanır.
İçindekiler
Temel bilgiler
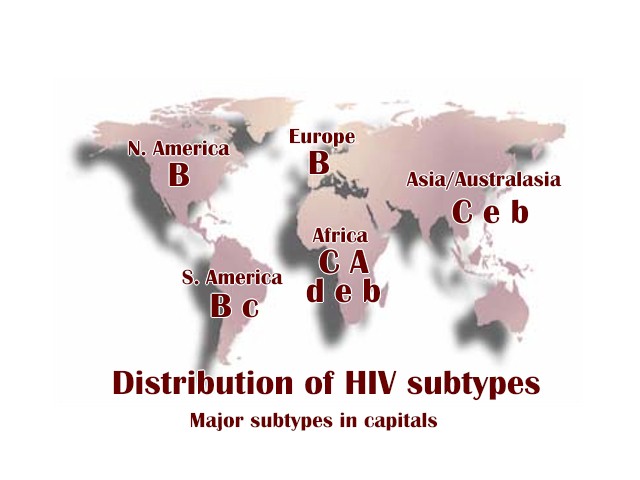
Şimdiye kadar iki tip HI virüsü bilinmektedir; M (majör), N (yeni) ve O (dışarda) alt tiplerine sahip HIV-1 (alt tip 0 dahil) ve esasen Batı Afrika’da endemik olan ve HIV-2 daha düşük bir patojenite. HIV-1 hem küresel hem de Almanya’da HIV-2’den önemli ölçüde daha sık görülür. Bu nedenle, farmakolojik araştırmanın odak noktası bu virüs varyantıdır. M alt tipi, dünya çapında HIV-1 arasında en yaygın olanıdır.
HI virüsü, en çok incelenen ve en çok araştırılan virüstür.

Tarih
Çoğu kaynak, HI virüsünün geçmişi hakkında tutarsız bir şekilde rapor veriyor.
En yaygın kabul gören doktrin, virüsün 20. yüzyılın ilk yarısında primatlardan insanlara bulaşmasını içerir. Bu varsayımın nedeni, bu hayvanlarda bulunan virüslere, özellikle de HIV ile enfekte olmuş insanlara benzer semptomlara neden olan SI virüsü (Simian İmmün Yetmezlik Virüsü) ile benzerliktir.
İlk HIV enfeksiyonu vakalarının Afrika’da meydana geldiğine inanılıyor; Oradan, hastalık Haiti’ye ve daha sonra ilk HIV vakalarının 1981’de tanımlandığı ABD’ye kadar takip edilebilir. Avrupa’da ilk enfeksiyonlar 1982’de rapor edildi. Geriye dönük olarak incelenen kan örneklerinde, Kongo’da 1959’da alınan kan örneklerinde HIV parçaları bulundu.
Luc Montagnier, ilk kez 1983 yılında HI virüsünü lenfadenopati semptomları olan bir hastadan izole etmeyi başardı; LAV virüsüne (lenfadenopati ile ilişkili virüs) adını verdi. Aynı virüs, halihazırda bilinen lenfotropik retrovirüslere benzerliğinden dolayı HTLV III (insan t hücre lenfotropik virüsü) adını veren Robert Gallo tarafından aylar sonra tekrar izole edildi. Patojenin ilk tanımı konusunda iki araştırmacı arasında, ancak Paris’teki ortak bir konferansla çözülebilecek bir tartışma çıktı.
HIV’e karşı ilk test seçenekleri 1985’te dolaşıma girdi; kandaki virüse özgü antikorların saptanmasına dayanıyorlardı. Bu, kan ürünlerini virüs kontaminasyonu açısından test etmeyi mümkün kıldı.
Virüsün T hücreleri ve makrofajların CD4 reseptörüne bağlanması aynı yıl gösterildi. 1986’da tip II HIV keşfedildi ve ilk yaşam uzatan ilaç olan AZT piyasaya sürüldü.
Çeşitli antivirallerle kombinasyon tedavisi 1996’dan beri AIDS tedavisinde standart olmuştur.

Epidemiyoloji
- 2002’de 42 milyon kişinin yaşadığı HI virüsünün keşfedilmesinden bu yana dünya çapında yaklaşık 60 milyon kişi enfekte oldu. Her yıl yaklaşık 1.8 milyon insana virüs bulaşmaktadır, bunların 160.000’i çocuktur. Almanya’da her yıl yaklaşık 2000 kişinin yeni HIV ile enfekte olduğu varsayılmaktadır.
- Afrika ve Güneydoğu Asya’nın büyük bir kısmı yüksek riskli bölgeler olarak kabul edilmektedir; bu bölgelerdeki bazı ülkelerde nüfusun% 30 ila% 50’si enfekte kabul edilir.
Mikrobiyoloji
Virüsün varlığı
HI virüsü, insan organizmasındaki çoğu vücut sıvısında tespit edilebilir. Virüs, kan ve lenf dışında tükürükte, vajinal sekresyonlarda, ejakülatta ve anne sütünde de bulunur.
HIV virüsü muhtemelen plasentayı geçmez, ancak yeni doğan çocuğa doğum sürecinde kan teması yoluyla bulaşabilir.
Sınıflandırma
- HIV, Retroviridae ailesinin bir parçası olan Lentivirus cinsinin bir üyesidir. Lentivirüslerin ortak birçok morfolojisi ve biyolojik özelliği vardır. Birçok türe, uzun bir kuluçka dönemi olan kronik hastalıklarla karakteristiktir.
- Lentivirüsler, tek iplikçikli, pozitif anlamda zarflı RNA virüsleri olarak bulaşır. Hedef hücreye girildikten sonra viral RNA genomu, virüs partikülündeki viral genom ile birlikte taşınan viral olarak kodlanmış bir enzim olan ters transkriptaz tarafından çift sarmallı DNA’ya dönüştürülür (ters kopyalanır).
- Sonuçta elde edilen viral DNA daha sonra hücre çekirdeğine alınır ve viral olarak kodlanmış bir enzim, integraz ve konakçı ortak faktörler tarafından hücresel DNA’ya entegre edilir.
- Entegre olduktan sonra, virüs gizli hale gelebilir ve virüsün ve konakçı hücresinin, bağışıklık sistemi tarafından tespit edilmesini, belirsiz bir süre boyunca önleyebilmesini sağlar.
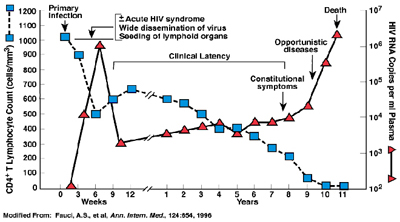
- HIV virüsü, birincil enfeksiyondan sonra on yıla kadar insan vücudunda uykuda kalabilir; Bu süre zarfında virüs semptomlara neden olmaz. Alternatif olarak, entegre viral DNA kopyalanabilir ve konakçı hücre kaynakları kullanılarak yeni RNA genomları ve viral proteinler üretilir ve bunlar, replikasyon döngüsünü yeniden başlatacak olan yeni virüs partikülleri olarak paketlenir ve hücreden dışarı atılır.

- İki tip HIV tanımlanmıştır: HIV-1 ve HIV-2. HIV-1 başlangıçta keşfedilen ve hem lenfadenopatiye bağlı virüs (LAV) hem de insan T-lenfotropik virüs 3 (HTLV-III) olarak adlandırılan virüstür.
- HIV-1, HIV-2’den daha virülan ve daha enfektiftir ve küresel olarak HIV enfeksiyonlarının çoğunun nedenidir. Nispeten zayıf bulaşma kapasitesi nedeniyle HIV-2 büyük ölçüde Batı Afrika ile sınırlıdır.

CDC sınıflandırmasına göre sınıflandırma
- (CDC = Hastalık Kontrol ve Önleme Merkezleri)
- HIV enfeksiyonu, üç klinik ve laboratuvar kategorisine ayrılabilir.
- Kategori A:
- Grip benzeri semptomlarla akut ilk HIV enfeksiyonu
- Enfeksiyonların %40-80’i akut enfeksiyondur.
- Kuluçka süresi; 1-4 haftadır.
- Asemptomatik latent HIV enfeksiyonu ± lenfadenopati sendromu
- Grip benzeri semptomlarla akut ilk HIV enfeksiyonu
- Kategori B (henüz AIDS tanımına girmeyen semptomlar veya komorbiditeler):
- Ateş (38,5 ° C)
- İshal (dört haftadan uzun)
- Oral pamukçuk
- Oral tüylü lökoplaki (EBV enfeksiyonu nedeniyle)
- ITP
- Listeriyoz
- Tekrarlayan herpes zoster
- Periferik nöropati
- Kategori C (açık AIDS):
- Tükenme sendromu
- Demanslı HIV ensefalopatisi
- Fırsatçı enfeksiyonlar (ör. PjP, CMV retinitis, Toxoplasma ensefalitis, tüberküloz, sistemik kandidiyazis, kriptokokoz, progresif multifokal lökoensefalopati)
- kötü huylu hastalıklar (ör. Kaposi sarkomu, Burkitt lenfoma gibi NHL, servikal karsinom)
- Laboratuvar kimyası açısından, CDC ayrıca CD4 pozitif lenfositlerin sayısına göre üç kategoriyi de ayırt eder:
- Kategori 1: ≥ 500 CD4 lenfosit / μl
- Kategori 2: 200 – 499 CD4 lenfosit / μl
- Kategori 3: 200 CD4 lenfosit / ul
Patogenez

HIV enfeksiyonu
HIV enfeksiyonu dünya çapında en yaygın hastalıklardan biri haline geldi ve virüsün neden olduğu AIDS, ölüm nedeni olarak en yaygın ölüm nedenleri listesinde dördüncü sırada yer alıyor.
Virüs bulaşma yolları
- HIV, havaya maruz kalma ve dezenfektanlara karşı çok hassastır, bu nedenle damlacık veya smear enfeksiyonu yoluyla bulaşma neredeyse imkansızdır.
- Hepsinden önemlisi, vücut sıvılarıyla, özellikle kan ve genital salgılar ile doğrudan temas, virüsün emilmesine ve dolayısıyla bir HIV enfeksiyonuna yol açar (ancak istatistiksel olarak sadece nadir durumlarda).
- Tipik bulaşma yolları arasında cinsel ilişki, enfekte kanüllerin ve tıbbi cihazların kullanılması, kan ürünlerinin damardan verilmesi ve perinatal geçiş yer alır.
Klinik
- Genellikle doğumda asemptomatik, lenfadenopati, gelişme geriliği, tekrarlayan ishal veya yaşamın ilk aylarında solunum yolu enfeksiyonları.
- Konjenital HIV enfeksiyonu çoğunlukla perinatal bulaşır
- Yenidoğanda HIV antikorlarının tespiti, antikorlar anneden ödünç alınabileceğinden, HIV enfeksiyonunun kanıtı değildir.
- Konjenital HIV enfeksiyonu çoğunlukla perinatal bulaşır
Teşhis
- Direk virüsün teşhisi;
- PCR; Enfeksiyondan en geç 2 hafta sonra HIV Rna’ını tespit eder.
- Antijen-ELISA; çoğunlukla antikor-ELISA ile kombinasyon yapılır.
- Seroloji;
- Antikor-ELISA; Enfeksiyondan sonra en geç 12 hafta sonra anitkor üretimini tespit eder. Antikorları önceden de tespit edilebilir. Yalnış pozitif sonuçlar mümkündür. Bu sebeple testin sonucunu PCR ve Westernblot ile onaylatmak gereklidir.
- Westernblot; Belirli viral kısımlara karşı yapılan spesifik antikor muayenesidir.
Tedavi
(HAART= highly active antiretroviral therapy)
- Viral enzimleri engelleme;
- Ters transkriptaz engelleyici,
- Proteaz engelleyici,
- İntegraz engelleyici,
- Giriş(Entry) inhibitörleri,
- Tedavinin amacı AIDS’in ortaya çıkmasını engellemektir. HIV virüsünün devamlı yok etmek için günümüzdeki tedavi seçenekleri yeterli değildir.
HIV tedavisi nedir?
HIV tedavisi (antiretroviral tedavi veya ART), bir sağlık hizmeti sağlayıcısı tarafından reçete edildiği şekilde ilaç almayı içerir. HIV tedavisi vücudunuzdaki HIV miktarını azaltır ve sağlıklı kalmanıza yardımcı olur.
HIV’in tedavisi yoktur, ancak HIV tedavisi ile kontrol altına alabilirsiniz.
Çoğu insan virüsü altı ay içinde kontrol altına alabilir.
HIV tedavisi cinsel yolla bulaşan diğer hastalıkların bulaşmasını engellemez.
HIV tedavisi yan etkilere neden olur mu?
HIV tedavisi bazı kişilerde yan etkilere neden olabilir. Ancak herkes yan etkilerle karşılaşmaz. En yaygın yan etkiler şunlardır
- Mide bulantısı ve kusma
- İshal
- Uyku güçlüğü
- Ağız kuruluğu
- Baş ağrısı
- Döküntü
- Baş dönmesi
- Yorgunluk
- Enjeksiyon bölgesinde geçici ağrı (iğneler için)
- HIV tedaviniz sizi hasta ediyorsa sağlık uzmanınızla konuşun. Sağlık uzmanınız yan etkileri yönetmeye yardımcı olmak için ek ilaçlar reçete edebilir veya HIV tedavi planınızı değiştirebilir.