Sinonim: multiple Sklerose (MS), Encephalomyelitis disseminata (ED)
- Birden çok plak/sertleşme manasına gelir. (bkz: multipel) (bkz: skleroz)
- 1868 yılında Fransız nörolog Jean-Martin Charcot (1825–1893) tarafından farklı bir hastalık olduğunun farkına varılmıştır. Hastalarda gözlemlendiği belirtiler ve patoloji çalışmaları neticesinde “sclerose en plaques” diye tanımlamıştır. Paristeki yoksullar hastanesi olan La Salpetriere’ye bir ziyaretinde, bazı hastaların ona yan baktıkları zaman nistagmus geçirdiğini, ellerini uzattığında ise Tremor ve konuşmada vurgu farklılığı olduğunu gözlemledi. Daha sonra bu üçlü kombinasyon Charcot trias olarak adlandırıldı.

Epidemiyoloji
- İnsidans 2-7/100.000
- Prevalans 30-60/100.000,
- Ataklarla seyreden MS tipinde, kadınların erkeklere oranla iki katı kadar hasta olduğu tespit edilmiştir.
- 20-40 yaş arasında daha sık gözlemlenir. 45. yaştan itibaren yeni hastalananların sayısı azalır. Üst sınırın 55-60 olduğu düşünülüyor.
- İlk atak genellikle 30 yaşına gelene kadar gözlemlenlenir.
- Ailede hastalığın olması durumunda, genetik aktarımın mümkün olduğu düşünülür.
- Beyaz ırkta, özellikle kuzey yarım kürede ekvator çizgisinden uzaklaştıkça artar.
Etiyoloji
- İnsan lökosit antijeni HLA DR2 ile bağlantılı olduğu düşünülmektedir.
- Oto aktifleşmiş T hücrelerinin Kan-beyin bariyerini geçerek antijen prezente etmesiyle, astrosit ve mikroglia hücreleri aktifleşir. İltihabı teşvik edici Sitokinlerin üretilmesiyle, TNF ve Interferon gamma gibi, miyelin kılıfı başta olmak üzere sinir aksonlarında hasar oluşur.
- Merkezi sinir sistemini etkileyen bu hahstalık, göz sinirleri, corpus callosum, beyin sapı, beyincik, beyincik sapı, piramidal yol, IV. Ventrikülü etkiler.

Patogenez:
- Muhtemelen çok faktörlü eğilim ve tetikleyici faktörlerde, miyelin kılıflarının antijenlerine karşı T-lenfosit aracılı otoimmün inflamatuar reaksiyon:
- genetik faktörler,
- virüsler (özellikle EBV) ve diğer patojenler
- çevresel etkiler.
Patoloji:
- Makroskobik olarak gri-beyaz, nokta şekilli, SSS boyunca dağılmış (özellikle yan ventriküller alanında birleşen), farklı boyutlarda ve kaba kıvamda (skleroz) perivenöz odaklar
- Histolojik olarak yoğun, lenfositik infiltratlar ve müteakip gliotik skarlaşma ile.
Klinik
Belirtiler
Lezyonların yerine bağlı olarak beyin ve omurga semptomları.
- Göz hareketinde azalmış görme ve ağrı ile nevrit nervi optici (yaklaşık % 30), genellikle ilk tezahür, (retrobulber nevrit)
- Göz motilite bozuklukları (örn. Çift görme, internükleer oftalmopleji)
- Duyusal hassasiyet bozuklukları
- Spastik parezi (mono-, para- veya hemiparezi)
- Serebellar semptomlar, ör. Nistagmus, kasıtlı titreme, dizartri, Ataksi
- Beyin sapı semptomları (Bulbar), ör. Göz kas felci, bakış felci, dizartri, yutma güçlüğü
- Yorgunluk (kronik yorgunluk sendromu): en yaygın semptom, etkilenen hastaların % 60-90’ı, artan tükenebilirlik
- depresyon
- Bilişsel bozukluklar, ör. Konsantrasyon bozuklukları
- Parapleji, mesane boşaltma bozukluğu, rektal bozukluk gibi omurga semptomları, sıklıkla pnömoni, basınç ülseri, tromboz, idrar yolu enfeksiyonu gibi komplikasyonlarla
- Çoğunlukla erişkinlerde monosemptomatik, çoğunlukla çocuklarda polisemptomatiktir.

Seyir formları
- CIS (klinik olarak izole sendrom): ilk MS-tipik klinik atağı, MS teşhisi için revize McDonald kriterlerini karşılamaz
- RRMS (tekrarlayan remisyon multipl skleroz)
- Genellikle 6-8 hafta içinde semptomların tamamen veya eksik çözümlenmesi ile tekrarlayan-düzelme
- Relapslar arasında hastalık ilerlemesi yok
- Yetişkinlerde yaklaşık% 80-90 birincil seyir tipi
- Çocuklarda ise % 95 oranında daha yüksek başlangıç atak sıklığı ve neredeyse her zaman tam iyileşme ile
- SPMS (sekonder progresif MS): yıllar süren nükseden formdan sonra kronik progresif MS
- PPMS (birincil aşamalı MS)
- Relaps görülmeden en az 6 ay boyunca semptomlarda sürekli artış
- Yetişkin hastaların yaklaşık% 10-15’inde.
Nöropsikiyatrik Yönler
Hastaları etkileyen birkaç geniş zihinsel semptom grubu vardır.
MS ile. Bunlar şunları içerir:
- Yorgunluk
- Psikolojik bozukluklar
- Duygusal belirtiler
- Kognitif bozukluk
Yorgunluk
- Yorgunluk, MS olarak tüm demiyelinizan bozuklukları olan hastaların en sık görülen semptomlarından biridir. Ayrıca bu hastaların yaşadığı engelliliğe ve düşük yaşam kalitesine önemli ölçüde katkıda bulunur. MS yorgunluğu kapsamlı bir şekilde tanımlanmıştır. Fiziksel yorgunluk olarak adlandırılır ve özellikle MS’te iyi tanımlanır. Yorgunluk derin olabilir ve genellikle hem hastanın fiziksel aktiviteyi daha az yapmasını sağlayan fiziksel yorgunluğu hem de hastanın iş dahil olağan aktivitelerine katılamamasına neden olan zihinsel yorgunluğu içerir. Yorgunluk, MS’in en belirgin ve kalıcı semptomlarından biridir ve neredeyse tüm MS hastalarında ortaya çıktığı ve vakaların yüzde 50’ye varan kısmında tanı anında baskın ve sıklıkla ortaya çıkan semptom olduğu tahmin edilmektedir. MS’teki yorgunluk, gün ilerledikçe daha kötü olduğu için ters bir günlük ritme sahip olabilir, bu nedenle MS’li birçok hasta, günün erken saatlerinde aktivitelerinin çoğunu yapmak için yaşam tarzlarını değiştirir ve daha sonraki günün yorgunluğu ve akşamları sakatlayıcı hale gelir. MS’te yorgunluğun etiyolojisi karmaşıktır ve çok sebeplidir ve aktif bir araştırma alanı olmaya devam etmektedir. Belirlenmiş net bir etiyolojik faktör yoktur, ancak nörolojik ve endokrin faktörler katkıda bulunabilir. Yorgunluğu, komorbid tıbbi bozukluklar, ilişkili depresyon, uyku zorlukları ve MS semptomlarını ve komorbid durumları tedavi etmek için kullanılan ilaçların yan etkileri gibi daha da kötüleştirebilir. Özellikle yorgunluk, yorgunluğun aynı zamanda yaygın bir semptom olduğu eşzamanlı depresyonla ilişkili olabilir ve depresyon tedavisi, çeşitli derecelerde yorgunluk semptomunu hafifletebilir.
Psikolojik bozukluklar
MS hastalarında çok çeşitli psikiyatrik bozukluklar daha yaygındır. Bunların en önemlileri bozukluklar, özellikle depresyondur. MS’li çok sayıda hasta depresyon semptomları bildirir ve birçoğuna majör depresif bozukluk teşhisi konur. Çeşitli araştırmalar, MS hastalarının yüzde 20 ila 50’sinin, hastalıklarının seyri sırasında bir noktada majör depresyona sahip olduğunu bildirmiştir. Nokta yaygınlık oranları yüzde 10 ila 20 kadar yüksek olabilir. Depresyon ve MS arasındaki kesin nedensel ilişki belirsizliğini koruyor ancak G.M. Galeazzi ve meslektaşları bir incelemede şöyle açıklanabilir:
- MS’in prodromal özelliği olarak depresyon
- Tesadüfi fakat bağımsız koşullar olarak depresyon ve MS
- Depresyon ve MS, ortak etiyolojiyle aynı durum olarak
- MS’in kronikliği ve sakatlığına bir tepki olarak depresyon
- MS tedavisinin bir yan etkisi olarak depresyon, özellikle kortikosteroidler ve interferon
- Yukarıdakilerin bir kombinasyonu
MS hastalarında majör depresif sendromun ortaya çıkması, MS ile ilişkili engelliliğe ve hastalık yüküne önemli ölçüde katkıda bulunur. Majör depresif bozukluğun klasik özelliklerinin yanı sıra, duygusal değişkenlik, üzüntü veya depresyon ve güçsüzlük, bozukluğun öne çıkan özellikleri olabilir.
There are limited studies on antidepressant treatment of depressive
syndromes associated with MS, and, in the studies to date, the efficacy of
antidepressants has not been clearly demonstrated. The same applies to the
use of nonpharmacological treatments such as cognitive behavior therapy
(CBT). These studies generally have methodological limitations so that
despite the limited and equivocal research evidence, both antidepressants and CBT are widely used to treat depressive and anxiety disorders in MS. In addition to depression, it has been observed that bipolar affective disorder may occur to a greater degree in patients with MS. This may be a phenomenon secondary to the MS with periods of depression, alternating with periods of emotional dyscontrol or irritability. In addition, in bipolar patients with a rapid-cycling course, the possibility of MS as a coursemodifying factor for the bipolar disorder should be seriously considered. Besides bipolar and unipolar mood disorders, other psychiatric disorders such as anxiety and psychotic disorders may be more common in MS. Suicide may be twice as common in MS patients.
Duygusal belirtiler
Amerikan Nöroloji Akademisi’nin son kanıta dayalı kılavuzları, duygusal semptomları psikiyatrik bozukluklardan farklı bir komorbid sorun olarak tanımlamaktadır. İki geniş kategoriyi tanımlarlar:
- Karmaşık, çok faktörlü bir etiyolojiye sahip depresif ve anksiyete semptomları gibi duygusal semptomlar
- Doğrudan MS hastalığı sürecinden kaynaklanan afektif semptomlar. İkinci semptomlar arasında psudobulber etki, öfori ve ilgisizlik bulunur. Duygusal ve afektif semptomlar aynı anda ortaya çıkabilir ve bu popülasyonda etkililiğe dair iyi kanıtlar bulunan sınırlı terapötik seçenekler vardır.
Kognitif bozukluk
MS hastalarında bilişsel bozukluk yaygındır. MS hastalarının yüzde 50 ila 70’inin uygun bir nöropsikolojik test dizisinde bilişsel bozulma kanıtı gösterdiği tahmin edilmektedir. Diğer psikiyatrik semptomlarda olduğu gibi, bu bilişsel zorluklar ile nörolojik disfonksiyon, MSS lezyonları ve sakatlık derecesi gibi diğer klinik değişkenler arasında açık bir korelasyonu destekleyen kesin olmayan veriler vardır. Bununla birlikte, bilişsel semptomlar, MS hastalarında ortaya çıkan işlev bozukluğuna ve düşük yaşam kalitesine önemli ölçüde katkıda bulunur.
MS’teki bilişsel işlev bozukluğu geniş tabanlı olabilir ve birçok farklı özellik içerebilir. Örneğin, hafıza işlevinin tüm yönleri bozulabilir. Ayrıca, bilgi işleme veya yürütme işlevi gibi üst düzey işlevler de bozulabilir ve bazı MS vakalarında subkortikal demansın kanıtları vardır. Ek olarak, dikkat ve konsantrasyon anormallikleri ortaya çıkabilir ve bunlar büyük ölçüde iş bozukluğuna katkıda bulunabilir. Dil anormallikleri daha az yaygındır, ancak bazı işlev bozuklukları geniş tabanlı nöropsikolojik testlerle belirlenebilir. Son araştırmalar, MS’te en sık görülen belirli bilişsel eksiklikler konusunda artan bir fikir birliği olduğunu göstermektedir. Bunlar arasında bellek eksiklikleri, bilgi işleme hızı, görsel-uzamsal işlev ve yürütme işlevinin bazı yönleri bulunur. Aksine, entelektüel ve dil işlevi nispeten sağlam kalır. MS’teki bilişsel bozukluk çalışmalarının çoğu, doğası gereği kesitseldir. Bilişsel zorluğun boylamsal seyri hakkında sınırlı veri vardır. Ancak genel olarak, bu çalışmalar MS hastasında bilişsel işlevin tüm yönlerinde kademeli bir düşüş olduğunu göstermektedir. MS, ayırıcı tanı söz konusu olduğunda önemli bir zorluk teşkil etmektedir. Tipik klinik, laboratuar ve MRG bulguları ile birlikte, hastalığın nükseden-düzelen genel seyrini yaşayanlarda tanı daha kolay konur. Ancak atipik vakalarda ayırıcı tanı zor olabilir. Bu, özellikle geleneksel klinik kriterlerin uygulanmasının zor olduğu ilk epizod sırasında hastalığın başlangıcında geçerlidir. MS’in ilk atağıyla birlikte bu hastalığı diğer demiyelinizan bozukluklardan ayırmak zordur.
Ayırıcı tanı
Diferansiyelde dikkate alınması gereken çeşitli başka koşullar vardır.
Bunlar şunları içerir:
- Yaygın ensefalomiyelit: Bu tanıya işaret edebilecek faktörler arasında sistemik semptomlar, kortikal disfonksiyon belirtileri ve belki de bilateral optik nevrit bulunur. MR, bu bozukluğun oldukça karakteristik özelliği olabilir ve MS’den ayırt edilmesine yardımcı olabilir.
- Serebral vaskülit: Bunun birçok nedeni vardır. Bunlar, sistemik lupus eritematozus, AIDS, lenfoproliferatif bozukluklar ve Wegener granülomatoz ile ilişkili son derece nadir görülen birincil serebral vasküliti içerir. Çeşitli yardımcı laboratuvar bulguları, bu çeşitli hastalık türlerini ayırt etmeye yardımcı olabilir. Nadir vaskülit formları Behçet hastalığını ve ayrıca MSS sarkoidozunu içerebilir.
- Lökodistrofiler: Bu bozukluklar, değişmemiş adrenolökodistrofi birikimi, yetişkin başlangıç formu, ile karakterizedir. Bu koşullar nadirdir ve genellikle aile öyküsünün varlığı ile tanımlanabilir.
- Kronik yorgunluk sendromu: Daha önce yorgunluğun MS’in en baskın semptomlarından biri olduğu vurgulanmıştı. Fibromiyalji olarak da bilinen kronik yorgunluk sendromu, özellikle fokal nörolojik semptom bulunmazsa, farklılaşma gerektirir. Spesifik nörolojik semptomları ortaya çıkaramamanın yanı sıra, diğer nispeten spesifik olmayan semptomların yanı sıra uyku bozukluğu, miyalji ve artralji gibi fibromiyaljinin diğer ilişkili özelliklerinin varlığı bu teşhisi desteklemektedir.
- Demiyelinizan bozukluklar tanısal bir zorluk oluşturur. Bunlardan en yaygın olanı MS, farklı klinik görünümü ve hastalığın seyri nedeniyle diğer hastalıklardan farklı olmayı gerektirir. Dahası, artık nüks oranlarını ve işlev bozukluğunun derecesini azaltabilecek spesifik tedaviler vardır ve bu nedenle kesin bir teşhis gereklidir. MS, özellikle depresif sendromlar ve semptomlar olmak üzere çeşitli psikiyatrik sorunlarla karşımıza çıkabilir. Birincil psikiyatrik bozukluklarda kullanılan geniş yelpazedeki farmakolojik ve farmakolojik olmayan müdahaleler, MS hastalarında iyi bir etkiyle sıklıkla kullanılırken, psikiyatrik semptomların ve bozuklukların tedavisi için iyi bir kanıt temeli sağlamak için büyük ölçekli, iyi tasarlanmış çalışmalara ihtiyaç vardır. özel müdahale veya psikotropik ajanlar gerektirebilecek bu durumla ilişkili.
Hamilelik
- MS’li kadınlar doğurgan kalır.
- Oral kontraseptifler MS’i etkilemez.
- Kadınlar gebe kalırsa, düşük oranlarında, obstetrik komplikasyonlarda veya fetal malformasyonlarda artış görülmez.
- Hamilelik boyunca, hem ilk MS ataklarının hem de MS alevlenmelerinin oranları önemli ölçüde düşer.
- Aslında, üçüncü trimesterde alevlenme oranı, taban çizgisinin% 70’ine düşer.
- MS alevlenmeleri ortaya çıkarsa gebeliği etkilemez. Doğumdan sonra emziren kadınlar hamilelikle ilgili korumayı artırır. Doğuma gelince, MS hastaları sadece olağan endikasyonlar için sezaryen doğum gerektirir.
- Epidural anestezinin de MS’in seyri üzerinde hiçbir etkisi yoktur.
- Gebelik ve doğum çok az tehdit oluştursa veya hiç tehdit oluşturmasa da, postpartum ilk 3 ayda MS’li annelerin% 20 ila % 30’unda alevlenme görülür.
- Doğum sonrası alevlenmeler, gebe kalmadan önce ortaya çıkan alevlenmelerden daha acizdir. Uzun vadede, ne gebelik ne de parite MS’in seyrini kötüleştirmez.

Teşhis

- Bilgisayarlı tomografi (BT) atrofiyi gösterebilir, geniş demiyelinizasyon alanlarını ortaya çıkarabilir ve MS gibi görünebilen büyük kitle lezyonlarını dışlayabilir. Bununla birlikte, MS teşhisinde faydalı olamayacak kadar duyarsız ve spesifik değildir. MRI – kesinlikle en değerli test – MS plaklarının göstergesi olan demiyelinize alanları kolayca ortaya çıkarabilir. Gözden geçirilmiş McDonald kriterleri, gadolinyumla güçlendirilmiş bir lezyonun veya bölgenin çeşitli bölgelerinde yer alan dokuz T2 ağırlıklı hiperintens MRI lezyonunun kombinasyonlarını gerektirir.

- Beyin, özellikle periventriküler bölgede veya omurilikte, Patognomonik olmasa da, bu hiperintensiteler MS hastalarının % 90’ından fazlasında saptanabilir. MRI, korpus kallozum, periventriküler alan, MLF ve diğer beyin sapı yolları, beyincik, optik sinirler ve omurilik gibi merkezi sinir sisteminin büyük, ağır miyelinli yollarındaki lezyonları kolaylıkla tespit eder. Asemptomatik ve semptomatik lezyonlar gösterebilir. Gadolinyum MS lezyonlarını ortaya çıktıktan sonraki ilk ay içinde güçlendirdiğinden, gadolinyumla güçlendirilmiş MRI yeni ve eski lezyonları ayırt edebilir. Nörologlar, akut semptomların yokluğunda bile yeni MRI lezyonlarının görünümünü aktif hastalığın bir belirteci olarak kabul ederler. MRI, lezyonları göstermenin yanı sıra korpus kallozum ve serebrumun atrofisini ortaya çıkarabilir. Sıklıkla ortaya çıkan vakumda hidrosefali veya hidrosefali iletişim kurmak, serebral atrofiyi ve kompansatuar genişlemiş ventrikülleri yansıtır. Serebral ve korpus kallozum atrofi, kroniklik ve bilişsel bozuklukla ilişkilidir; bununla birlikte, genel lezyon yükü ve daha çok periventriküler beyaz cevher demiyelinasyonu, bilişsel bozuklukla daha yakından ilişkilidir.
- Güvenilirliğine rağmen, MRG yanıltıcı olabilir. Küçük T2 ağırlıklı hiperintensiteler, “tanımlanamayan parlak nesneler” (UBO’lar), MS dışında migren, hipertansif serebrovasküler hastalık ve yaşa bağlı iyi huylu değişiklikler dahil olmak üzere birçok durumda ortaya çıkar. Nörolojik eşlik ettiğinde semptomlar, MRI UBO’lar yanlış tanıya yol açabilir. Başka bir tuzak olarak, MRG, lökodistrofiler gibi MS dışındaki nörolojik hastalıklarda – genellikle çoklu, büyük periventriküler plaklar olmasa da – demiyelinizasyonu ortaya çıkarır.

- Bir MS atağı sırasında rutin CSF analizi genellikle normal (40 mg / 100 ml veya daha az) veya sadece hafif yüksek protein konsantrasyonları ve hafif, spesifik olmayan bir gama globülin yükselmesi (% 9 veya daha fazla) içerir, ancak beyazda artış olmaz. kan hücreleri (WBC’ler). Düşündüren bir özellik, MS hastalarının% 90’ının CSF’sinin aşağıdakilerden oluşan CSF oligoklonal bantları içermesidir.

- Bununla birlikte, oligoklonal bantlar ayrıca lupus, kronik menenjit, sarkoidoz, nörosifiliz, Lyme hastalığı, edinilmiş immün yetmezlik sendromu (AIDS) ve paraneoplastik limbik ensefalit gibi MSS’yi içeren diğer enflamatuar hastalıklarda da mevcuttur. Normalde CSF’de bulunmayan başka bir protein olan miyelin bazik proteini, esasen bir miyelin parçalama ürünüdür. Oligoklonal bantlarda olduğu gibi, miyelin temel proteini birçok iltihaplı MSS hastalığında ortaya çıkar. MS teşhisinde, CSF miyelin temel proteini, CSF oligoklonal bantları.
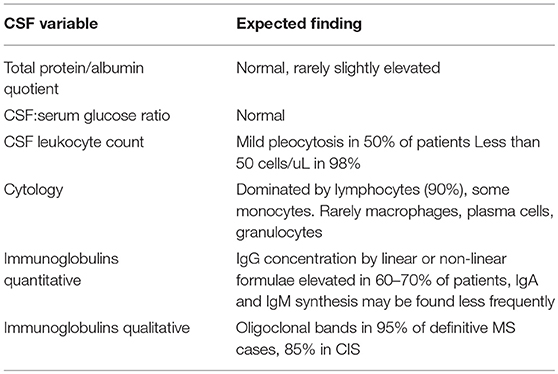
- Rutin elektroensefalogramlar (EEG’ler) tanıya yardımcı olmamakla birlikte, başka bir elektrofizyolojik test, uyarılmış yanıt veya uyarılmış potansiyel test görsel, işitsel veya duyusal yollarda karakteristik kesintileri ortaya çıkarabilir. Uyarılmış potansiyel test, ağır miyelinli olan bu yolların tekrarlayan uyarılmasına dayanır, ve sonra EEG’ler için kullanılanlara benzer kafa derisi elektrotları ile yanıtları tespit etmek. Tepkiler o kadar küçüktür ki, normal beyin elektriksel aktivitesinde ve arka plan “gürültüsünde” kaybolurlar. Uyarılmış testlerde yüzlerce yanıtların % ‘si, ilgisiz elektriksel aktiviteyi ortadan kaldırmak için bilgisayar ortalamalıdır, böylece başka türlü tespit edilemeyen bir kompozit dalga modelini ortaya çıkarır. MS yaralanması elektrofizyolojik iletimi yavaşlatır ve bozar. Yaralanma, uyaran ile kompozit arasındaki süreyi uzatır.
- Son bileşik dalga modelinin anormal şekilde artmış gecikmesi ve distorsiyonu ile yansıtılan yanıt. Uyarılmış yanıt testleri, nörolojik muayenede saptanamayan lezyonların gösterilmesinde özellikle yararlıdır. Örneğin, bir hastanın başvurulabilir kusurları varsa sadece omuriliğe, ancak uyandırılan yanıt testleri subklinik optik sinir hasarını ortaya çıkarırsa, doktor en az iki MSS bölgesinin yaralandığını ve hastalığın uzayda yayıldığını bilirdi. Görsel uyarılmış yanıtlar (VER’ler) görsel yol lezyonlarını ortaya çıkarır. Hasta, bir televizyon ekranında hızla yanıp sönen bir düzene bakar ve bir bilgisayar oksipital korteks üzerinde tespit edilen yanıtların ortalamasını alır. Optik nörit artar, dalga biçimini geciktirir veya bozar. VER’ler, görsel yoldaki bir kesintinin yerini gösterebildikleri için, oküler, kortikal ve psikojenik körlüğü ayırt etmede yardımcı olurlar.

Tedavi
- Diğer MS belirtileri olan veya olmayan MS veya optik nörit atakları için nörologlar genellikle, atakları kısaltan ve muhtemelen artık sakatlığı azaltan metilprednizolon gibi yüksek dozlarda intravenöz steroidler uygular. Son veriler, oral steroidlerin daha az etkili olmayabileceğini, ancak intravenöz steroidlerin şu anda standart olmaya devam ettiğini göstermektedir. Steroid tedavisi potansiyel olarak steroid psikozuna veya diğer ciddi komplikasyonlara yol açabileceği için doktorlar dikkatli bir şekilde steroid tedavisi uygulamalıdır.

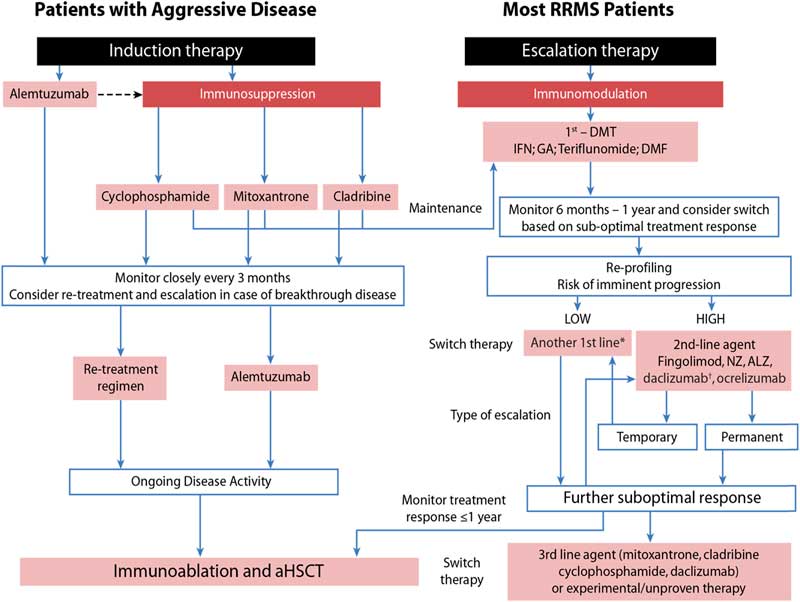
- Nörologlar, hiçbir tedavi olmadığını kabul ederek, “hastalığı değiştiren tedaviler” önermektedir. İmmünomodülasyona dayanan bu strateji, relapsların sıklığını, şiddetini ve rezidüel sakatlığını azaltmaya çalışır. MRI tarafından belirlenen lezyon yükünü ve hastalık aktivitesini azaltır. İmmünomodülatör tedavi genel olarak T hücre lenfositlerinin sayısını azaltmayı veya kan-beyin bariyerini geçme yeteneklerini bozmayı amaçlar. Bazı tedaviler, hastaların intramüsküler beta-interferon-1a (Avonex), subkutan beta-interferon-1a (Rebif), beta-interferon-1b (Betaseron) veya dört benzer amino asitler içeren bir preparat gibi rekombinant insan interferon preparatlarını kendilerine enjekte etmelerini gerektirir; miyelin temel proteini (glatiramer asetat [Copaxone]). Nörologların intravenöz olarak uyguladıkları benzersiz bir immünomodülatör olan Natalizumab (Tysabri), lökositlerin hücre yüzeyindeki moleküllere yönelik hümanize monoklonal antikorlardan oluşur.

- Enflamatuar hücrelerin MSS’ye girmesini sağlar ve böylece yıkıcı potansiyellerini azaltır. Geri çekildiğinde, alternatif tedaviye başlasa bile, daha önce natalizumab alan hastaların yarısı yeni MRI aktivitesi göstermektedir. Böylece, nörologlar natalizumaba mümkün olduğu kadar uzun süre devam ederler. Son zamanlarda, MS’te kullanılmak üzere birkaç oral immünomodülatör onaylanmıştır. Yıllarca süren enjeksiyonlardan hüsrana uğramış hastalar ve iğne fobisi nedeniyle enjekte edilebilir tedaviye direnen hastalar için çekici bir seçenektir. Fingolimod
- MS için onaylanan ilk oral ilaç olan (Gilenya), lenf düğümlerindeki lenfositleri yakalar.
- Teriflunomid (Aubagio), bağışıklık hücresi çoğalmasını inhibe eder.
- Dimetilfumarat (Tecfidera), hücresel bir nöroprotektif ve antiinflamatuar yolu aktive eder.
- Bu seçeneklere rağmen, çoğu nörolog, MS hastasını enjekte edilebilir bir ilaçtan oral bir ilaca, saldırılardan arınmışsa ve gözetim MRI taramalarında yeni aktivite kanıtı yoksa geçirmez. İmmünomodülatörler pahalıdır.
- Örneğin, maliyet etkinliklerini inceleyen popülasyona dayalı bir çalışma, her bir kalitenin yıllık maliyeti 800.000 dolardır. İmmünomodülatörler gebelerde kontrendikedir.
- Neoplazmalar, özellikle lösemiler ve lenfomalar, nadir durumlarda MS hastalarında uzun süreli immünosupresyonu karmaşıklaştırır.
- Natalizumab, lenfositlerin MSS’deki yıkıcı etkilerini köreltirken, benzer şekilde lenfositlerin koruyucu etkilerini bozar. Muhtemelen natalizuma bağlı immünosupresyonun bir sonucu olarak, her 1000 kişiye 1 kişi MS için natalizumab ile 1.5 yıl tedavi gören MS hastalarında başlangıçta progresif multifokal lökoensefalopati (PML) gelişmiştir . Daha sonraki çalışmalar, PML geliştiren MS hastalarının natalizumab tedavisinden önce anti-JC virüsü * antikorlarına sahip olduklarını buldu ve bu da, ilacın yeniden aktive olduğu sakin bir enfeksiyon barındırdıklarını düşündürdü. Nörologlar artık bu antikorlara sahip hastaları natalizumabdan dışlıyor.
- PML ortaya çıkma riski hala düşük göründüğünde, tedavi veya tedavilerini 2 yıldan daha kısa bir süre ile sınırlandırın. PML için sürveyans, yeni oral hastalıkları modifiye edenlerin bazıları olarak daha da önemli bir konu haline geldi. Bazı ajanlar, özellikle fingolimod ve dimetil fumarat da PML ile ilişkilendirilmiştir. Nihayetinde doğrulanmamış olsa da, ilk raporlar MS hastalarında interferonların önceden var olan depresyona neden olduğunu veya şiddetlendirdiğini belirtmiştir. Yine de birçok nörolog, depresyon öyküsü olan hastalara hala interferon reçetelemekten kaçınıyor. (Alfa-interferon, hepatit tedavisi olarak kullanıldığında depresyona yol açabilir.) Yılan zehri, arı özleri ve vitaminlerin megadozları gibi popüler “doğal tedaviler” , bilimsel olarak test edildiğinde etkisiz kalmıştır.
- Nörologlar, altta yatan hastalık seyrini değiştirmeye ek olarak, MS’in birçok bireysel semptomunu da tedavi eder. Örneğin, bir hastanın mesane disfonksiyonunun doğasına bağlı olarak, bethanechol (Urecholine) gibi kolinerjik ilaçlar veya oksibutin (Ditropan) gibi antikolinerjik ilaçlar inkontinansı azaltabilir; ancak ilerlemiş hastalığı olan hastalarda kendi kendine kateterizasyon veya sfinkter baypas gerekebilir. Parezi iyileştirilemese de, aynı derecede engel teşkil edebilen eşlik eden spastisite genellikle baklofen, diazepam, kas gevşetici maddeler veya botulinum toksini enjeksiyonlarına yanıt verir. Resmi egzersiz programları, engelliliği azaltır ve sosyal ilişkileri teşvik eder.
Çiçek Aşıları
- Ciddi bir inflamatuar demiyelinizan reaksiyon, postvaccinal ensefalomyelitis (PVEM), bireylerin küçük bir kısmında karmaşık çiçek hastalığı aşılamasına sahiptir.
- Etkilenen kişiler, birincil aşılamalarını aldıktan 1 ila 2 hafta sonra paraparezi ve diğer MS benzeri semptomlar geliştirir; Ancak bazen PVEM yalnızca yeniden aşılamayı zorlaştırır.
- MS’deki demiyelinizasyon ile karşılaştırıldığında, PVEM’deki demiyelinizasyon daha kapsamlıdır, seyir daha hızlıdır ve ölüm oranı (% 10) çok daha fazladır.
- Bağışıklık sonrası ensefalomiyelit, nadir ve öngörülemeyen olmasına rağmen, ilaç endüstrisine büyük bir sorumluluk riski ve nüfusu kızamık, çocuk felci ve kızamıkçık gibi yaygın bulaşıcı hastalıklara karşı aşılamaya çalışan halk sağlığı görevlileri üzerinde bir yük oluşturmaktadır. PVEM ve dünya çapında çiçek hastalığının neredeyse tamamen ortadan kaldırılması, rutin aşıları durdurdu.
- Yine de doktorlar, askerler ve bazı sağlık personeli gibi çiçek hastalığına maruz kalma riski taşıyan kişileri hala aşılamaktadır. Güvenilir veri bulunmamakla birlikte, nörologlar MS hastalarına çiçek hastalığına karşı aşı yaptırma konusunda tereddüt ediyorlar.
- Öte yandan, çalışmalar MS hastalarının influenza, hepatit B, su çiçeğine ve tetanoza karşı rutin olarak aşılanmasını desteklemektedir. Risk taşırken bu aşılar MS hastalarını bulaşıcı hastalıklara karşı korumak onları ciddi şekilde zayıflatır.
