- Halk arasında Yumurtalık kanseri diye bilinir. (Bkz; over)
- Yüzey epitelinden (koelom) kaynaklanan malign yumurtalık tümörü.
- Spesifik semptomlar olmadığından, yumurtalık kanseri sıklıkla geç teşhis edilir.
- Tümör rezeksiyonu ve kemoterapisi ile tedavi edilir.
- 5 yıllık sağkalım oranı FIGO evre I-II A’da>% 80 ve ileri evrede <% 40’tır.

İçindekiler
Sınıflandırma
Histolojik tabloya göre, farklı yumurtalık kanseri türleri ayırt edilebilir:
- Epitelyal tümörler (% 60-70)
- seröz tümör – en yaygın kötü huylu yumurtalık tümörü (yaklaşık % 50)
- müsinöz tümör
- endometroid tümörü
- hafif hücreli tümör
- küçük hücreli tümör
- Brenner tümörü
- Mezodermal tümör (karsinosarkom, Müller karışık tümör)
- Sınıflandırılamayan tümörler
- Germ hücreli tümörler (yaklaşık % 15-20)
- Teratomlar
- endodermal sinüs hücre tümörü
- Disgerminom
- Gebelik dışı koryonik kanser (NGOC)
- Germ strand stroma tümörleri (yaklaşık % 5-10)
- Fibrom
- Teka hücreli tümör
- Yumurtalık metastazları (yaklaşık % 5)
- Endometriyal kanser
- Meme kanseri
- Gastrointestinal karsinomlar
Epidemiyoloji
Almanya’da her yıl yaklaşık 9.000 yeni vaka kaydedilmektedir. Ölüm oranı yılda 5.500 kadındır. Geç teşhis genellikle yüksek ölüm oranının sebebidir. Çoğu kadında, hastalığın başlangıcı 45 yaşındadır, 60-70’lerde hastalığın zirvesi gözlemlenir.
Etiyoloji
Yumurtalık kanserinin kökeni tam olarak anlaşılamamıştır. % 90’ı düzensiz olarak ortaya çıkar. Bir neden, yumurtlama sırasında yüzey epitelinde kistlerin ve büyüme süreçlerinin oluşabileceği tekrarlanan hasar gibi görünmektedir. Bu nedenle, sık yumurtlama döngüleri yumurtalık kanseri gelişimi için bir risk faktörü iken, uzun vadede yumurtlamayı baskılayan faktörler hastalığa karşı koruma sağlar.
Vakaların yaklaşık% 5’inde genetik bir neden belirlenebilir; BRCA1 ve BRCA2 genlerindeki mutasyonlar en yaygın olanıdır. Bu genler ayrıca meme kanserinin gelişiminde rol oynar.
Risk Faktörleri
- Yaş
- Kısırlık (kısırlık)
- Hiç çocuk doğurmamış olan kadınlar
- İlaçla ovulasyon indüksiyonu (örn. İn vitro fertilizasyonun bir parçası olarak)
- Meme kanseri
- BRCA1 ve / veya BRCA2 tümör baskılayıcı genlerin mutasyonu
- Perimenopozal hormon replasmanı
Koruyucu faktörler
- çoğul gebelikler
- yumurtlama inhibitörlerinin uzun süreli kullanımı
Semptom
Erken dönemdeki hastalar genellikle semptomsuzdur. Herhangi bir belirti genellikle çok belirsizdir. Yumurtalık kanserlerinin % 70’inden fazlası III. Ve IV. Evreye kadar teşhis edilmez. Belirtiler:
- Dışkıda değişiklikler
- Miktürisyon problemleri
- Meteorizm
- Şişkinlik
- Asit
- Adet döngüsü bozuklukları
- Dismenore veya menopoz sonrası kanama
- Kilo kaybı
- Performansta azalma
- Sözde MEIGS sendromu
- Asit ve bağırsak şikayetleri genellikle sadece hastalığın geç dönemlerinde ortaya çıkar. Kaşeksi ve fasiyes yumurtalık (batık yüz) daha sonra eklenir.
Teşhis
- Şu anda etkili bir tarama muayenesi bulunmamaktadır. Karın palpasyonu ile jinekolojik muayene ve rektovajinal muayene sadece ilerlemiş tümörleri tespit edebilir.
- Görüntüleme yöntemleri, öncelikle transvajinal sonografi ve ikinci olarak BT ve MRI olmak üzere öncüdür. Tanı, laparoskopi ve biyopsi ile doğrulanır.
- Sonografi: tümör boyutu 5cm,
- iç yapı: homojen olmayan, kenar konturu: bulanık,
- ekojenite: katı, septa: 3 mm’den geniş,
- duvar yapısı: papiller birikintiler,
- yapı: kistik-katı, serbest sıvı, uzun lokalize, sonra lenfojenik yayılma ve ayrıca periton sıvısı yoluyla,
- Sonografi: tümör boyutu 5cm,

- CA-125, CA 15-3, CA 72-4 veya CA 19-9 gibi yüksek tümör markörleri yumurtalık kanserini gösterebilir, ancak bu tümör için spesifik değildir. İlk teşhis için takip amaçlarından daha az uygundurlar.
Yumurtalık kitleleri için IOTA ultrason kuralları
Yumurtalık kitleleri için Uluslararası Yumurtalık Tümörü Analizi (IOTA) grubu ultrason kuralları, yumurtalık kitlelerini iyi huylu, kötü huylu veya sonuçsuz kitleler olarak sınıflandıran basit bir ultrason bulguları setidir. Bu kurallar klasik over kitlesi olmayan (ör. korpus luteum, endometrioma, dermoid kist) patognomonik görüntüleme özelliklerine sahip kitleler için geçerlidir.
Basit ultrason özellikleri kullanılarak kitleler iyi huylu veya kötü huylu olarak sınıflandırılabilir. Her iki grupta da sınıflandırılamayan yumurtalık kitleleri (yumurtalık kitlelerinin %25’i) ‘sonuçsuz’ olarak sınıflandırılır (iyi ve kötü huylu özelliklerin hiçbiri yoktur veya her ikisi de yoktur) ve yumurtalık görüntüleme uzmanı tarafından daha fazla değerlendirilmesi önerilir.
iyi huylu özellikler
Bir yumurtalık lezyonu bu özelliklerden en az birine sahipse ve malign özelliği yoksa güvenle iyi huylu olarak kabul edilebilir:
- tek gözlü kist
- düz multiloküler tümör 10 cm
- 7 mm çapında katı bileşenler
- akustik gölgelerin varlığı
- algılanabilir Doppler sinyali yok
Kötü huylu özellikler
Bir yumurtalık lezyonu bu özelliklerden en az birine sahipse ve iyi huylu özellikleri yoksa, güvenle malign olarak kabul edilebilir:
- düzensiz katı tümör
- 10 cm çapında düzensiz multiloküler-katı kütle
- ≥4 papiller yapılar
- asit
- yüksek Doppler sinyali (renk puanı 4)
Tedavi ve prognoz; Kurallar uygulanabildiğinde (kütlelerin %75’i), subjektif uzman değerlendirmesine benzer şekilde %90’lık bir duyarlılık ve %95’lik bir özgüllük vardır.

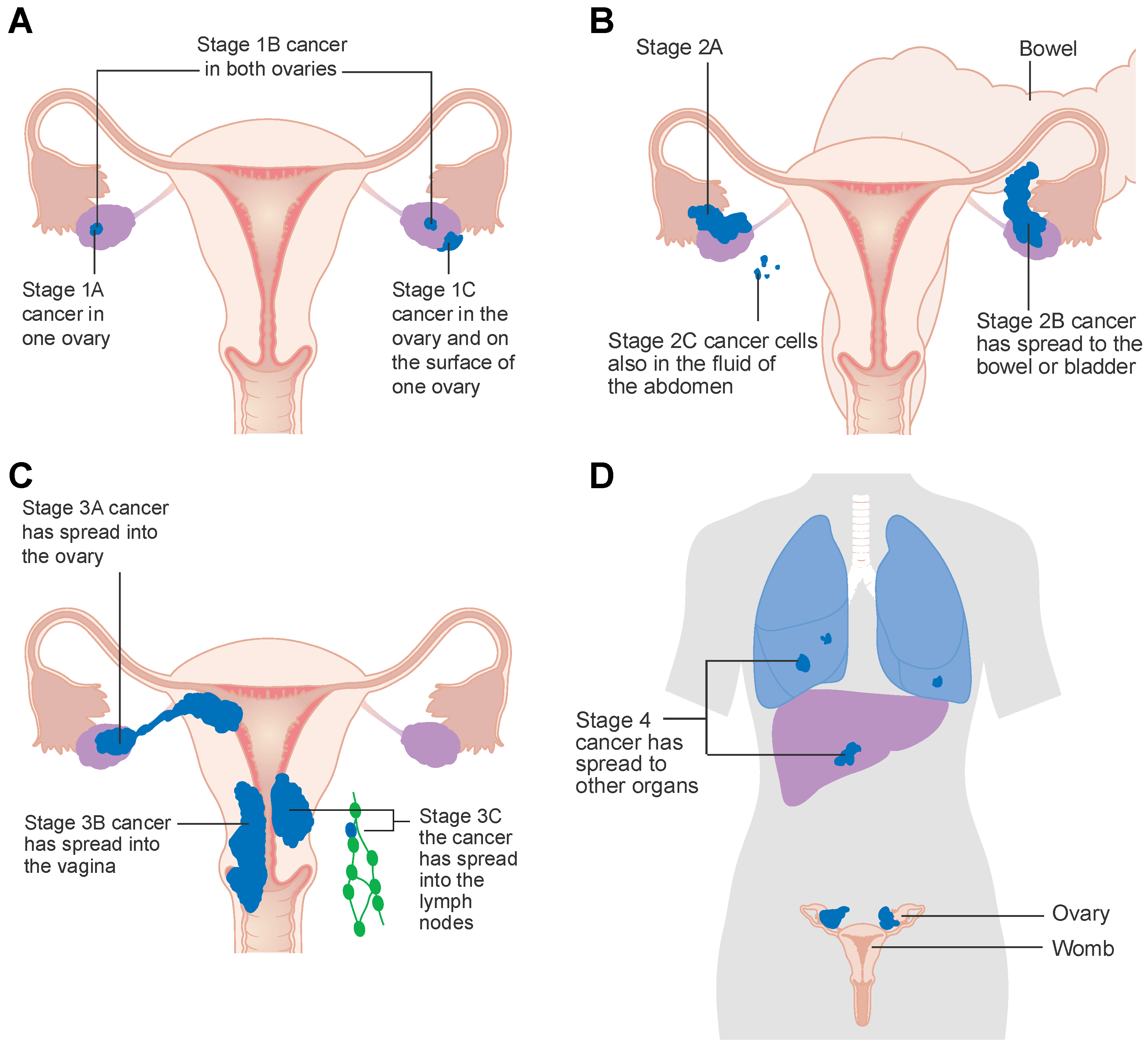
Evreleme
Evreleme, TNM sınıflandırmasına ve FIGO sistemine dayanmaktadır. Bireysel aşamaların her biri alt kategoriler I-III’e ayrılmıştır.
- T1 (FIGO I): yumurtalıklarla sınırlı tümör
- T2 (FIGO II): pelvise yayılmış tümör
- T3 (FIGO III): pelvis ve / veya lenf düğümü metastazlarının dışına yayılan tümör
- Teşhis genellikle sadece FIGO evre III’te (pelvik sınırların ötesine yayılır) 5 yıllık sağkalım % 35’tir.
- M1 (FIGO IV): uzak metastazlar
Metastaz
Yumurtalık kanseri intraperitoneal olarak pelvise ve karın boşluğuna yayılabilir. Tümör hücreleri periton sıvısı içinde dağılır ve en yaygın olarak peritonu ve diyaframı etkiler.
Lenfojenik yayılma meydana gelir;
- yumurtalık arteri ve ven boyunca para-aortik
- uterin arter ve ven boyunca pelvin
- rotundum bağı boyunca kasık
- Hematojen yayılma oldukça nadirdir.
Terapi
- Yumurtalık kanseri tedavisinin ilk adımı cerrahidir.
- Amaç, prognoz açısından çok uygun olduğu kanıtlanmış bir santimetreden küçük rezidüel tümör ile tüm tümörün mümkün olduğu kadar tamamen çıkarılmasıdır.
- Daha sonraki aşamalarda bile, ne kadar çok tümör çıkarılabilirse, hayatta kalma şansı o kadar yüksek olur. Klinik evreleme genellikle yanlış olduğundan intraoperatif evreleme çok önemlidir.
- Çoğu hasta, karboplatin ve / veya paklitaksel ile postoperatif kemoterapiden fayda görür çünkü yumurtalık kanseri kemosensitiftir. PARP inhibitörlerinin (örneğin niraparib, olaparib veya rucaparib) kullanımı da düşünülebilir.
- Yüksek yan etkileri ve kemoterapinin üstünlüğü nedeniyle yumurtalık kanserinde radyasyon tedavisinin önemi çok azdır.
Prognoz
- Yumurtalık kanserinin prognozu, hastanın evresine, ameliyat sonrası kalan tümöre ve hastanın yaşına ve genel durumuna bağlıdır.
- Erken evrelerde yumurtalık kanseri tedavi edilebilir, ancak sonraki aşamalarda kötü prognoz vardır. FIGO III evresinde 5 yıllık sağkalım oranı % 25 civarında iken, FIGO IV evresinde sadece % 10 civarındadır. Yumurtalık kanserinin sıklıkla geç teşhisi burada sorunludur.
Tarama
- Herhangi bir belirti veya semptomu olmayan kadınlarda yumurtalık kanserini test etmenin basit ve güvenilir bir yolu yoktur.
- Kanıtlar ölümde bir azalmayı desteklemediğinden ve yanlış pozitif testlerin yüksek oranı, kendi risklerinin eşlik ettiği gereksiz cerrahiye yol açabileceğinden, ortalama risk altındaki kadınlarda tarama önerilmez.
- Pap testi yumurtalık kanseri taraması yapmaz.
- Yumurtalık kanseri genellikle sadece ileri evrelerde hissedilir.
- Ortalama risk altında olan kadınlarda CA-125 ölçümleri, HE4 seviyeleri, ultrason veya adneks palpasyonu kullanılarak tarama önerilmez. Genetik faktörleri olanlarda yumurtalık kanseri gelişme riski azaltılabilir. Genetik yatkınlığı olanlar taramadan yararlanabilir. Bu yüksek risk grubu erken tespitlerde fayda sağlamıştır.
- Yumurtalık kanseri, 50 ila 60 yaşlarındaki (yaklaşık 2000’de bir) yüksek riskli kadın grubunda bile düşük prevalansa sahiptir ve ortalama riski olan kadınların taramasının, tedavi gerektiren bir sorunu tespit etmekten daha belirsiz sonuçlar vermesi daha olasıdır.
- Belirsiz sonuçların tedavi edilebilir bir sorunun saptanmasından daha muhtemel olması ve belirsiz sonuçlara verilen olağan yanıt invaziv müdahaleler olduğu için, ortalama riskli kadınlarda, herhangi bir belirti olmadan tarama yapmanın potansiyel zararları potansiyel faydalardan daha ağır basmaktadır. Taramanın amacı, yumurtalık kanserini başarılı bir şekilde tedavi edilme olasılığının erken olduğu bir dönemde teşhis etmektir.
- BRCA1 veya BRCA2 mutasyonları olan kadınlarda koruyucu cerrahi yerine transvajinal ultrason, pelvik muayene ve CA-125 düzeyleri ile tarama kullanılabilir. Bu strateji bazı başarılar göstermiştir.
Esas olarak postmenopozda, jinekolojik malignitelerde önde gelen ölüm nedeni, anlamlı bir tarama mevcut değil, çok spesifik olmayan semptomlar (pelvik ağrı, kabızlık, karın çevresinde artış, iştahsızlık, daha sonra assit.
Tedavi: radikal cerrahi, (neo-) adjuvan CHT.