İçindekiler
1) Kavramın etimolojik kökeni ve dilbilimsel katmanları
“Purpura” sözcüğü, Antik Akdeniz dünyasında hem bir renk hem de o rengi veren boya maddesi ve hatta bu boyayla boyanmış giysi/itibar anlam alanlarını taşıyan çok katmanlı bir terimdir. Köken hattı tipik olarak Antik Yunanca πορφύρα (porphýra) üzerinden Latince purpura biçimine uzanır. Yunanca porphýra, tarihsel kullanımda “mor/purpura renk”, “mor boya” ve “mor boya elde edilen deniz canlısı” (özellikle mureks türleriyle ilişkilendirilen kabuklular) anlamlarını birlikte taşımıştır. Latince purpura da benzer biçimde hem rengi, hem boyayı, hem de bu boyayla boyanmış kumaşları karşılar.
Tıp dili bu kökü iki ana yönde devralmıştır:
- Renk/renklenme üzerinden dermatolojik bir gözlem terimi olarak purpura (deri ya da mukozada kan ekstravazasyonuna bağlı mor-kırmızı renk değişikliği),
- Aynı renk kökünden türemiş, ancak patogenezi farklı olan porfirin/porfiri terim ailesi (hem biyosentezi ve porfirin birikimleriyle ilişkili metabolik hastalıklar).
Dermatolojik “purpura”nın semantik çekirdeği “mor renk”ten çok, “basınçla solmayan (non-blanching) kanama temelli renklenme” fikrine evrilmiştir; böylece bir boya/renk sözcüğü, modern klinikte bir damar dışına çıkmış kanın görünür izi anlamında teknik bir işaret terimine dönüşmüştür.
2) Tarihsel gelişim: boyadan klinik işarete
Purpura kavramının tarihsel serüveni, kültür tarihi ile klinik gözlem tarihinin iç içe geçtiği bir örnektir:
- MÖ 2.–1. binyıl ve sonrası (Doğu Akdeniz): Mor boya (özellikle “Tir moru” diye bilinen) statü, güç ve ritüel temsillerin parçasıdır; “purpura” ailesi esasen lüks ve nadirlik çağrışımları taşır.
- Klasik ve Helenistik dönem: “Porphyra”nın hem boyayı hem boyayı veren deniz canlısını kapsaması; renk teriminin biyolojik kaynakla özdeşleşmesi.
- Roma dönemi ve geç antikite: Latince “purpura”nın yaygınlaşması; terimin giysi/üniforma ve imparatorlukla ilişkili anlam genişlemesi.
- Ortaçağ–erken modern dönem: Latince tıp dilinin sürekliliği; “purpura”nın renk ve lekelenme betimi olarak metinlerde yer alması.
- 19.–20. yüzyıl: Klinik dermatoloji ve hematolojinin sınıflandırıcı dili geliştikçe “purpura”, damar dışına kan sızmasına bağlı lezyon grubunu tanımlayan daha dar ve teknik bir terime dönüşür; “diyaskopi ile solmama” gibi yatak başı ayrımlar standardize olur.
- Geç 20.–21. yüzyıl: Patogeneze dayalı yaklaşım güçlenir; “purpura” bir morfolojik işaret olmakla birlikte, trombosit bozuklukları, koagülasyon kusurları, vaskülitler, ilaç reaksiyonları, enfeksiyonlar ve mikroanjiyopatik süreçler gibi geniş bir nedenler spektrumunda tanısal bir düğüm noktası olarak ele alınır.
Bu tarihsel çizgide dikkat çekici dönüşüm şudur: purpura, bir “renk” olmaktan çıkıp bir “renklenmenin nedeni”ne (kanın dokuya çıkışı) işaret eden klinik bir göstergeye dönüşmüştür.
3) Evrimsel-biyolojik bağlam: renk, kan, damar ve hemostazın evrimi
Purpuranın klinik görünümü, memeli fizyolojisinde hemostaz (kanamanın durdurulması), damar duvarı bütünlüğü ve eritrositlerin dokuya ekstravazasyonu arasındaki dengenin bozulmasıyla ortaya çıkar. Bu mekanizmaları evrimsel-biyolojik bir çerçevede düşünmek, purpuranın neden “ortak bir son görünüm” (final common pathway) oluşturduğunu açıklar:
a) Hemostazın evrimsel mimarisi
Omurgalılarda hemostaz üç ana bileşenin koordinasyonudur:
- Damar duvarı ve endotelyum (bariyer ve düzenleyici yüzey),
- Trombositler (hızlı primer tıkaç),
- Pıhtılaşma kaskadı (fibrin ağı ile sekonder stabilizasyon).
Bu sistemler evrimsel süreçte, travmaya ve enfeksiyona karşı kan kaybını sınırlama ve yaralanma yerinde bariyeri yeniden kurma seçilim baskıları altında şekillenmiştir. Bunun bedeli, sistemin çok hassas bir eşikte çalışmasıdır: trombosit sayısı/işlevi azaldığında, koagülasyon faktörleri bozulduğunda ya da damar duvarı inflamasyonla hasarlandığında, kanın dokuya sızması kolaylaşır ve purpura görünür hale gelir.
b) Rengin biyolojisi: hemoglobinden hemosiderine
Purpuranın mor-kırmızı spektrumu, dokuya çıkan eritrositlerdeki hemoglobin ve onun yıkım ürünlerinin optik özelliklerinden kaynaklanır. Zaman içinde eritrositler parçalanır; hemoglobin türevleri ve demir depolanma ürünleri (özellikle hemosiderin) renk değişimlerinin sürmesine ve lezyonun “solmayan” karakterine katkıda bulunur. Bu süreç, ekimoz/hematom gibi lezyonlarda günler içinde görülen renk geçişlerini de açıklar.
c) “Porphyra” kökü ile biyolojik gerçekliğin ilginç paralelliği
Antik “porphyra”nın deniz canlılarından elde edilen boya ile ilişkisi, biyokimyasal açıdan “mor renk” üreten moleküllerin canlılar aleminde farklı bağlamlarda ortaya çıkabildiğini hatırlatır; insan purpurasında renk, bir boya pigmentinden değil, kanın dokuya yer değiştirmesi ve hem grubunun biyokimyasal kaderinden doğar. Böylece aynı renk ailesi, biri kültürel-biyoteknolojik (boya), diğeri patofizyolojik (kanama) iki ayrı biyolojik temele yaslanır.
4) Tanım ve temel klinik ilke: diyaskopide solmayan kanama lekesi
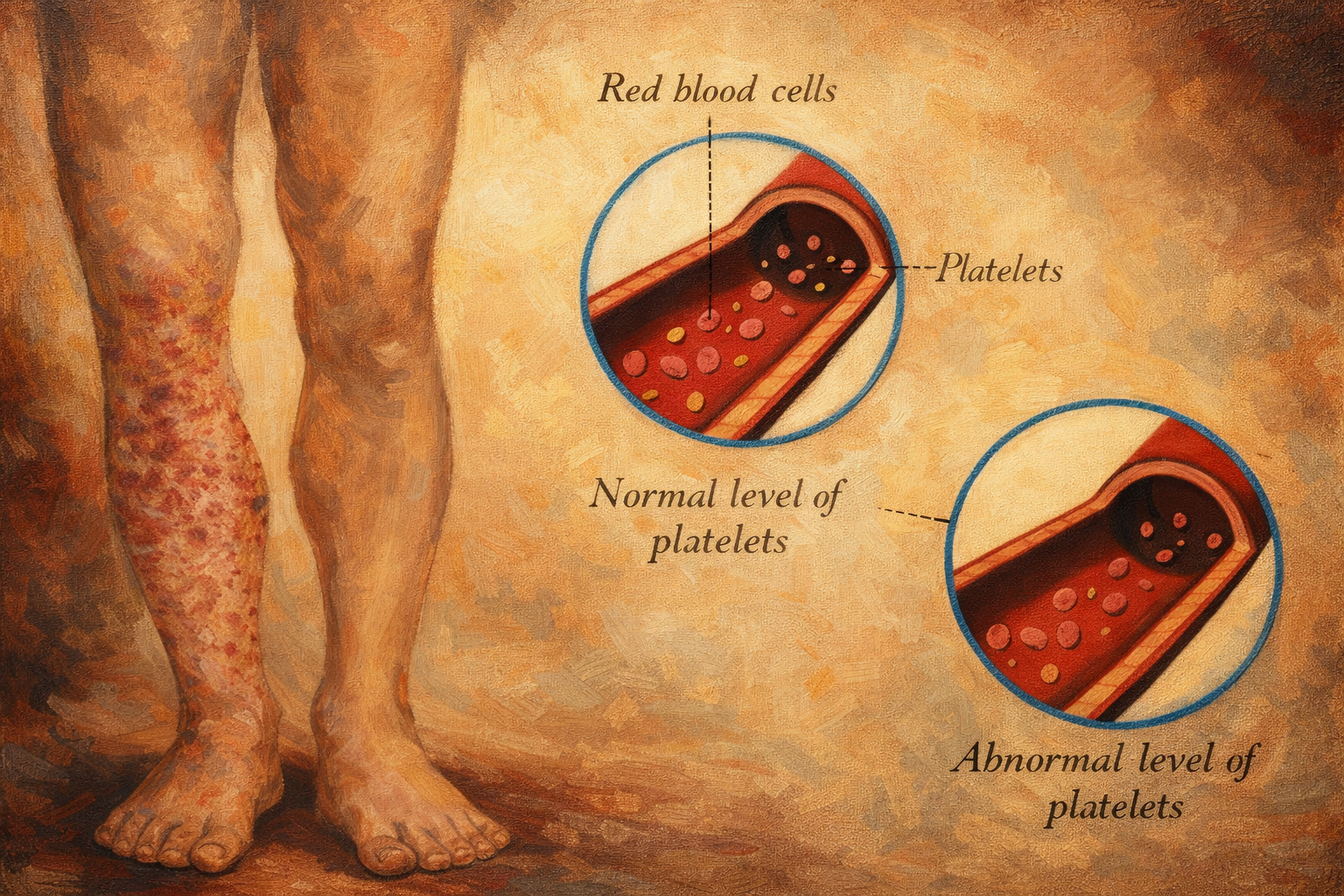
Purpura, deri ve/veya mukozada küçük damar kaynaklı kanamanın sonucunda eritrositlerin damar dışına çıkması (ekstravazasyon) ile oluşan, basınç uygulandığında solmayan (non-blanching) kırmızı-mor renk değişikliğidir. Eritemden ayrımı kritiktir:
- Eritem: damar içi kan hacmi artışı/vasodilatasyon; basınçla geçici olarak solar.
- Purpura: damar dışına çıkmış eritrosit; basınçla solmaz.
Bu nedenle cam spatula ile diyaskopi pratikte güçlü bir ayrım aracıdır. Purpura, tek başına bir hastalık adı olmak zorunda değildir; çoğu zaman bir bulgu ya da belirti kompleksinin parçasıdır. Bununla birlikte bazı tablolar, purpurayı baskın ve nispeten bağımsız bir klinik varlık gibi sergileyebilir (örneğin pigmente purpurik dermatozlar).
5) Morfolojik sınıflandırma: boyut, derinlik ve palpabilite
Literatürde sınırlar her zaman aynı kullanılmasa da, klinik iletişim açısından aşağıdaki morfolojik ayrımlar işlevseldir:
a) Boyuta göre (pratik yaklaşım)
- Peteşi: milimetrik, genellikle 1–2(3) mm düzeyinde, palpe edilemeyen purpurik noktacıklar.
- Purpura (dar anlam): peteşiden büyük, ekimozdan küçük, sıklıkla birkaç milimetre–santimetre altı aralıkta mor-kırmızı alanlar.
- Ekimoz: genellikle 1 cm’den büyük alanı kaplayan, daha geniş “morarma/çürük” görünümü.
b) Derinlik ve yaygınlığa göre
- Suffüzyon (suffusions): deri ve/veya subkutan dokuda geniş, sınırları belirsiz kanama alanları.
- Hematoma (hematom): travma sonrası, daha lokalize ve bazen palpabl kitleleşme eğilimi gösteren kan koleksiyonu.
c) Şekle göre
- Vibices: şeritler halinde, çizgisel purpurik kanama izleri.
d) Palpabiliteye göre (patogeneze açılan kapı)
- Palpabl purpura: “hissedilen/ele gelen” purpura; sıklıkla damar duvarında inflamasyon ve hasarla (özellikle küçük damar vaskülitleri) ilişkilidir. Bu bulgu, morfolojiden patogeneze geçişte en kritik işaretlerden biridir.
6) Patofizyoloji: ortak son yol ve ana mekanizma kümeleri
Purpura, farklı hastalıkların aynı son görünüme ulaşabildiği bir klinik fenotiptir. Nedensel mekanizmalar birkaç ana kümeye ayrılabilir:
1) Trombosit sayısı azalması (trombositopeni)
Trombositler primer hemostazın ana elemanıdır. Sayı azaldığında, özellikle kapiller düzeyde mikrosızıntılar peteşi/purpura olarak görünür hale gelir. Trombositopeni akut veya kronik olabilir; ilaçlara bağlı, immün aracılı, kemik iliği baskılanması, hipersplenizm, enfeksiyonlar gibi çok farklı nedenlerle gelişebilir.
2) Trombosit fonksiyon bozuklukları (trombositopati)
Sayı normal olsa bile adezyon, agregasyon veya granül salınım bozuklukları purpuraya yol açabilir. Klinik tablo, mukokutanöz kanama eğilimiyle birlikte seyredebilir.
3) Koagülasyon bozuklukları (sekonder hemostaz kusuru)
Koagülasyon faktör eksiklikleri/işlev bozuklukları daha çok derin doku kanamalarıyla ilişkilendirilse de, bazı durumlarda purpurik döküntüler, ekimozlar ve geniş kanama alanları görülebilir. Antikoagülan kullanımı, karaciğer hastalığı, K vitamini metabolizması bozuklukları bu başlık altında düşünülür.
4) Damar duvarı bozuklukları ve vaskülitler
Endotel hasarı, immün kompleks birikimi, nötrofilik inflamasyon veya doğrudan toksik/infeksiyöz etkiler küçük damar geçirgenliğini artırır. Palpabl purpura, nekroz, ülserasyon veya sistemik bulgular (ateş, artralji, böbrek tutuluşu) bu grupta öne çıkar.
5) Kapillarit ve pigmente purpura spektrumu
“Pigmente purpurik dermatozlar”da ana sahne, kapiller düzeyde kronik sızıntı, eritrosit ekstravazasyonu ve hemosiderin birikimidir. Klinik olarak pas rengi-kahverengimsi fon üzerine peteşi/purpura birlikteliği görülebilir; genellikle benign seyirlidir ancak kronik ve inatçı olabilir.
6) Mikroanjiyopatik ve oklüzif süreçler
Damar içi pıhtılaşma, mikrodamar tıkanmaları, embolik olaylar veya sepsisle ilişkili vasküler hasar, purpura fulminans gibi ağır tabloların zeminini oluşturabilir. Bu alt grup, purpuranın “acil” anlam taşıyabildiği klinik durumlardır.
7) Klinik yaklaşım: purpuraya bakan hekimin zihinsel algoritması
Purpura değerlendirmesi, dermatolojik morfolojiyi sistemik hemostazla birleştiren disiplinler arası bir süreçtir. Klinik yaklaşımın omurgası üç soruda özetlenebilir:
(i) Solmuyor mu?
Diyaskopi ile solmayan lezyon → purpura olasılığı güçlenir.
(ii) Palpabl mı, nekrotik mi, ağrılı mı?
Palpabl/nekrotik/ağrılı → vaskülit veya vasküler oklüzyon düşünülür; sistemik değerlendirme derinleşir.
(iii) Hastanın kanama paterni mukokutanöz mü, derin doku mu?
Mukokutanöz baskın → trombosit sayısı/işlevi ön plana çıkar.
Derin doku/eklem içi kanamalar → koagülasyon bozuklukları daha olasıdır (purpura eşlik edebilir).
8) Öykü ve fizik muayene: tanısal ayrıntıların sistematik toplanması
A) Tıbbi öyküde odak noktaları
- Başlangıç zamanı ve seyir: akut mu, subakut mu, kronik mi?
- Dağılım: lokalize mi, dissemine mi? Alt ekstremite ağırlığı var mı?
- Tetikleyiciler: yakın enfeksiyon, aşılanma, yeni ilaç, travma, yoğun egzersiz, uzun süre ayakta kalma.
- Kanama öyküsü: epistaksis, gingival kanama, menorrhaji, kolay morarma, gastrointestinal kanama belirtileri.
- Sistemik belirtiler: ateş, halsizlik, kilo kaybı, artralji/artrit, karın ağrısı, hematüri, nörolojik semptomlar.
- Aile öyküsü: kalıtsal kanama diyatezleri açısından.
B) Fizik muayenede kritik ayrımlar
- Lezyon morfolojisi: peteşi/purpura/ekimoz; palpabl olup olmadığı.
- Mukozal tutuluş: ağız, konjonktiva, genital mukoza.
- Nekroz/ülserasyon: vaskülit/oklüzyon lehine.
- Yaşamsal bulgular ve meningeal irritasyon: özellikle çocuklarda ve genç erişkinlerde purpura + ateş aciliyet taşır.
- Hepatosplenomegali/lenfadenopati: hematolojik malignite veya sistemik enfeksiyon olasılığı.
9) Laboratuvar ve ileri incelemeler: kanamayı haritalamak
Purpura değerlendirmesinde testler “rastgele” değil, klinik olasılıkları ayrıştıracak şekilde seçilir:
1) Temel tarama
- Tam kan sayımı: trombosit sayısı ve eşlik eden sitopeniler.
- Periferik yayma: trombosit morfolojisi, şistosit varlığı (mikroanjiyopati şüphesi), blastlar (hematolojik malignite şüphesi).
- Koagülasyon testleri: PT/INR, aPTT; fibrinojen ve D-dimer gerektiren klinik bağlamlar.
2) Klinik şüpheye göre genişletme
- Trombosit fonksiyon testleri (uygun merkezlerde).
- Böbrek fonksiyonları ve idrar analizi: vaskülit/sistemik tutulum değerlendirmesi.
- Enflamasyon belirteçleri ve bağışıklık testleri: vaskülit, bağ dokusu hastalıkları veya immün aracılı süreç şüphesi varsa.
- Cilt biyopsisi: özellikle palpabl purpura, nekroz veya açıklanamayan persistan purpurada; vaskülit ile kapillarit ayrımında belirleyici olabilir.
10) Ayırıcı tanı: purpura olmayan “mor” görünümler
Purpurayı taklit edebilen veya “mor renk” üreten ancak kanama temelli olmayan durumlar klinik hata riskini artırır:
- Eritem ve vasküler dilatasyon tabloları: diyaskopi ile solma.
- Pigmentasyon bozuklukları: hemosiderin dışı pigmentler; inflamasyon sonrası hiperpigmentasyon.
- Vasküler malformasyonlar: bazıları basınçla kısmen solar; doğumsal/uzun süreli stabil görünüm.
- Travma dışı morluklar: ilaçlar, bağ dokusu kırılganlığı, yaşlılık purpurası gibi tablolar; öykü ve dağılım belirleyicidir.
11) Tedavi: bulgudan nedene, nedenden hedefe
Purpura tedavisinin temel ilkesi, purpurayı “hedef” değil “işaret” olarak kabul etmektir. Yönetim, altta yatan mekanizmaya göre şekillenir:
A) Trombositopeni ilişkili purpura
- Yaklaşım, trombositopeninin nedenine göre değişir: immün aracılı tablolar, ilaç ilişkili trombositopeniler, kemik iliği yetmezliği, maligniteler, enfeksiyonlar vb.
- Klinik şiddet (aktif kanama, trombosit düzeyi, eşlik eden riskler) tedavinin aciliyetini belirler; immün aracılı olgularda kortikosteroidler veya IVIG gibi seçenekler gündeme gelebilir.
- Hematolojik malignite veya ağır kemik iliği baskılanmasında spesifik onkolojik/hematolojik tedaviler belirleyicidir.
B) Koagülasyon bozukluğu ilişkili purpura/ekimozlar
- Faktör replasmanı, plazma ürünleri, K vitamini desteği veya antikoagülanların düzenlenmesi gibi hedefe yönelik müdahaleler planlanır.
- Karaciğer hastalığı veya tüketim koagülopatisi gibi kompleks durumlarda multidisipliner yaklaşım gerekir.
C) Vaskülit ilişkili palpabl purpura
- Tedavi, damar inflamasyonunun kontrolüne yöneliktir; olası tetikleyicilerin kesilmesi, sistemik tutulumun değerlendirilmesi ve bağışıklık modülasyonu (klinik şiddete göre) temel eksendir.
- Böbrek, gastrointestinal sistem veya sinir sistemi tutulumu gibi organ bulguları yönetimi belirler.
D) İlaç ilişkili purpura
- Şüpheli ilacın kesilmesi çoğu zaman ilk ve en kritik adımdır; alternatif ilaç planı klinik gerekliliklere göre yapılır.
E) Enfeksiyon ilişkili purpura
- Antimikrobiyal tedavi, hemodinamik destek ve koagülopati yönetimi birlikte ele alınabilir; bazı enfeksiyonlarda purpura hızlı kötüleşebilen bir belirti olabilir.
F) Pigmente purpura ve kapillarit spektrumu
- Çoğu olguda yaşamı tehdit eden bir süreç yoktur; amaç semptom kontrolü ve tetikleyicilerin yönetimidir (uzun süre ayakta kalma, venöz yetmezlik eşlikleri, irritanlar).
- Kronikleşme eğilimi nedeniyle hasta eğitimi ve gerçekçi beklenti yönetimi önemlidir.
12) Özel klinik senaryolar: purpuranın acil sinyali olabildiği durumlar
Purpura her zaman benign değildir. Özellikle şu birliktelikler klinik aciliyet taşır:
- Purpura + ateş + genel durum bozukluğu
- Hızla yaygınlaşan, nekrotik, ağrılı purpura
- Hipotansiyon, bilinç değişikliği, meningeal belirtiler eşliği
- Şistositli hemoliz veya ciddi koagülopati bulguları
Bu tablolar, olası sepsis, vasküler oklüzyon, ağır vaskülit veya yaygın koagülasyon bozuklukları açısından derhal değerlendirme gerektirir.
13) Prognoz ve izlem: altta yatan hastalığın aynası
Purpuranın prognozu, purpuranın “tipi”nden çok nedeni tarafından belirlenir. Benign kapillarit tabloları yıllarca sürebilir ancak sistemik risk taşımayabilir; buna karşın trombositopeni veya vaskülit spektrumu, organ tutulumuna ve tedaviye yanıtına bağlı olarak çok farklı seyirler gösterebilir. İzlem stratejisi; lezyonların dinamiği, laboratuvar trendleri, sistemik belirti varlığı ve tedavi yanıtına göre yapılandırılır.
Keşif
1) İlk sezgiler: “Solmayan lekeler”in tıbbi merak uyandırması (Antik–Ortaçağ)
En eski hekimler, ateşli hastalıklar, salgınlar, beslenme yetersizlikleri ve travmalar sırasında ortaya çıkan “deride morarmalar/beneklenmeler”i kaçınılmaz biçimde gördüler. Ancak bu dönemde purpura bir “kavram”dan ziyade bir “gözlem dili”ydi: deride görülen renk değişikliği, kimi zaman kötü prognozun habercisi, kimi zaman da bedendeki “kanın taşması” fikrini çağrıştıran bir işaret olarak kayda geçiyordu. Modern anlamda hemostaz, damar geçirgenliği veya trombosit fikri yoktu; buna rağmen purpura, hekim zihninde kritik bir soru doğuruyordu: Neden bazı kızarıklıklar basınçla solar, bazıları kalır? Neden bazı hastalarda benek benek olurken bazılarında yaygın morarma gelişir?
Bu ayrımın klinik gücü, dermatoloji ve hematoloji doğmadan çok önce sezilmişti: “solmayan” bir leke, basit bir damar genişlemesinden farklı bir şeydi. Purpura’nın bilimsel serüvenini başlatan kıvılcım, işte bu kaba ama doğru sezgidir.
2) Yazılı tıpta ilk belirgin izler: Erken modern hekimlerin purpurayı isimlendirmesi (16.–17. yüzyıl)
Rönesans ve erken modern dönemde klinik betimleme yoğunlaştıkça, purpura benzeri döküntüler tıbbi metinlerde daha net görünür hale geldi. Bu dönemde iki isim özellikle “purpurik döküntü” fikrinin sistematikleşmesinde anılır:
- Amato Lusitano (1556): Purpura benzeri kanamalı döküntülere ilişkin erken betimlemelerle, “deri altı kanama lekesi” fikrinin yazılı tıpta yer edinmesine katkı verir.
- Lazarus de la Rivière (1658): Saray hekimliği geleneği içinde, kanamalı döküntülerin klinik tablolarla ilişkilendirilmesine dair gözlemler aktarır.
Bu evrede purpura hâlâ bir “hastalık” değil, farklı hastalıkların ortak görünümüydü; fakat artık dil, “morfoloji”yi daha dikkatli tarif edebilecek kadar keskinleşmişti.
3) İlk büyük dönemeç: “Morbus maculosus hemorrhagicus” ve Werlhof’un klinik portresi (1735)
- yüzyılın ortasında, purpura tarihinin klasik başlangıç taşlarından biri yerli yerine oturur: Paul Gottlieb Werlhof (1735), daha sonra uzun süre “Werlhof hastalığı” diye anılacak tablonun kapsamlı bir betimini yapar. Bugün bu tabloyu çoğunlukla immün trombositopeni (tarihsel adıyla “idiopatik trombositopenik purpura”) başlığı altında düşünürüz.
Werlhof’un metninin gücü, yalnızca “mor lekeler var” demesi değildir; purpura ile mukozal kanama, burun kanaması gibi bulguların bir arada görüldüğü bir klinik sendromu tasvir eder. Ne var ki, o dönemde hekimlerin elinde bir eksik parça vardır: trombositler henüz bilinmemektedir. Bu nedenle Werlhof’un purpurası, neredeyse iki yüzyıl boyunca “kanama eğilimi”nin gizemli bir yüzü olarak kalır.
4) Purpura’nın anatomi-fizyolojiyle buluşması: Damar, mikroskop ve kanın yeni öğeleri (19. yüzyıl)
- yüzyıl purpura açısından iki paralel devrime sahne olur:
4.1) Klinik sendromların ayrışması: Schönlein ve Henoch (1837–1874)
Purpura’nın bir kısmı “kanın azlığı” veya “pıhtılaşma zayıflığı” ile açıklanmaya çalışılırken, bazı olguların eklem ağrısı, karın ağrısı ve böbrek bulgularıyla birlikte seyrettiği fark edilir. Bu çizgide:
- Johann Lukas Schönlein (1837), purpura ile eklem bulguları arasındaki ilişkiyi belirginleştirir; purpura’nın yalnızca hematolojik değil, “inflamatuvar damar hastalığı” penceresinden de okunabileceğini gösterir.
- Eduard Henoch (1874), çocuklarda purpura’ya karın ağrısı, gastrointestinal kanama ve böbrek tutulumunun eşlik edebildiğini vurgulayarak tabloyu genişletir.
Böylece purpura, ilk kez güçlü biçimde iki yöne ayrılır:
(1) Kan elemanları ve hemostaz bozukluklarıyla ilişkili purpuralar,
(2) Damar duvarı inflamasyonu ve sistemik tutulumla ilişkili purpuralar.
Bu ayrım modern sınıflandırmanın omurgasını oluşturur.
4.2) Mikroskobun getirdiği “yeni hücre”: trombositin keşfi (1865–1882)
Purpura’nın gerçek mekanizmasına giden kapıyı açan şey, kanın “görünmeyen oyuncuları”nın görünür hale gelmesidir.
- Max Schultze (1865), kanda küçük parçacıkların varlığını ayırt etmeye dair erken bir adım atar.
- Giulio Bizzozero (1882) ise modern anlamda trombositleri dolaşan kanda canlı koşullarda gözler; daha da önemlisi trombositlerin damar duvarına yapışma, kümelenme ve fibrin oluşumuyla ilişkisini tarif eder.
Bu noktada purpura artık yalnızca bir “deri rengi” değildir; hemostazın hücresel bileşeni keşfedilmiş, mor lekelerin bir kısmının trombositlerle açıklanabileceği anlaşılmıştır.
5) Pıhtılaşma düşüncesinin kristalleşmesi: Morawitz ve hemostazın kavramsal mimarisi (1905)
- yüzyılın başında Paul Morawitz (1905), pıhtılaşma olayını daha sistematik bir teori çerçevesinde ele alır ve temel faktörleri bir modelde toplar. Bu model kusursuz olmasa da, “pıhtılaşma kaskadı” fikrinin önünü açar. Purpura açısından sonuç şudur:
- Bazı purpuralar trombosit/primer hemostaz kusurundan,
- Bazıları pıhtılaşma faktörleri/sekonder hemostaz kusurundan,
- Bazıları ise damar duvarı hastalığından kaynaklanır.
Bu üçlü şema, klinisyenin purpura’ya bakışını kökten değiştirir: artık “tek bir purpura” yoktur; mekanizması farklı birçok purpura vardır.
6) Dermatolojinin ayrıntı işçiliği: Schamberg ve pigmente purpura (1901)
Aynı yıllarda dermatoloji, purpura’nın “benign ama inatçı” yüzünü ayırt etmeyi öğrenir. Jay Frank Schamberg (1901), bugün pigmente purpurik dermatozlar spektrumunda anılan tablolardan birini ayrıntılı biçimde tanımlar. Buradaki entelektüel kazanım şudur: Purpura her zaman akut, dramatik ve ölümcül bir işaret değildir; bazen kapiller düzeyde sızıntı ve hemosiderin birikimiyle giden, yıllarca sürebilen bir dermatozdur. Purpura böylece hem “acil alarm” hem de “kronik dermatolojik fenomen” olarak çift kimlik kazanır.
7) Purpura’nın “en korkutucu” biçimi: Moschcowitz ve TTP’nin doğuşu (1924)
Purpura tarihindeki en çarpıcı anlardan biri Eli Moschcowitz’in 1924’te yayımladığı olgudur: genç bir hastada anemi, purpurik-morarmaya eğilim, nörolojik bulgular ve otopside yaygın mikrovasküler trombüslerle seyreden ölümcül bir tablo. Bu, daha sonra trombotik trombositopenik purpura (TTP) diye adlandırılacak sendromun başlangıcıdır.
Bu adlandırma ilk bakışta paradoksal görünür: “purpura” kanamayı çağrıştırırken, TTP’de damar içinde trombüsler vardır. Fakat purpura burada mekanizmanın “son görünümü”dür: mikrotrombüsler trombositleri tüketir; trombositopeni purpura’yı doğurur. Böylece purpura, yalnız kanama bozukluklarının değil, trombotik mikroanjiyopatilerin de kapısı olur.
8) Tedavide büyük sıçrama: splenektomi, steroidler, plazma ve yoğun bakım çağı (1916–1990’lar)
Purpura’nın keşif öyküsü yalnız tanı değil, tedaviyle de ilerler:
- Paul Kaznelson (1916), trombositopenik purpura tablosunda splenektominin etkisini vurgular; dalak, trombosit yıkımının merkezi olarak düşünülmeye başlanır.
- 1950’ler: Kortikosteroidlerin klinik kullanıma girişiyle immün trombositopeni yönetimi değişir; purpura artık kimi hastalarda dramatik biçimde gerileyebilen bir bulgu haline gelir.
- TTP’de 1970’ler–1990’lar: Plazma tedavileri ve özellikle plazma değişimi (plazmaferez) yaklaşımıyla TTP’nin ölümcüllüğü belirgin biçimde azalır. Klinik gözlem, terapötik müdahale ve patofizyoloji arayışı birbirini besler: “Plazma işe yarıyorsa, kanda eksik olan ya da zararlı olan bir şey olmalı” düşüncesi, moleküler hedefin arayışına dönüşür.
9) Moleküler dönemin anahtar keşfi: ADAMTS13 ve TTP’nin mekanik açıklaması (1998 ve sonrası)
- yüzyılın sonunda, TTP’nin gizli merkez taşı bulunur: von Willebrand faktörünü parçalayan proteazın eksikliği/işlev bozukluğu ve bunun ADAMTS13 ile ilişkisi. 1998’de yayımlanan çalışmalar, özellikle ailesel ve edinilmiş TTP formlarında bu proteaz yetersizliğinin önemini güçlü biçimde gösterir. Bu, purpura tarihindeki nadir “tam isabet” anlarından biridir:
- Klinik sendrom (Moschcowitz’in tablosu),
- Etkili tedavi (plazma değişimi),
- Moleküler açıklama (ADAMTS13 eksikliği ve otoantikorlar)
aynı çizgide birleşir.
Böylece purpura, bir kez daha “deriden” başlayıp “moleküle” ulaşan bir bilimsel yolculuğun simgesi olur.
10) Hedefe yönelik tedavi çağı: caplacizumab ve TTP’de paradigma değişimi (2018–2019 ve sonrası)
ADAMTS13 ekseninin anlaşılması, TTP’de tedaviyi yalnız destekleyici olmaktan çıkarıp hedefe yöneltir. Bu çizgide caplacizumab (vWF ile trombosit etkileşimini engelleyen bir ajan) 2018–2019 döneminde düzenleyici onaylar alarak akut iTTP tedavi paradigmasını değiştirir. Plazma değişimi ve immün baskılama stratejileriyle birlikte, mikrodamar trombüslerinin hızla durdurulması fikri klinik pratiğe yerleşir.
Burada “purpura” kelimesi, tarihsel olarak renk lekesi olmaktan çıkıp, çok hassas bir mikrovasküler biyolojinin klinik okumasına dönüşür: TTP’de purpura, mikrotrombüslerin “trombosit tüketimi” üzerinden deriye düşen gölgesidir.
11) Vaskülitlerde kavramsal düzen: eponimlerden tanımsal sınıflandırmaya (1994–2012 ve sonrası)
Purpura’nın inflamatuvar damar hastalıklarıyla ilişkili yüzü (özellikle küçük damar vaskülitleri) uzun süre eponimlerle taşındı. 20. yüzyılın sonlarında ve 21. yüzyılın başında vaskülitlerin isimlendirme ve sınıflandırma çabaları uluslararası uzlaşılarla daha tanımsal bir çizgiye çekildi. Bu hareketin purpura’ya etkisi şudur:
- “Henoch–Schönlein purpurası” giderek IgA vasküliti kavramına yer açar; böylece purpura bir eponimin parçası olmaktan çok, IgA aracılı küçük damar tutulumunun dermatolojik ifadesi olarak konumlanır.
Bu dönüşüm yalnız dilsel değildir; araştırmanın yönünü de belirler. Adlandırma netleşince, hedeflenen biyoloji de netleşir: deri purpurasını “IgA immün kompleksleri, kompleman, endotel aktivasyonu” gibi mekanizmalarla ilişkilendiren modern patogenez çalışmaları ivme kazanır.
12) Purpura’nın çağdaş panoraması: mekanizmaların hassaslaşması ve yeni tedaviler (2000’ler–2025)
Günümüzde purpura araştırması, tek bir çizgide değil, üç büyük damar üzerinde ilerliyor:
12.1) İmmün trombositopeni: antikor biyolojisinden reseptör hedeflerine
ITP’nin mekanizması otoantikorlarla opsonize trombosit yıkımı, dalak ve retiküloendotelyal sistemin rolü, megakaryosit fonksiyonları ve immün tolerans bozuklukları çerçevesinde incelenirken, tedavi seçenekleri de genişledi. Sadece steroid ve splenektomi çağından; trombopoietin reseptör agonistleri, Syk inhibitörleri gibi hedefli yaklaşımlara; daha yakın zamanda ise IgG geri dönüşümünü düzenleyen FcRn inhibitörleri gibi stratejilere uzanan bir çizgi oluştu. Bu çizgi, purpura’nın “görünen uç” olduğu immünolojik buzdağının altını giderek daha ayrıntılı haritalıyor.
12.2) IgA vasküliti ve IgA vaskülit nefriti: ortak patogenez fikri ve “Gd-IgA1” ekseni
IgA vaskülitinde purpura, küçük damar duvarındaki immün olayların deri düzeyindeki izdüşümüdür. Son yıllarda özellikle galaktozdan yoksun IgA1 ve bunun oluşturduğu immün kompleksler, kompleman aktivasyonu ve endotel hasarı gibi mekanizmalar hem IgA nefropatisi hem de IgA vaskülit nefritiyle ortak bir patogenez dili içinde tartışılmaktadır. Bu yaklaşım, gelecekte tedavilerin sadece “genel immün baskılama” değil, belirli patolojik basamakları hedefleyen seçeneklere evrilmesi ihtimalini güçlendirir. Klinik araştırmaların bir kısmı da, IgA nefropatisinde gelişen yeni ajanların IgA vaskülit nefritine nasıl uyarlanabileceği sorusuna odaklanmaktadır.
12.3) TTP ve trombotik mikroanjiyopatiler: ADAMTS13 düzeyi, hızlı tanı ve kombinasyon tedavileri
TTP’de çağdaş yaklaşım, hızlı tanı algoritmaları, ADAMTS13 ölçümleriyle riskin stratifiye edilmesi, plazma değişiminin zamanında başlanması, immün modülasyonun akılcı seçimi ve caplacizumab gibi ajanların uygun hasta profillerinde kullanımı etrafında şekilleniyor. Burada purpura, hâlâ en erken görsel ipuçlarından biri; fakat artık “görmek”, “ölçmek” ve “hedeflemek” üçlüsünün yalnızca ilk halkası.
13) Purpura araştırmasının entelektüel dersi: tek bir işaretten çoklu biyolojiye
Purpura’nın keşif süreci, tıpta bilimsel merakın klasik ritmini taşır:
- Önce çıplak gözle yakalanan bir farklılık (solmayan leke),
- Sonra klinik örüntülerin ayrışması (Werlhof’un purpurası, Schönlein–Henoch çizgisi, Schamberg’in kronik dermatozu, Moschcowitz’in ölümcül sendromu),
- Ardından mikroskobik ve moleküler açıklama (trombosit, pıhtılaşma modeli, ADAMTS13),
- Nihayet hedefe yönelik tedavi ve kılavuzlaşan pratik.
Bugün purpura, hâlâ ilk bakışta “deride morluk” gibi görünür; fakat modern tıpta o leke, hemostazın hücresel fiziğinden otoantikor biyolojisine, kompleman aktivasyonundan endotel patolojisine kadar uzanan geniş bir bilimsel haritanın giriş kapısıdır.
İleri Okuma
- Werlhof PG (1735) Morbus maculosus hemorrhagicus. (Tarihsel kaynak; çeşitli derlemelerde yeniden basımlar).
- Schamberg JF (1901) A Peculiar Progressive Pigmentary Disease of the Skin. (Tarihsel tanımlayıcı makale; JAMA Dermatology arşivlerinde atıf zinciriyle izlenir).
- Moschcowitz E (1924) An acute febrile pleiochromic anemia with hyaline thrombosis of the terminal arterioles and capillaries. (TTP’nin ilk olgu tanımı; tarihsel kaynak).
- Templeton HJ (1927) Progressive Pigmentary Dermatosis. Archives of Dermatology and Syphilology (JAMA Dermatology arşivi).
- Ribatti D (2007) Giulio Bizzozero and the discovery of platelets. Leukemia Research, 31(10), 1339–1341.
- Furlan M (1998) Von Willebrand Factor–Cleaving Protease in Thrombotic Thrombocytopenic Purpura and the Hemolytic–Uremic Syndrome. New England Journal of Medicine, 339, 1578–1584.
- Jennette JC (2013) Overview of the 2012 Revised International Chapel Hill Consensus Conference Nomenclature of Vasculitides. Arthritis & Rheumatism, 65(1), 1–11.
- Haddad CJ, Lacle JH, Haddad CM (2015) An Uncommon Cause of Skin Discoloration: Purpura Pigmentosa Progressiva. International Journal of Pathology and Clinical Research, 1, 011.
- Lamadrid-Zertuche AC, Miteva M, Romanelli P (2018) Pigmented purpura and cutaneous vascular occlusion syndromes: A review and update. International Journal of Dermatology, 57(10), 1159–1173.
- U.S. Food and Drug Administration (2019) Caplacizumab (Cablivi) Multidiscipline Review. (Regülatuvar değerlendirme belgesi).
- McGraw Hill / AccessMedicine (2020) The Differential Diagnosis of Purpura. Clinical Dermatology (çevrimiçi ders kitabı bölümü).
- Lesesve JF (2021) La découverte des plaquettes sanguines. Revue de Biologie Médicale, 359, 53–60.
- Asirdizer M, Besik EZ, Kartal E (2023) Non-traumatic ecchymoses: A literature review from a medico-legal perspective. Journal of Forensic and Legal Medicine, 96, 102490. DOI: 10.1016/j.jflm.2023.102490.
- Fujigaki JLZ, Miteva M (2023) Schamberg Disease. In: StatPearls. Treasure Island (FL): StatPearls Publishing.
- Völker LA (2023) Five years of caplacizumab – lessons learned and perspectives. Transfusion and Apheresis Science, 62, 103749.
- Al-Samkari H (2024) Update on Clinical Trials in Immune Thrombocytopenia. Hematology Reports (PMCID: PMC11469945).
- Lämmle B (2024) 100 Years of Thrombotic Thrombocytopenic Purpura. Seminars in Hematology (PubMed kaydı; PMID: 38417804).
- Parums DV (2024) A Review of IgA Vasculitis (Henoch–Schönlein Purpura) Past and Present. Medical Sciences, 12 (PMCID: PMC10832303).
- Nilforoushzadeh MA (2025) FcRn inhibitors in immune thrombocytopenia. Transfusion Medicine Reviews (baskı bilgileri dergi kaydında).
- Zhang Y (2025) IgA vasculitis with nephritis: an overview of the pathogenesis and treatment. Clinical and Experimental Rheumatology (PDF derleme).
- DermNet NZ (2023) Purpura: Causes, types and images. DermNet New Zealand Trust (çevrimiçi klinik kaynak).
- DermNet NZ (2023) Capillaritis (pigmented purpura). DermNet New Zealand Trust (çevrimiçi klinik kaynak).
- Hopkins Vasculitis Center (t.y.) Henoch–Schönlein Purpura (IgA Vasculitis). (Kurumsal klinik kaynak).
- Patient.info (tarih belirtilmemiş) Purpuric Rashes (Purpura). Patient Platform Limited (çevrimiçi klinik kaynak).
- Osmosis (tarih belirtilmemiş) Petechiae. Osmosis (çevrimiçi eğitim kaynağı).
- Wikipedia contributors (tarih belirtilmemiş) Tyrian purple. Wikipedia, The Free Encyclopedia (çevrimiçi ansiklopedi maddesi).