İçindekiler
Tanım ve Genel Bakış
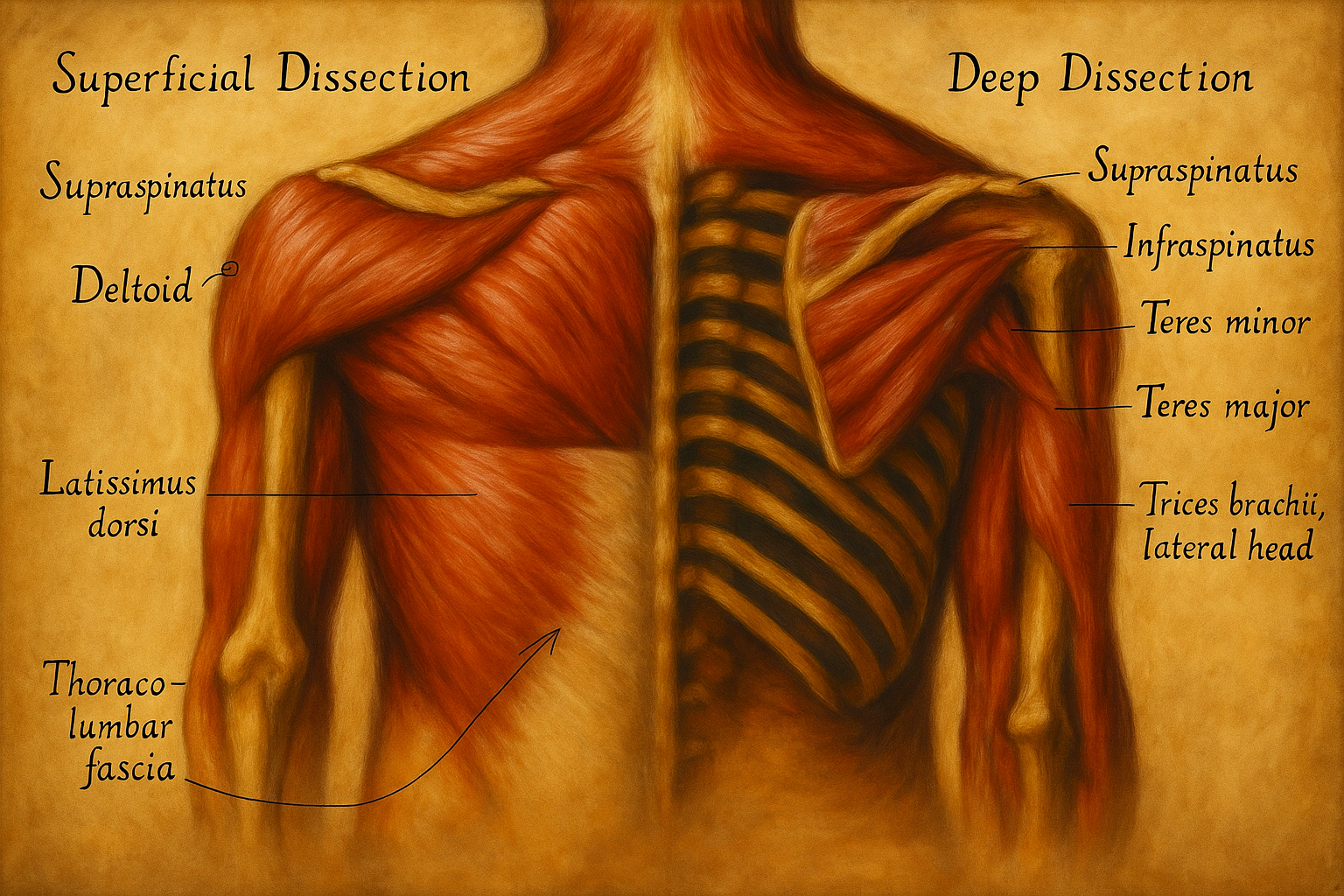
Rotator manşet, omuz eklemini (articulatio glenohumeralis) korakohumeral bağ (ligamentum coracohumerale) ve eklem kapsülüyle birlikte saran, dört kısa omuz rotatörünün (m. supraspinatus, m. infraspinatus, m. teres minor, m. subscapularis) tendinöz kombinasyonundan oluşan fibröz-kas-sinir bileşimli bir fonksiyonel komplekstir. Deltoid kası tarafından dıştan örtüldüğü için palpasyonla seçilmesi güçtür; başlıca görevi humerus başını glenoid kavite üzerinde merkezlemek ve omuzun çok eksenli hareketleri sırasında dinamik stabilizasyonu sağlamaktır. Omuz ile üst kol arasında uzanır, omuz ucu (akromion ve korakoid çevresi) ile humerusun büyük ve küçük tüberküllerine yelpaze biçimli şekilde tutunur; bu tendonlar kapsülle kaynaşarak “sert bir tendon başlığı” görünümü verir.
Etimoloji
“Rotator manşet / rotator cuff” terimi, İngilizce “cuff” (giysi bileği/manşet) kelimesinden gelir; Türkçedeki “manşet” Fransızca manchette’ten geçmiştir. “Rotator” Latince rotare (döndürmek) fiilinden türemiştir. Kas adları anatomik topografiyi yansıtır: supraspinatus (“spina scapulae”nin üstü), infraspinatus (aynı çıkıntının altı), subscapularis (skapulanın ön yüzü/altı), teres minor (küçük yuvarlak). “Korakohumeral” bağ adındaki “korako-” öneki, Yunanca kórax (karga) kökünden türeyen “korakoid”e (gaga benzeri çıkıntı) işaret eder; “humerus” Latince “üst kol kemiği”dir. “Glenoid” Yunanca glēnē (sığ oyuk) sözünden gelir.
Makroanatomik Yapı
Rotator manşet, omuz eklemini kranial (supraspinatus), ventral (subscapularis) ve dorsal (infraspinatus, teres minor) yönlerden sirkumferensiyel olarak kuşatır.
- M. supraspinatus: Spina scapulae’nin üstündeki fossa supraspinata’dan başlar; supraskapular çentik üzerinden seyreden supraskapular sinir ile innerve edilir; tendonu humerus’un büyük tüberkülünün (tuberculum majus) üst fasetine yapışır. Abduksiyonun ilk 10–15 derecesini başlatmada belirgindir.
- M. infraspinatus: Fossa infraspinata’dan başlar; tendonu büyük tüberkülün orta fasetine yapışır; ana dış rotatördür; supraskapular sinir tarafından innerve edilir.
- M. teres minor: Lateral kenardan başlar; tendonu büyük tüberkülün alt fasetine yapışır; dış rotasyon ve hafif adduksiyon sağlar; aksiller sinir innervasyonu alır.
- M. subscapularis: Fossa subscapularis’ten çoklu tendon lifleriyle çıkar; tendonu küçük tüberküle (tuberculum minus) ve humerus ön kapsülüne yayılır; iç rotasyonun ana kasıdır; üst ve alt subskapular sinirlerle innerve edilir.
Bağlar ve Kapsüler Yapılar
- Lig. coracohumerale: Korakoidden humerus başı ve tüberküller arası oluğa (bicipital oluk çevresi) uzanır; “rotator interval” (subscapularis ile supraspinatus tendonları arasındaki üçgensel boşluk) bölgesinin ana stabilizatörlerinden olup, inferior translasyon ve dış rotasyonda kapsül gerginliğini modüle eder.
- Korakoakromial ark: Akromion, korakoid ve aralarındaki korakoakromial bağdan oluşan kemer; subakromial mesafeyi sınırlar.
- Eklem kapsülü: Rotator manşet tendonlarıyla kaynaşmış olup, hareket açıklığı ile stabilite arasındaki dengeyi belirler.
Kanlanma ve İnnervasyon
- Arteriyel: Supraskapular arter, sirkumfleks skapular arter, anterior/posterior sirkumfleks humeral arter dallarıyla anastomozlu ağ. Supraspinatus tendonunun insersiyon yakınında “kritik hipovasküler zon” tanımlanır.
- Venöz/lenfatik: Eşlik eden venöz pleksuslar ve aksiller düğümler.
- İnnervasyon: C5–C6 ağırlıklı pleksus brakialis dalları (supraskapular, subskapular, aksiller).
Mikroyapı ve Tendon-Kemik Arayüzü
Tendon-kemik geçişi (enthesis) fibro-kartilajinöz zonlar içerir: tendon kolajeni → kalsifiye olmayan fibrokartilaj → kalsifiye fibrokartilaj → kemik. Kollajen tip I baskındır; elastik lifler ve proteoglikanlar yük aktarımını düzenler. Yaşa bağlı dejenerasyon, kollajen çapraz bağlanmalarında değişim ve neovaskülarite ile seyreder.
Biyomekanik ve Kuvvet Çiftleri
Deltoid kası humerus başını süperiora çeken bir vektör üretirken, rotator manşet (özellikle infraspinatus–teres minor posterior, subscapularis anterior) kompresif ve inferior-translasyonel bileşenlerle humerus başını glenoide “sıkıştırır”. Skapulohumeral ritim yaklaşık 2:1 oranında glenohumeral:skapulotorasik katkı ile gerçekleşir. Supraspinatus deltoid ile birlikte abduksiyon kubbesini kurar; subscapularis ile infraspinatus-teres minor “ko-agonist/antagonist” kuvvet çifti dış-iç rotasyon dengesini sağlar.
Gelişimsel ve Evrimsel Perspektif
Embriyogenezde, ventral (subscapularis) ve dorsal (supraspinatus, infraspinatus, teres minor) premiyotomal kitlelerden farklılaşan myoblastlar, skapula çevresine göç ederek kısa rotatörleri oluşturur.
Evrimsel olarak, kuadruped memelilerde glenoid daha kaudale bakar ve yük aktarımı ön plandadır; primatlarda braşiyasyon ve baş üstü asılma/erişim davranışları için glenoid süperolaterale yönelir, rotator manşet tendinöz kapsülle bütünleşik daha geniş bir sarmalama sağlar. İnsanlarda baş üstü kullanım (fırlatma, tırmanma, erişim) ve ince motor görevler, manşet üzerinde yüksek tekrarlı mikroyüklenmeler ve yaşla ilişkili dejenerasyonu artırır.
Topografik İlişkiler ve Komşuluklar
- Subakromial/subdeltoid bursa: Supraspinatus tendonunun üzerinde sürtünmeyi azaltır.
- Uzun baş biseps tendonu: Bicipital olukta seyreder; rotator interval yapıları (korakohumeral bağ ve SGHL) tarafından stabilize edilir; manşet patolojileriyle sıklıkla ilişkilenir.
- Akromion morfolojisi: Akromion tipi ve lateral eğim subakromial temas mekaniğini etkiler.
İşlev
- Dinamik stabilizasyon: Humerus başını glenoid içinde merkezler, translasyonu sınırlar, kapsülü gerginleştirir.
- Hareket üretimi: Abduksiyonun başlatılması (supraspinatus), dış rotasyon (infraspinatus/teres minor), iç rotasyon (subscapularis), ince konumlandırma ve eklem propriosepsiyonu.
Varyasyonlar
- İntegral manşet-kapsül kalınlığında bireysel farklılıklar, subskapularis çoklu tendon laminasyonları, supraspinatus ön-arka fasiküllerinde değişkenlik; os akromiale ve akromion tipleri eşlik edebilir.
Klinik: Patofizyoloji, Tanı ve Tedavi
Yaygın Patolojiler
- Tendinopati ve dejeneratif yırtıklar: Yaş, hipovasküler zon, tekrarlayan yüklenme ve ekstrensek sıkışma (subakromial) mekanizmaları.
- Parsiyel ve tam kat yırtıklar: Articular-sided (PASTA) veya bursal-sided; longitudinal/laminer ayrışmalar; subskapularis üst lif yırtıkları sık görülür.
- İmpingement sendromları: Neer (ekstrensek) ve içsel (posterosuperior, özellikle baş üstü sporcularda) sıkışma kalıpları.
- Kalsifik tendinit: Distrofik kalsifikasyon odakları; akut ağrılı fazda belirgin inflamasyon.
- Biseps uzun başı patolojileri: Pulley lezyonları, tenosinovit, instabilite.
Klinik Muayene Testleri (Seçili)
- Jobe/Empty Can testi: Supraspinatus fonksiyonunu değerlendirir; ağrı/zayıflık pozitiflik kriteridir.
- Dış rotasyon direnci ve Infraspinatus testi: İnfraspinatus bütünlüğü.
- Hornblower’s sign (Patte manevrası): Teres minor ileri düzey lezyonlarında.
- Lift-off testi: Subscapularis alt lifleri; el belin arkasındayken kaldırma yetersizliği.
- Belly-press/Bear-hug: Subscapularis üst lifleri için daha duyarlı.
- Lag işaretleri: Dış/İç rotasyon “lag” bulguları tendinöz yetersizliği gösterir.
- Neer ve Hawkins-Kennedy: Subakromial temas semptom provokasyonu.
Görüntüleme
- Ultrasonografi: Dinamik, karşılaştırmalı ve maliyet-etkin; yırtık hattı, bursal efüzyon, kalsifik odaklar.
- MRI/MR artrografi: Tendon kalınlık, retraksiyon, kas yağlı dejenerasyonu (Goutallier evrelemesi), biseps pulley ve labrum değerlendirmesi.
- Radyografi: Akromion morfolojisi, subakromial spur, kalsifikasyonlar.
Tedavi İlkeleri
- Konservatif yaklaşım: Aktivitelerin modifikasyonu, NSAİİ’ler, hedefe yönelik fizyoterapi (skapular kontrol, rotator manşet kuvvetlendirme, posterior kapsül esnetmeleri), subakromial enjeksiyonlar (seçilmiş olgularda).
- Prosedürel/cerrahi: Artroskopik debridman, parsiyel-tam kat tamir (single-row, double-row, transoseöz eşdeğer), subakromial dekompresyonun seçici uygulanması, subskapularis onarımları, biseps tenodez/tenotomi endikasyonları. İleri, masif, onarılamaz yırtıklarda superior kapsül rekonstrüksiyonu, tendon transferleri (latissimus dorsi, alt trapezius) veya yaşlı düşük talep düzeyli hastada ters omuz protezi seçenekleri.
- Rehabilitasyon: Doku biyolojisine saygılı, evrelendirilen protokoller:
- Koruma fazı (0–4/6 hafta): pasif/yardımlı hareketler, onarım stresinden kaçınma.
- Aktivasyon fazı (6–12 hafta): izometrik aktivasyon, skapular ritim.
- Kuvvet/endorâns (3–6 ay): progresif direnç; proprioseptif eğitim.
- Dönüş (≥6 ay): spora/işe özgül yüklenmeler.
- Prognozu belirleyenler: Yırtık boyutu ve retraksiyon, yağlı dejenerasyon derecesi, biyolojik yaş, sigara, metabolik komorbiditeler, baş üstü iş/ spor.
Ayırıcı Tanı
Adheziv kapsülit, akromiyoklaviküler eklem patolojileri, servikal radikülopati, labral lezyonlar, biseps tendinopatileri, subakromial bursit, glenohumeral artroz.
Korakohumeral Bağın Klinik Önemi
Rotator interval bileşeni olarak inferior translasyon ve dış rotasyon stabilitesine katkı sağlar; subskapularis ve supraspinatus ön lifleriyle birlikte biseps uzun başı pulley mekanizmasının parçasıdır. Laksitesi anterior-superior instabilite paternleri ve biseps instabilitesiyle ilişkilenebilir; artroskopide kapatma/ileri alınması (interval closure) seçilmiş olgularda endikedir.
Keşif
Açı anatomisiyle başlar: omuz kuşağının “döndürücü” kas-tendon manşeti (supraspinatus, infraspinatus, teres minor, subscapularis) fikri, Rönesans anatomi atlaslarının kasları ayrı ayrı tarif etmesiyle filizlenir. Vesalius’un 1543’te lif yönlerini ve skapulanın kretlerini gösteren bakır gravürleri, omuzda çok eksenli hareketi mümkün kılan bir “kas çemberi” izlenimini ilk kez açık biçimde verir. Ardından Falloppio ve Eustachius, skapulanın çukurları ile humerusun büyük-küçük tüberkülleri arasındaki tendon geçişlerini ayrıntılandırır; Paré, klinik metinlerinde omuz çevresi zedelenmelerin uzamış ağrı ve işlev kaybına yol açtığını –bugün rotator manşet ağrısı dediğimiz– bir sendrom olarak betimler. Henüz “manşet” kavramı yoktur; fakat kemik çevresine sarılmış, lif yönleri birbirini tamamlayan kasların birlikte çalıştığı fikri yerleşir.
Erken modern çağın cerrahları omuz travmalarını daha iyi tarif etmeye başlayınca, omuzdaki “yüksek ağrı yayıcı” lezyonların çoğunun akromion altındaki dar bir koridorda sıkışan tendonlarla ilişkili olduğu fark edilir. 18. ve 19. yüzyıl patoloji raporlarında, yaşlı donörlerde supraspinatus liflerinin yırtık ya da zayıf bulunduğu, humerus başında “çıplak kemik” alanlarının görüldüğü not edilir. Paris ve Londra okulunun otopsi bulguları, manşetin özellikle supraspinatus tendonunda “dejenerasyon + travma” ikilisinin hüküm sürdüğünü düşündürür. Duplay’ın “omuz çevresi periartriti” betimi bu dönemin klinik şemsiyesidir; bugün biliyoruz ki onun geniş şemsiyesinin içine kalsifik tendinitten kapsülitlere, parsiyel-kalınlık yırtıklarından tam yırtıklara uzanan farklı hastalıklar karışmıştır.
20. yüzyılın eşiğinde Boston’da Ernest Amory Codman, rotator manşetin modern kliniğini kuran kişidir. Omuz ağrısının gece uykusunu bozan niteliğini, deltoidin gücüne rağmen kolun yukarı kaldırılamamasını, “painful arc” benzeri ağrı kemerini, özellikle de supraspinatus tendonunun yırtığının tipik bulgularını sistematize eder. Kendi hastaları üzerinde yaptığı dikkatli gözlemler ve ameliyat notları, “manşet yırtığı = supraspinatus yırtığı” indirgemesinin ötesine geçerek çok tendonlu paternleri, retraksiyon derecelerini ve kemik-tendon birleşkesinin biyolojisini anlatır. “The Shoulder” monografisi, akromion altı mekaniği, tendon yapışma alanı, yırtık kenarlarının dikişle yaklaştırılma prensipleri gibi bugün hâlâ okuduğumuz çekirdek kavramları yerleştirir. “Rotator cuff” teriminin yaygınlaşması da bu monografinin ve onu izleyen Anglo-Amerikan literatürün etkisiyle olur.
Cerrahi çağın ilk dalgası açık tamirlerdir. Deltoid liflerini korumaya özen gösteren insizyonlar, tüberküloplasti benzeri kemik yüzey hazırlıkları ve trans-osseöz sütürlerle tendonun kemiğe tekrar oturtulması standardize edilir. Aynı yıllarda görüntüleme kabiliyeti büyür: radyografilerde akromion şeklinin (daha aşağı kıvrımlı tiplerin) daraltıcı etkisine dikkat çekilir; ileride bu fikir “impingement” doktrinine zemin hazırlayacaktır. Patoloji laboratuvarları tendonun uç bölgesindeki fibro-kıkırdak geçişinin yırtıktan sonra yeniden oluşmakta zorlandığını, dolayısıyla biyomekanik olarak sadece dikiş değil, iyileşme biyolojisinin de desteklenmesi gerektiğini gösterir.
İkinci dalga, mekanikleştirilmiş bir kavramsal sıçramadır: Charles Neer’in akromion altı sıkışma kuramı ve acromioplasty tekniği, 1970’lerden itibaren ağrıya yönelik dekompresyon yaklaşımını şekillendirir. Neer’in yaklaşımı, biseps uzun başının ve korakoakromiyal ligamanın rolünü de tartışmaya açar; tendon üstünde sürekli sürtünme ve kanlanma bozulması temelli model, konservatif tedavi ve cerrahi endikasyonları belirginleştirir. Aynı dönem, parsiyel kalınlık yırtıklarının sınıflaması ve tedavi algoritmalarının taslağıdır; deltoid bütünlüğünü koruyan mini-açık teknikler yaygınlaşır.
Üçüncü dalga, artroskopinin omuzda olgunlaşmasıdır. Önce tanısal artroskopi, sonra subakromiyal dekompresyon ve derken tamir teknikleri artroskopik dünyaya taşınır. Ellman parsiyel yırtık derinliği sınıflamasıyla biyomekaniği klinik karar diline çevirir; Snyder, iç-dış yüz yırtık mimarilerini, sütür ankraj teknolojisini ve portal/çalışma açılarını kodlar. Burkhart, “rotator cable” kavramını ileri sürerek manşetin sadece homojen bir perde değil, yükü köprü kablosu gibi dağıtan kalın bir bant ve ona asılı “rotator crescent” yapısından oluştuğunu anlatır; bu model, masif yırtıklarda fonksiyonun beklenenden iyi kalabilmesini ve tamirde kablo bütünlüğünü gözetme gereğini açıklar. Patte, yırtık retraksiyonu ve kasın çekilme yönlerine dayalı sınıflamasıyla cerrahi zorluk ve prognozu öngörmeye yardımcı olur; Goutallier, yağlı dejenerasyon dereceleriyle geri dönüşsüz kas-tendon kalitesinin görüntüleme dilini belirler. MRI’nın omuz için klinik rutine girmesiyle kısmi-tam yırtık ayrımı, biseps patolojisi ve labrum eşlikleri daha net görülür; ultrason ise dinamik sıkışma ve tendon kalınlığı izlemi için yaygın bir araç olur.
Manşetin biyolojisine dair çizgi ise tendon-kemik arayüzünün “enthesis” yeniden yapımı etrafında yoğunlaşır. Hayvan modelleri, iyileşme dokusunun doğal geçiş bölgesini (mineralize fibro-kıkırdak) taklit etmekte zorlandığını; mekanik yüklenmenin dozajı, vaskülarite ve inflamasyonun iyileşme kalitesini belirlediğini gösterir. Bu bulgular klinikte sütür konfigürasyonlarının (tek sıra, çift sıra, trans-osseöz ekivalan), temas alanı ve basıncını artırmaya dönük rasyoneli besler. Aynı zamanda rehabilitasyon protokollerinde erken pasif hareketin (adhesive kapsülit riskini azaltırken) tamir hattındaki gerilimi aşırı artırmayacak dozlarda uygulanması gerektiği fikri öne çıkar.
Dördüncü dalga, “tamir edilemez” spektrum için yeniden yapılandırma ve ikame teknikleridir. Gerber’in latissimus dorsi veya alt trapez transferleri, posterosuperior manşet kaybında dış rotasyon ve elevasyon kuvvet çiftlerini restore etmeye çalışır. Omuz kinematiğinin bozulduğu, akromiohumeral mesafenin çöktüğü durumlarda Hamada evrelemesi ile ilerleyici kıkırdak ve akromion-humerus temas patolojisi tanımlanır; bu hasta grubunda Grammont tasarımı ters protez, deltoidin moment kolunu artırarak fonksiyonu geri getiren devrim niteliğindeki çözümdür. Daha genç hastalarda “köprüleme” felsefesiyle greft-yamalı augmentasyonlar geliştirilir; superior kapsül rekonstrüksiyonu fikri, humerus başının süperior translasyonunu kısıtlayarak subakromiyal mekaniği yeniden kurmayı hedefler. Biyolojik tarafta trombositten zengin plazma, kollajen-biyolojik yamalar ve büyüme faktörü taşıyıcıları, skar-dokusu yerine enthesis benzeri bir dokuya yönlendirme arayışının uygulamalarıdır; bugünkü kanıtlar seçilmiş alt gruplarda umut verici ama heterojendir.
Beşinci dalga, ölçülebilir sonuç ve kişiselleştirme çağıdır. Geniş veri tabanları ve prospektif kohortlar, yaş, yırtık boyutu, yağlı dejenerasyon derecesi, tendon kalitesi, kemik mineralizasyonu, metabolik eşlikler (ör. diyabet, hiperlipidemi), sigara ve rehabilitasyon uyumu gibi faktörleri aynı modelde tartarak iyileşme ve yeniden yırtık riskini öngören puanlamalar üretir. Görüntülemede 3-Tesla MRI, T2-mapping ve UTE sekansları tendon su içeriği ve kollajen organizasyonuna duyarlılık sağlar; yüksek frekanslı ultrason elastografi, iyileşen tendonun sertlik haritasını çıkarır. Biyomekanikte akıllı implantlar ve sensörlü omuz askıları yüklenme dozunu takip eder; robotik-asiste ve navigasyon destekli port yerleşimi ile ankraj yerleştirme doğruluğu artar. Rehabilitasyonda, erken kontrollü pasif hareket + gecikmeli aktif kuvvetlendirme dengesini, yırtık paternine ve tamir tekniğine göre ayarlayan protokoller standardize olur; ağrı yönetiminde periferal sinir blokları ve multimodal analjezi ile opioid gereksinimi azaltılır.
Bugünün araştırma gündeminde üç damar belirgindir. Birincisi, iyileşme biyolojisini “malzemeyle” birleştiren doku mühendisliği: hücre-taşıyıcı biyomateryaller, yükle uyarıldıkça büyüme faktörü salan akıllı yamalar, enthesis bölgesinde kademeli mineralizasyonu taklit eden çok katmanlı iskeleler. İkincisi, görüntü-temelli fenotipleme ve yapay zekâ: preoperatif MRI’dan yırtık kenar kalitesi, retraksiyon yönü ve yağlı dejenerasyon örüntülerini okuyup tamir stratejisini öneren modeller; postoperatif nüks riskini kişiye göre tahminleyen karar destekleri. Üçüncüsü, fonksiyonel sonuçların yaşam bağlamına taşınması: sensörlü günlük yaşam ölçümleriyle (giyilebilir IMU’lar) gerçek hayatta kol kullanım açıları, hızlanmalar ve yüklenme spektrumları izlendiğinde, kliniğe gelen omuz skorlarının ötesinde “ne kadar, nasıl” işlev geri kazanıldığı görülür. Bu veriler, sporcuda hızlı ama güvenli dönüş penceresini, işçide yük modifikasyonunu, yaşlı hastada düşme riskini azaltan kuvvet-denge kombinasyonlarını somutlaştırır.
Bütün bu çizgi, rotator manşeti bir kas listesi olmaktan çıkarıp, yük paylaşımı yapan bir kablo-perde sistemi, subakromiyal mekânın akışkan biyomekaniği, tendon-kemik arayüzünün biyolojisi ve sinir-kas kontrolünün davranışsal fiziği olarak görmemizi sağlar. Tarihsel keşifler, bugün kullandığımız sınıflama, görüntüleme, cerrahi teknik ve rehabilitasyonun her taşına bir isim bırakır; klinikte her omuz, bu uzun hikâyenin küçük ama benzersiz bir yeniden yazımıdır.
İleri Okuma
- Codman, E. A. (1934). The Shoulder: Rupture of the Supraspinatus Tendon and Other Lesions in or About the Subacromial Bursa. Thomas Todd, Boston.
- Neer, C. S. (1972). Anterior acromioplasty for the chronic impingement syndrome in the shoulder. Journal of Bone and Joint Surgery (American), 54(1), 41–50.
- DeOrio, J. K., & Cofield, R. H. (1984). Results of a second attempt at surgical repair of a failed initial rotator-cuff repair. Journal of Bone and Joint Surgery (American), 66(4), 563–567.
- Gerber, C., Vinh, T. S., Hertel, R., & Hess, C. W. (1988). Latissimus dorsi transfer for the treatment of massive tears of the rotator cuff. Clinical Orthopaedics and Related Research, 232, 51–61.
- Ellman, H. (1990). Diagnosis and treatment of incomplete rotator cuff tears. Clinical Orthopaedics and Related Research, 254, 64–74.
- Hamada, K., Fukuda, H., Mikasa, M., & Kobayashi, Y. (1990). Roentgenographic findings in massive rotator cuff tears. Clinical Orthopaedics and Related Research, 254, 92–96.
- Patte, D. (1990). Classification des ruptures du tendon du sus-épineux. Acta Orthopædica Belgica, 56, 100–102.
- Clark, J. M., & Harryman, D. T. (1992). Tendons, ligaments, and capsule of the rotator cuff: gross and microscopic anatomy. Journal of Bone and Joint Surgery (American), 74(5), 713–725.
- Burkhart, S. S. (1993). The rotator cable: a “suspension bridge” on the rotator cuff. Arthroscopy, 9(6), 611–616.
- Grammont, P. M., & Baulot, E. (1993). Delta shoulder prosthesis for rotator cuff rupture. Orthopedics, 16(1), 65–68.
- Goutallier, D., Postel, J. M., Bernageau, J., Lavau, L., & Voisin, M. C. (1994). Fatty muscle degeneration in cuff ruptures. Clinical Orthopaedics and Related Research, 304, 78–83.
- Gartsman, G. M. (2001). Shoulder Arthroscopy. W.B. Saunders, Philadelphia.
- Burkhart, S. S., Morgan, C. D., & Kibler, W. B. (2003). The disabled throwing shoulder: spectrum of pathology Part I. Arthroscopy, 19(4), 404–420.
- Snyder, S. J. (2003). Arthroscopic rotator cuff repair. Journal of Shoulder and Elbow Surgery, 12(6), 579–585.
- Reilly, P., Macleod, I., Macfarlane, R., Windley, J., & Emery, R. J. (2006). Dead men and radiologists don’t lie: a review of cadaveric and radiological studies of rotator cuff tear prevalence. Annals of the Royal College of Surgeons of England, 88(2), 116–121.
- Rockwood, C. A., Matsen, F. A., Wirth, M. A., & Lippitt, S. (2009). The Shoulder. Saunders/Elsevier, Philadelphia.
- Kuhn, J. E. (2009). Exercise in the treatment of rotator cuff impingement: a systematic review and a synthesized evidence-based rehabilitation protocol. Journal of Shoulder and Elbow Surgery, 18(1), 138–160.
- Longo, U. G., Franceschi, F., Ruzzini, L., Rabitti, C., & Denaro, V. (2012). Epidemiology, genetics and biological factors of rotator cuff tears. Sports Medicine and Arthroscopy Review, 20(3), 190–197.
- Mihata, T., et al. (2013). Superior capsule reconstruction to restore superior stability in irreparable rotator cuff tears. American Journal of Sports Medicine, 41(2), 361–368.
- Minagawa, H., Yamamoto, N., Abe, H., Hashimoto, S., & Itoi, E. (2013). Prevalence of symptomatic and asymptomatic rotator cuff tears in the general population. Journal of Orthopaedics, 10(1), 8–12.
- Diercks, R., et al. (2014). Guidelines for diagnosis and treatment of subacromial pain syndrome. Acta Orthopaedica, 85(3), 314–322.
- Itoi, E., et al. (2017). Rotator cuff tears: pathology and repair. Journal of Orthopaedic Science, 22(2), 1–12.