H1 reseptör engelleyici
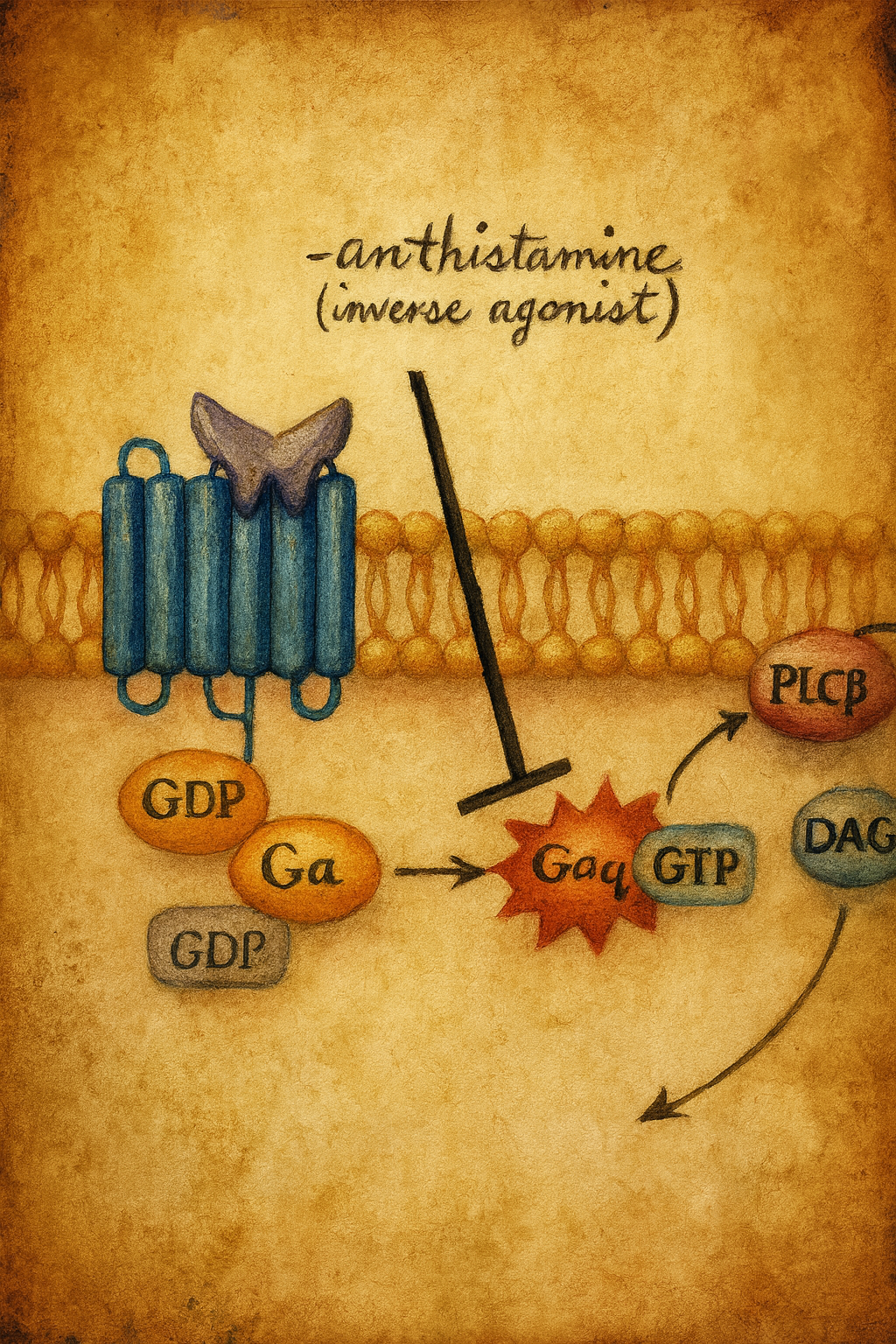
Etimoloji ve tarihçe “Histamin” terimi Yunanca histos (doku) ve “amin” (azotlu organik bileşik) sözcüklerinden türetilmiştir; histaminin 1910’larda doku ekstraktlarından izole edilmesi ve düz kas üzerindeki güçlü etkilerinin tanımlanması, alerjik patofizyolojinin kimyasal aracı kavrayışının temelini attı. H1 reseptörünün kavramsallaştırılması, histaminin H1 ve H2 etkilerinin farmakolojik ayrımına (1950–60’lar), ardından 1980’lerde reseptörün moleküler klonlanmasına uzanır. İlk antihistaminikler (birinci … Devamını oku